Rev Med UAS; Vol. 8: No. 3. Julio-Septiembre 2018
ISSN 2007-8013
Francisco Rubio-Esperano, Fred Morgan-Ortiz*, Fred V. Morgan-Ruiz, Carlos Fernando Corona-Sapien, Everardo Quevedo-Castro, Josefina Báez-Barraza, Guadalupe López-Manjarrez, Blanca Inés Esquivel-Leyva Felipe de Jesús Peraza-Garay
Departamento de Ginecología y Obstetricia, Hospital Civil de Culiacán, Centro de Investigación y Docencia en Ciencias de la Salud. Universidad Autónoma de Sinaloa.
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v8.n3.001
*Correspondencia: Dr. Fred Morgan Ortiz, Eustaquio Buelna No. 91, Col. Gabriel Leyva, CP. 80030.
Culiacán, Sinaloa, México, Tel: (667)7132606. Correo Electrónico: fmorganortiz@hotmail.com
Recibido 12 Febrero 2018, aceptado 06 Abril 2018
RESUMEN
Objetivos: Evaluar si la administración de misoprostol intrauterino durante la cesárea es útil para la prevención de atonía uterina y hemorragia. Material y métodos: 148 mujeres sometidas a operación cesárea con factores de riesgo para presentar atonía uterina fueron asignadas aleatoriamente para recibir misoprostol intrauterino en dosis de 400 mcg (n=74) y sorbitol como placebo intrauterino posterior a la expulsión de la placenta (n=74). Se comparó la frecuencia de atonía uterina, hemorragia obstétrica (sangrado mayor de 1000 ml), hemoglobina y hematocrito pre y postoperatorio, necesidad de utilizar útero-tónicos adicionales y frecuencia de efectos adversos durante las primeras 24 horas. Resultados: La frecuencia de atonía uterina fue similar entre misoprostol intrauterino y placebo (55.4% vs 68.9%; p=.06).Se encontraron diferencia en la frecuencia de hemorragia obstétrica (5.4% vs 18.9%; p=.01), en la concentración de hemoglobina postoperatoria (11 ± 1.2 gr vs 10 ± 1.6 gr) (p=.01), en el hematocrito postoperatorio (33 ± 4 vs 30 ± 5; p=.009), transfusión de hemoderivados (n=9 vs n=2; p=.02)) y uso de uterotónico adicionales (24.3% vs 45.9; p=.005) entre el grupo de misoprostol intrauterino y el grupo placebo. No hubo diferencias significativas en la frecuencia de efectos adversos entre los grupos. Conclusiones: El uso de misoprostol intrauterino en pacientes sometidas a operación cesárea disminuye la frecuencia de atonía uterina, hemorragia obstétrica, el requerimiento de útero-tónicos y la necesidad de hemo-transfusión sin incrementar la frecuencia de efectos adversos.
Palabras claves: Cesárea, atonía, hemorragia obstétrica, misoprostol intrauterino, efectos adversos
ABSTRACT
Objective: To evaluate whether the administration of intrauterine misoprostol during caesarean section is useful for the prevention of uterine atony and hemorrhage. Material and methods: 148 women undergoing cesarean section with risk factors for uterine atony were randomized to receive intrauterine misoprostol at a dose of 400 mcg (n = 74) and sorbitol as an intrauterine placebo after the expulsion of the placenta (n = 74). We compared the frequency of uterine atony, obstetric hemorrhage (bleeding greater than 1000 ml), hemoglobin and pre and postoperative hematocrit, the need to use additional uterotonics and the frequency of adverse effects during the first 24 hours.
Results: The frequency of uterine atony was similar between intrauterine misoprostol and placebo (55.4% vs 68.9%, p = .06). Differences in the frequency of obstetric hemorrhage were found (5.4% vs 18.9%, p = .01), the postoperative hemoglobin concentration (11 ± 1.2 gr vs 10 ± 1.6 gr) (p = .01), in the postoperative hematocrit (33 ± 4 vs 30 ± 5, p = .009), transfusion of blood products (n = 9 vs n = 2; p = .02)) and additional uterotonic use (24.3% vs 45.9; p = .005) between the intrauterine misoprostol group and the placebo group. There were no significant differences in the frequency of adverse effects between the groups. Conclusions: The use of intrauterine misoprostol in patients undergoing caesarean section reduces the frequency of uterine atony, obstetric hemorrhage, the requirement of uterotonics and the need for hemo-transfusion without increasing the frequency of adverse effects.
Key words: Obstetric hemorrhage, caesarean section, intrauterine misoprostol, oxytocin, atony, utero-tonic.
Introducción
La mortalidad materna anual alcanza los 530,000 casos anuales, de los cuales 140,000 a 160,000 son debido a hemorragia obstétrica (1 cada 4 minutos), a su vez entre un 75 a 90% se deben a atonía uterina. Con este antecedente la hemorragia postparto sigue siendo la principal causa de morbilidad y mor-talidad materna a nivel mundial.1 En México es la segunda causa de muerte materna.2
La hemorragia obstétrica postparto es la perdida sanguínea que excede los 500 ml durante las primeras horas posteriores a un parto vaginal, o más de 1000 ml posterior a una cesárea, o bien que produzca alteraciones hemodinámicas.1-3
También se considera la disminución de la concentración de hemoglobina 3gr o un 10% del hematocrito de los valores previos, según datos de estudios epidemiológicos esto ocurre en el 4% de los partos vaginales y el 6% de los partos por cesárea.3
Estas complicaciones ocurren con frecuencia en países en vías de desarrollo; se calcula una muerte materna por cada mil nacimientos, en los países donde no se tiene acceso a hemotransfusión.4 También se atribuye a las distancias largas, inaccesibilidad a los centros especializados, también debido a que los medicamentos utilizados de manera rutinaria para el manejo de las hemorragias obstétricas, pierden hasta el 80% de su efectividad al exponerse a la luz y el calor.5
Más de la mitad de las muertes maternas que ocurren durante las primeras 24 horas se deben a sangrado excesivo, este tipo de hemorragia ocurre en casi un 18% de los nacimientos sin tratamiento uterotonicos.5
Se ha demostrado que el manejo activo del alumbramiento se asocia a menos pérdida de sangre. La utilidad de los oxitócicos habituales en el tercer periodo del parto vaginal ha sido bien establecida, y aun que hay pocas pruebas directas, parece razonable que estos beneficios se pudieran aplicar también al parto por cesárea. La oxitocina es el manejo de primera línea, pero en situaciones donde hay una respuesta inadecuada por desensibilización de sus receptores, los agentes de segunda línea como los alcaloides del ergot o las prostaglandinas pueden ser necesarios.6-7
El misoprostol es un análogo sintético de la prostaglandina E-1 (PGE-1), que pertenece a un grupo de substancias denominadas autacoides u hormonas de efecto local, ejercido en el mismo sitio donde se producen. La propuesta de utilizar misoprostol, como alternativa, se basa en que estimula una rápida y fuerte contracción uterina, tiene un excelente perfil de seguridad, es estable en climas cálidos, es de bajo costo.8-9
Hay pocos antecedentes que reporten la administración intrauterina de misoprostol para la prevención de la hemorragia posparto.11 Se prescribe por esta vía por ser una sustancia autacoide, es decir, de efecto local y por comodidad al efectuar una cesárea; además, es resistente a la luz y el calor, y es económicamente accesible.
No hay estudios acerca de su farmacodinamia, no existe experiencia en nuestro centro con esta vía de administración.9-10
Un estudio clínico aleatorizado doble ciego en México, en el cual reclutaron 200 mujeres con embarazo único o múltiple, sometidas a cesárea bajo anestesia peridural y a las cuales se les colocó tabletas de misoprostol (800μg) o placebo en el fondo de la cavidad uterina, después de la extracción de la placenta y de efectuar la limpieza de la cavidad, además, ambos grupos recibieron después del nacimiento del neonato oxitocina 20UI en 500mL de solución Hartmann en 15 minutos (1.3 39 UI/min) y luego una dosis de mantenimiento de 40mU/min. Hubo una disminución en la hemoglobina de control en el grupo placebo de 1.49g y en el grupo de misoprostol de 0.90g, con diferencia de 0.59 g (39.6%), diferencia que resultó estadísticamente significativa. Se observó una disminución en los valores de hematocrito de 4.33% en el grupo placebo y de 2.57% en el grupo de medicamento activo, con una diferencia de 1.76% (40.6%), que nuevamente resultó estadísticamente significativa. En el grupo placebo se registró una pérdida mayor del 10% de hematocrito en 7 (7%) de las pacientes, mientras que en el otro grupo sólo ocurrió en un caso (1%). No hubo diferencia estadísticamente significativa en la ocurrencia de efectos adversos.
El propósito del presente estudio fue evaluar la efectividad del misoprostol por vía intrauterina para disminuir la hemorragia post cesárea secundaria a atonía uterina y reducir la necesidad de sustancias uterotónicas adicionales.
Material y métodos
Previa aprobación del proyecto por el comité local de investigación y ética del Hospital Civil de Culiacán, de manera prospectiva se incluyeron 148 pacientes que acudieron al área de consulta externa del hospital civil con un embarazo de 37 semanas o más de edad gestacional que fueron programadas para operación cesárea durante el periodo comprendido de mayo a julio del 2017. Los criterios para ser incluidas en el estudio fueron que la técnica de operación cesárea fuera realizada con histerotomía segmentaria transversa y bajo anestesia regional (epidural o raquídea), que existiera al menos un factor de riesgo para atonía uterina (macrosomía, embarazo múltiple, trabajo de parto prolongado, polihidramnios, ruptura prematura de membranas, multiparidad.) y que las pacientes dieran su consentimiento informado y por escrito. Se excluyeron del estudio las pacientes que presentaban Placenta previa desprendimiento prematuro de placenta, prolapso de cordón, discrasias sanguíneas, miomatosis de grandes elementos, laceración uterina y desgarro de arterias durante la cesárea, antecedente de rotura uterina, muerte fetal preparto y temperatura corporal igual o mayor a 38,5 ºC.
A 74 pacientes se les administraron 400 μg (dos tabletas de 200 μg) de misoprostol intrauterino (Grupo 1) y 74 pacientes recibieron dos tabletas idénticas por vía intrauterina de un placebo fabricado a base de sorbitol (Grupo 2). En ambos grupos los tratamientos fueron administrados posterior a la extracción de la placenta. A todas las pacientes se les administró, después del nacimiento del neonato, una dosis única de 20 UI de oxitocina en 1000 mL de solución ringer lactato en un periodo de 30 minutos (.66 UI/min) y luego una dosis de mantenimiento de 40 mU/min durante 8 horas (.08 UI/min).
En cada paciente se registraron los datos generales de las pacientes como edad, medio socioeconómico, tabaquismo, antecedentes obstétricos (número de embarazos, partos, cesárea, abortos), duración del procedimiento quirúrgico, efectos adversos manifestados por la paciente a lo largo del procedimiento quirúrgico y 24 horas posteriores a este, indicación del de la operación cesárea, tipo de anestesia, concentración de hemoglobina y hematocrito preoperatorio. Se evaluó la frecuencia de hemorragia obstétrica considerándose esta una pérdida sanguínea estimada de 1000 mL o mayor durante el procedimiento, lo cual fue determinado al final de las cirugías por el anestesiólogo en turno (pesó las compresas y gasas utilizadas).
También se registró la necesidad de uterotónicos y medidas adicionales para su manejo y la presencia de efectos adversos (dolor, fiebre, náusea, vómito, diarrea, entre otros). Se obtuvo una muestra de sangre 24 horas después de la operación cesárea, para determinación de hemoglobina y hematocrito. Todas las muestras sanguíneas se obtuvieron de sangre venosa y la medición de hemoglobina previa y de control.
El cálculo de tamaño de muestra se efectuó utilizando una potencia del 80% y una significancia del 5% para detectar una diferencia de al menos el 21.5% en la necesidad de utilizar fármacos uterotónicos adicionales. Bajo la premisa de que se requiere un manejo activo estándar en 43% de las mujeres sometidas a operación cesárea.
El análisis de los datos se efectuó utilizando el programa estadístico SPSS v24, con cálculo de medias y desviación estándar para variables numéricas y en el caso de variables categóricas se calcularon proporciones y rango, como medidas de tendencia central y de dispersión. A todos los estimadores puntuales se les calcularon intervalos de confianza del 95%. Para la comparación de medias se utilizó la prueba t de student y para la comparación de proporciones la prueba Ji cuadrada. Un valor de P igual o menor a 0.05 fue considerado estadísticamente significativo
Resultados
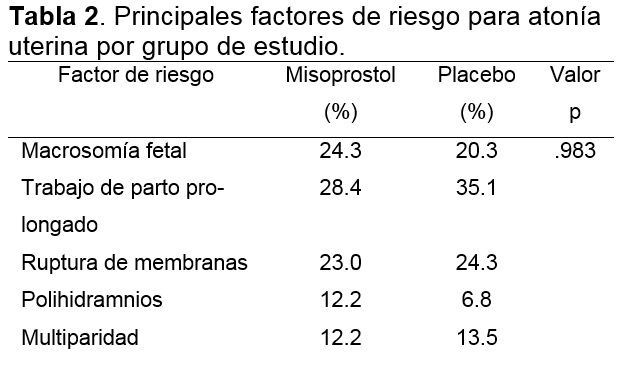
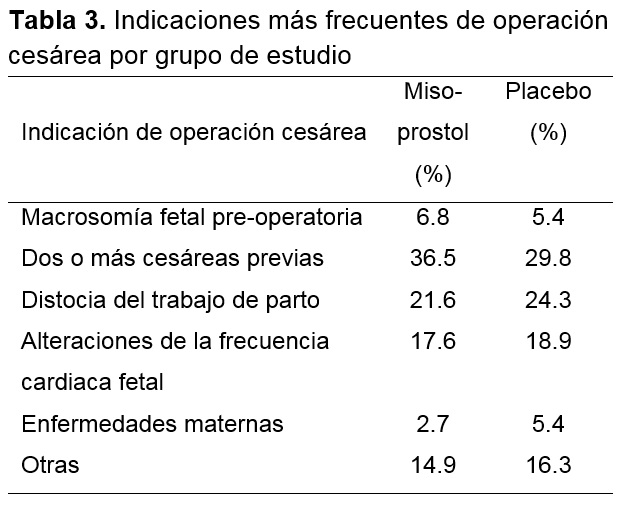
Las características generales de las pacientes como edad, número de embarazos, abortos, cesáreas previas y edad gestacional al momento de la operación cesárea fueron similares entre ambos grupos (Tabla 1). Los factores de riesgo que se presentaron con mayor frecuencia fue el trabajo de parto prolongado (28.4% y 35.1%), ruptura prematura de membranas (23% vs 24.3%) y la macrosomía fetal (24.3% vs 23%), sin observar diferencias estadísticamente significativas entre el grupo de misoprostol y el grupo placebo (p=.730) (Tabla 2). Las indicaciones más frecuentes de operación cesárea (Tabla 3) por grupo de estudio fueron la distocia del trabajo de parto (21.6% vs 24.3%) y el antecedente de dos o más cesáreas (36.5% vs 29.8%) sin diferencias entre ambos grupos (p=.983) (Tabla 3).

La atonía uterina se presentó en el 55% de las pacientes del grupo misoprostol comparado con el 68.9% de las pacientes del grupo placebo, sin diferencias significativas entre los grupos (p=.06). La frecuencia de hemorragia obstétrica en el total de pacientes incluidas en el estudio fue del 12.1% (n=18). Esta se presentó en 14 (18.9%) de las pacientes que se aplicó placebo comparado con 4 (5.4%) pacientes del grupo de misoprostol (p=0.01). La pérdida sanguínea promedio fue menor en el grupo de misoprostol (565 mL+:195) comparado con el grupo placebo (703 mL +;289) con diferencias significativas entre ambos grupos (p=.001) (Tabla 4).
En lo que respecta a la necesidad de utilizar un fármaco uterotónico adicional para el manejo de la atonía uterina, esto se presentó en el 45.9% de las pacientes en las cuales se utilizó placebo comparado con el 24.3% del grupo de misoprostol (p=.005), siendo los fármacos más utilizados la metil-ergonovina (12%) y la carbetocina (11%) (Tabla 4).
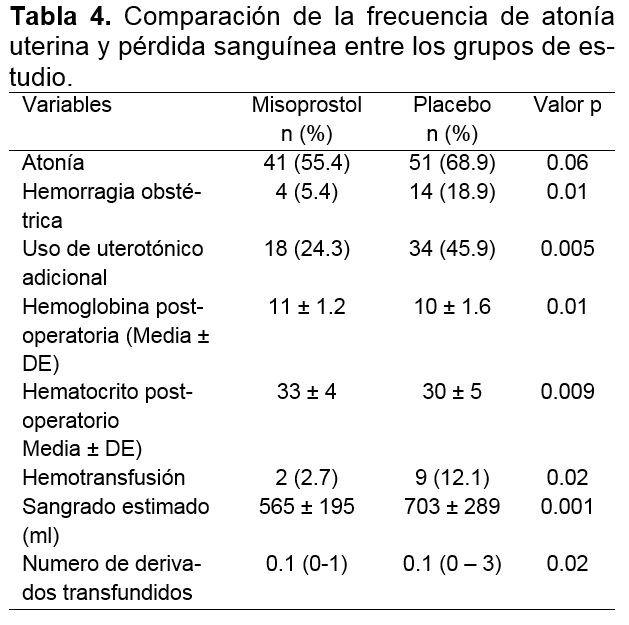
Se requirió la transfusión de hemoderivados en el 14.8% (n=11) del total de pacientes estudiadas con 2.7% (n=2) pacientes en el grupo de misoprostol y un 12.1% (n=9) pacientes en el grupo placebo con diferencias estadísticamente significativas entre ambos grupos (p=.02). Se transfundió una mayor cantidad de concentrados globulares en el grupo placebo (Mediana: 3) comparado con el grupo de Misoprostol (Mediana: 1) con diferencias significativas entre los grupos (p=.02). Se encontraron diferencias significativas en la concentración de hemoglobina y hematocrito postoperatorio entre el grupo de misoprostol y el grupo placebo (p=.01) (Tabla 4).
Al comparar los efectos adversos entre los grupos se observó una mayor frecuencia en el grupo de misoprostol (n=15) comparado con placebo (n=5), sin que estas diferencias alcanzaran diferencias estadísticas significativas (p=.12). Los efectos secundarios más frecuentes fueron la fiebre (6 vs 1), escalofríos (3 vs 1) y las náuseas (6 vs 3).
Discusión
Se considera como una hemorragia obstétrica postparto a la perdida sanguínea que excede los 500 ml durante las primeras horas posteriores a un parto vaginal, o más de 1000 ml posterior a una cesárea, o bien que la cantidad de perdida hemática se asocie con alteraciones hemodinámicas (frecuencia cardiaca y presión arterial), con una frecuencia que puede variar del 4% en partos vaginales a un 6% en los casos de los nacimientos por operación cesárea.1-3
La hemorragia obstétrica es causa importante de mortalidad materna en el mundo con reportes de 140,000 a 160,000 casos anuales(1 cada 4 minutos) con 75 a 90% de los casos siendo secundarios a una atonía uterina. En México se considera la segunda causa de muerte materna después de la preeclampsia-eclampsia.2
El parto por cesárea se acompaña de una mayor pérdida de sangre comparado con el parto vaginal. Se ha demostrado que el manejo activo del alumbramiento se asocia a menor riesgo de atonía uterina y por lo tanto a una menor pérdida de sangre, para lo cual se utilizan medicamentos con propiedades uterotónicas como la oxitocina, el misoprostol, metilergonovina, carbetocina con este propósito durante la tercera etapa del parto.
El misoprostol es un análogo sintético de la prostaglandina E-1 (PGE-1), que normalmente se recomienda sea administrado por vía rectal para la prevención y manejo de la atonía uterina. La propuesta de utilizar misoprostol por vía intrauterina, como una alternativa a la vía rectal es que es una vía más cómoda al efectuar cesárea y porque es una sustancia autacoide, es decir, que el efecto es más intenso cuando más cerca se encuentre de los receptores que contraen el musculo uterino. Este fármaco tiene un excelente perfil de seguridad, es estable en climas cálidos y de bajo costo.8-9
Existen ciertas variables que se encuentran asociadas a un riesgo elevado de presentar atonía uterina, como son, trabajo de parto prolongado, macrosomia fetal, ruptura prematura de membranas, polihidramnios, embarazos múltiples y la multiparidad.
El 12% (n=18/148) del total de pacientes presentaron hemorragia obstétrica, recuperándose el 100% después del tratamiento con uterotónicos adicionales (4 pacientes del grupo de misoprostol intrauterino y 14 del grupo placebo; p=.01).
Hamm y cols,12 en un ensayo clínico aleatorizado evaluaron la eficacia del misoprostol oral para disminuir el riesgo de atonía uterina, de hemorragia y la necesidad de utilizar fármacos uterotónicos adicionales en 352 pacientes sometidas a cesárea bajo anestesia regional. Un grupo recibió 200μg de misoprostol oral o una tableta de placebo al momento de la expulsión de la placenta; todas las pacientes recibieron oxitocina intravenosa en dosis de 20 UI en 1000 mL de solución salina a una velocidad de infusión de 10 mL/min por 30 minutos y posteriormente a una velocidad de 125 mL/h por 8 horas. Se reportó que las pacientes del grupo placebo requirieron más frecuentemente una dosis adicional de uterotónico (43% vs 26%; p=0.01; RR 1.3; IC 95% 1.10-1.50) lo cual coincide con lo reportado en el presente trabajo en donde una mayor cantidad de pacientes del grupo placebo requirió manejo adicional con otros uterotónico (34 vs 18).
En lo que respecta a la perdida estimada de sangre total, los resultados de Hamm y cols,12 no reportaron diferencias a la perdida sanguínea total, hemoglobina y hematocrito postoperatorio, lo cual es diferente a los resultados del presente estudio en el que se comparó el uso de misoprostol intrauterino con placebo, donde si se abservaron diferencias significativas en la perdida estimada de sangre, hemoglobina y hematocrito posoperatorio, así como en la frecuencia de hemotransfusión. Los autores del estudio de misoprostol oral refieren que se requiere estudios con poblaciones más grandes y en diferentes tipos de pacientes para determinar el rol del misoprostol en la hemorragia postcesárea.12
En otro estudio con el fin de determinar la eficacia del misoprostol administrado vía rectal en pacientes sometidas a operación cesárea, Chaudhuri y cols,13 realizaron un ensayo aleatorizado doble ciego en La India con 200 mujeres divididas para recibir 800μg de misoprostol vía rectal más placebo intravenoso o tabletas de placebo vía rectal más 8 ampollas conteniendo 5UI de oxitocina intravenoso. En este trabajo se observó que la pérdida sanguínea transoperatoria fue significativamente menor en el grupo de misoprostol (502 + 178mL) comparado con el grupo placebo vía rectal y oxitocina intravenosa (592 + 225 mL). Esto coincide con los resultados del presente estudio donde se encontró una perdida sanguínea menor en el grupo de misoprostol intrauterino en comparación al grupo placebo en pacientes sometidas a operación cesárea. Aunque no existe comparabilidad con la vía de administración del misoprostol, la pérdida sanguínea observada en el estudio de misoprostol administrado vía rectal fue muy similar a lo reportado en el estudio de misoprostol intrauterino (502 vs 565 mL).
En lo que se refiere al promedio de hemoglobina a las 24 horas, los resultados observados con el uso de misoprostol intrauterino donde la concentración de hemoglobina y hematocrito posoperatorio fueron mayores con respecto al grupo placebo, lo cual coincide con lo reportado en el estudio donde se comparó misoprostol rectal con un grupo placebo, sin embargo, en este último estudio no se encontraron diferencias en la frecuencia de uso de uterotónicos adicionales (11.5% vs 14.9%) ni en la necesidad de transfusión de hemoderivados entre los dos grupos.13
En un estudio previo realizado en México,11 200 mujeres con embarazo único o múltiple sometidas a cesárea bajo anestesia peridural fueron asignadas para colocarles 4 tabletas de misoprostol (800 μg) o de placebo en el fondo de la cavidad uterina, después de la extracción de la placenta. Ambos grupos recibieron, después del nacimiento del neonato, oxitocina 20 UI en 500 mL de solución Ringer Lactato a una velocidad de infusión de 1.3 UI/min durante 15 minutos y posteriormente una dosis de mantenimiento de 40 mU/min. En este trabajo se reportaron diferencias significativas en la concentración de hemoglobina y hematocrito posoperatoria entre los grupos, lo cual coincide con los resultados del estudio de misoprostol intrauterino en el cual se utilizó una dosis menor (400 μg). En lo que se refiere a la frecuencia de efectos adversos, aunque hubo una tendencia a ser mayores en el grupo de misoprostol en ambos estudios, no se observaron diferencias significativas con respecto al grupo control.11
Con los resultados observados en el presente estudio podemos concluir que el misoprostol administrado por vía intrauterina en conjunto con oxitocina intravenosa al momento la extracción de la placenta en pacientes sometidas a operación cesárea y que presentan factores de riesgo para atonía uterina, es útil para la prevención y manejo de la atonía uterina, de la hemorragia obstétrica y con una baja frecuencia de efectos adversos.
Sin embargo, es necesario enfatizar en algunas diferencias que pueden existir entre el presente trabajo y los otros estudios con los cuales se discuten los resultados. Primero que nada, la diferencia en la vía de administración y la dosis utilizada entre los estudios. La vía de administración varía de la bucal, la rectal y la intrauterina que fue la utilizada en este estudio y los rangos de dosis muy variables desde 400 μg hasta 800 μg lo cual puede influir en el efecto sobre la contractilidad uterina y sobre la frecuencia de efectos adversos. Lo que sí se pudo observar en este trabajo es con dosis bajas de misoprostol (400 μg) se pueden obtener los mismos resultados que con dosis mayores (800μg) sin incrementar la frecuencia de efectos adversos.
Referencias