Rev Med UAS; Vol. 8: No. 3. Julio-Septiembre 2018
ISSN 2007-8013
Dra. Ana Karen Soto Sañudo1*, Dr. Efrén Rafael Ríos Burgueño2
1Residente de Tercer Grado en Anatomía Patológica, 2Jefe de Servicio de Anatomía Patológica
Centro de Investigación y Docencia en Ciencias de la Salud, Universidad Autónoma de Sinaloa y Hospital Civil de Culiacán.
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v8.n3.002
*Correspondencia: Eustaquio Buelna 91, Col. Gabriel Leyva. Culiacán, Sinaloa 80030.
Teléfono: 6672436110
Email: anakarensoto@gmail.com
Recibido 12 Febrero 2018, aceptado 18 Junio 2018
Resumen:
Objetivo:El objetivo del estudio es describir los hallazgos histológicos de lesiones mamarias encontradas en biopsias de mama con aguja de corte y su correlación con BIRADS. Material y Métodos: Se revisaron todas las libretas del archivo en un periodo de 5 años, con metodología descriptiva, transversal y de correlación.Resultados: Se incluyeron un total de 134 biopsias, de las cuales es 58.9% corresponden a un BI-RADS 4 con un resultado negativo en el 89.9% de ellas. De las referidas con BI-RADS 5, 82.9% fueron positivas para malignidad en el estudio histopatológico. Conclusiones:Asignar una calificación de BI-RADS a las lesiones encontradas por mastografía junto con una correlación clínica adecuada, son la clave para la toma de biopsia y diagnóstico opor-tuno en las pacientes con patología mamaria.
Palabras clave: Trucut de mama, biopsias de mama con aguja de corte, BI-RADS.
Abstract:
Objective: To determine histopathological findings on core biopsies from breast lesions detected through mammography and its correlation with BI-RADS. Methods: All archives from the Pathology Department in a period of 5 years were analyzed using a descriptive, transversal and correlative methodological design. Results: A total of 134 core biopsies were included, 58.9% were categorized as BI-RADS 4 having a negative result in 89.9%. From all of those categorized under BI-RADS, 82.9% resulted positive for malignancy. Conclusions: BI-RADS classification and an adequate clinical correlation are the key for a precise diagnosis in women with breast pathology.
Keywords: breast trucut, core breast biopsy, BI-RADS.
Introducción
Se define como cáncer de mama a toda aquella lesión de tipo neoplásica maligna que afecte el parénquima mamario ya ea de origen epitelial o mesenquimal, con o sin metástasis al momento de su diagnóstico. De acuerdo al reporte de la Organización Mundial de la Salud en el 2011, se estima que en la actualidad el cáncer causa más muertes que todos los eventos coronarios o cerebrovasculares1 presentados en mujeres de edad reproductiva y postmenopáusica. Los resultados emitidos por GLOBOCAN1 en el 2012 estimaron que hubo 14.1 millones de nuevos casos de cáncer diagnosticados y que se presentaron 8.2 millones de muertes debido a este padecimiento combinando todos los tipos de canceres excepto los de piel, no melanomas. Se ha observado que la incidencia y mortalidad en casos de cáncer de mama es diferente en los países desarrollados comparados con los países en vías de desarrollo.
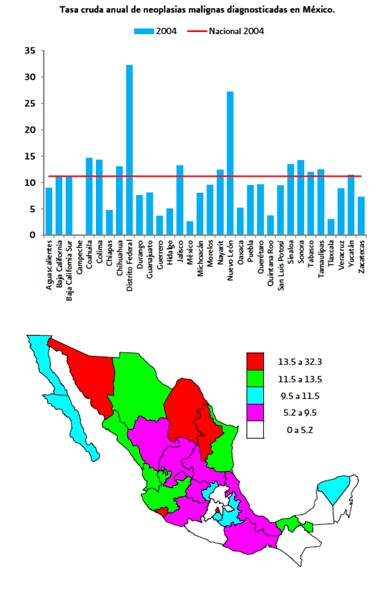
En el último Perfil Epidemiológico de los Tumores Malignos en México2, se informó que a través del Registro Histopatológico de Neoplasias Malignas2 hasta el año 2006 se reportó que 14 estados de la Republica superaban la Tasa Cruda Anual en comparación con la media Nacional (Figura 1).
Figura 1. Tasa Cruda Anual de Neoplasias Malignas en México en el 2006.
Registro Histopatológico de Neoplasias Malignas

A partir de ese año, se estima que el cáncer de mama ocupa el primer lugar de mortalidad por tumor maligno en las mujeres mayores de 25 años en nuestro país, posicionando al cáncer cervicouterino en segundo lugar ya que ambos se encuentran en el rubro de aparato reproductivo y que previamente, este se había colocado como la principal causa de muerte por neoplasias malignas en las Mexicanas.
El consenso Mexicano sobre diagnóstico y tratamiento del cáncer mamario en su última edición3, emite como recomendaciones generales el autoexamen mamario a partir de los 18 años, examen clínico mamario a partir de los 25 años, realizar una mastografía anual de tamizaje en las mujeres que cursen de manera asintomática a partir de los 40 años de edad e indica el uso del ultrasonido mamario como estudio de elección inicial en mujeres menores de 35 años que cursen con patología mamaria (antecedentes heredofamiliares, lesiones previamente diagnosticadas, mamas densas, entre otras), esto es acorde a la Norma Oficial Mexicana NOM-041-SSA2-2011 Para la prevención, diagnóstico, tratamiento, control y vigilancia epidemiológica del cáncer de mama.
La mastografía es el único método de imagen que ha demostrado la disminución en la mortalidad por cáncer de mama hasta en un 30% de la población utilizado como estudio de pesquisa y que permite un diagnóstico oportuno si se ha realizado con periodicidad y bajo estrictos controles de calidad 3,4.
De acuerdo al American College of Radiology5,6,7, por los hallazgos identificados a través de los diversos métodos de estudios de imagen para la detección de lesiones mamarias, pero principalmente por mastografía, se deben tomar en cuenta las características de los tumores, presencia de calcificaciones por si solas o acompañante al tumor, la asimetría de la densidad mamaria o que haya presencia de aparición de algún tipo de densidad mamaria y que previamente no haya sido diagnosticado, perdida en la arquitectura con o sin asociación a microcalcificaciones o dilataciones quísticas. Dichos parámetros se toman en cuenta para realizar una sumatoria y dan como resultado la interpretación de los estudios mastográficos, la cual se debe reportar con la clasificación del Breast Imaging Reporting and Data Systems, (BI-RADS), en la cual se enumeran los hallazgos del 0 al 6 y dependiendo de estos, se otorga la recomendación para su manejo.
Una calificación de 4 o 5 de acuerdo a BIRADS, requiere de toma de biopsia y actualmente se recomienda realizar biopsias con aguja de corte, también conocidas como biopsias trucut, en lesiones palpables debido a que permite establecer diagnostico histológico con los beneficios de ser un procedimiento ambulatorio que requiere anestesia local con recuperación inmediata y mínima cicatriz3.
Debido a que la biopsia con aguja de corte ofrece una muestra representativa del tejido, este tipo de especímenes permiten establecer un diagnóstico certero de la lesión8,9.
Material y Métodos
Se realizó un estudio descriptivo y transversal en el cual se realizó la búsqueda de datos en 16 libretas de recepción de piezas quirúrgicas en el Servicio de Anatomía Patológica del Hospital Civil de Culiacán las cuales corresponden en un periodo de 5 años (2012 a 2016) con un registro en total de 16,677 piezas recibidas de las cuales 782 correspondieron a mama identificadas por el tipo de espécimen remitido para su estudio.
Se incluyeron todos aquellos resultados que contaran con estudio histopatológico de muestra obtenida con aguja de corte realizada en pacientes con diagnóstico de lesión mastográfica, independientemente de la calificación obtenida por BI-RADS y que cuenten con un reporte histopatológico definitivo emitido por el Departamento de Patología del Hospital Civil de Culiacán y que se cuente con una copia archivada en el expediente. Se excluyeron todos aquellos resultados que no pertenecían a biopsias con aguja de corte o aquellos con los que no se contaba con el material de histología disponible para su revisión.
De acuerdo al cálculo del tamaño de la muestra se debían incluir un total de 130 pacientes para con una potencia de 80% detectar una relación al menos regular entre BIRADS y diagnostico histopatológico. Se utilizó la fórmula para una prueba Chi-cuadrada con 5 G.L. y una significancia del 5%, usando el programa SPSS versión 22, y una prueba T para relacionar la edad.
Resultados
Se analizaron las 782 solicitudes capturadas como biopsias de mama y se excluyeron 14 casos. Luego de la revisión individual por solicitudes, se identificaron 36 casos más recibidos como biopsias de mama con aguja de corte los cuales se incluyeron el en grupo a analizar.
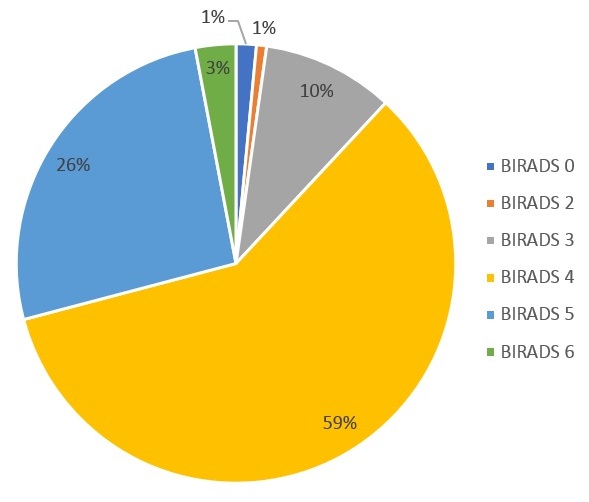
El grupo de estudios diagnosticados como biopsias trucut de mama o con aguja de corte estaba constituido por un total de 138 muestras. Del total, 15 no contaban con un diagnostico concluyente por lo que se solicitó el material correspondiente al archivo para reanalizarse y de estos, 4 no contaban con el material disponible debido a que las pacientes lo solicitaron y 11 se reportaron con el diagnostico pertinente para cada caso; por lo tanto, se incluyeron finalmente un total de 134 casos. Por solicitud o mediante los datos clínicos con los que se contaba en la solicitud de estudio histopatológico se asignó la calificación de BI-RADS a cada paciente siendo de la siguiente manera: 2 muestras con BI-RADS 0 (1.49%), 1 muestra con BI-RADS 2 (0.74%), 13 muestras con BI-RADS 3 (9.70%), 79 muestras con BI-RADS 4 (58.95%), 35 muestras con BI-RADS 5 y un total de 4 muestras con BI-RADS 6 (2.98%) (Figura 2). No se recibió ninguna muestra con calificación de BI-RADS 1.
Figura 2. Total de biopsias de mama con aguja de corte
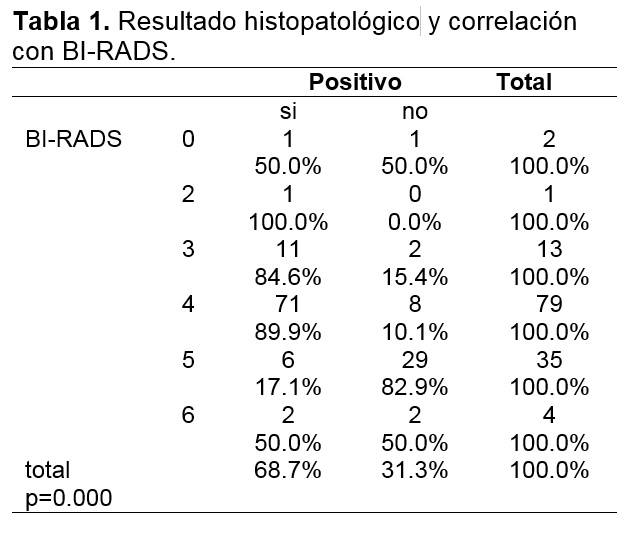
De acuerdo al resultado histopatológico de las biopsias con aguja de corte aquellas a las que se les asigno calificación de 1 por BI-RADS, una resulto positiva para malignidad, las que presentaban calificación de 3 por imagen dos dieron resultado positivo. En todas las recibidas como BI-RADS 4, ocho fueron positivas y las calificadas con BI-RADS 5, veintinueve positivas. De acuerdo a la calificación de BIRADS 6 todas cuentan con diagnóstico previo de malignidad; sin embargo, solo en una se observó neoplasia maligna y en el resto presentaban cambios por neoadyuvancia.
Al realizarse el análisis estadístico sobre las biopsias positivas y negativas en correlación con la calificación de BI-RADS e observó una relación significativa (p=0.000) entre el BI-RADS y la presencia de carcinoma, al crecer el nivel de BI-RADS se incrementa la probabilidad de positivo (Tabla 1).
Discusión
Para las lesiones de mama no palpables y detectadas por mastografía se prefiere realizar biopsias guiadas con arpón y es sobre estos especímenes es en los cuales se han realizado los estudios más grandes acerca del valor predictivo positivo que tiene el estudio mastográfico como probabilidad de obtener un diagnóstico de malignidad. El estudio de la biopsia referida con aguja de corte ha tenido poca utilidad en este tipo de estudios ya que su indicación es realizarlo en pacientes con lesiones palpables; sin embargo, nuestro centro hospitalario nos permite realizar una biopsia de este tipo con mayor facilidad debido a los costos que representan para el paciente son menores y que no requiere de estancia intrahospitalaria. Liberman et. al.10 concluyeron en su estudio que aquellas pacientes con categoría 4 de BI-RADS y que se les realizo estudio con biopsia escisional (biopsia quirúrgica) tuvieron una frecuencia significantemente mayor a aquellas que se les realizo estudio con biopsia incisional (biopsia percutánea) de resultados positivos para malignidad, pero en todas aquellas lesiones que se clasificaron como categoría 5 de BI-RADS no hubo una frecuencia significativa cuando se compararon los dos tipos de biopsias realizadas. En la última revisión de la terminología para la redacción de los resultados mastográficos por BI-RADS se establece que todos aquellos reportes categoría 4 y 5 se deben biopsiar a pesar de que la categoría 4 se subdivide en 4A, 4B y 4C dependiendo de los hallazgos vistos en la mastografía, teniendo una probabilidad de malignidad de baja (2 – 10%), moderada (10 – 50%) y alta (>95%) por lo que el entorno clínico debe ser el que marque la pauta para la decisión de la toma de biopsia así como el tipo de biopsia a realizar11. En nuestro estudio, encontramos que las muestras recibidas no contaban con esta subdivisión lo que marco una limitante para tomar en cuenta la clasificación global establecida como una variable.
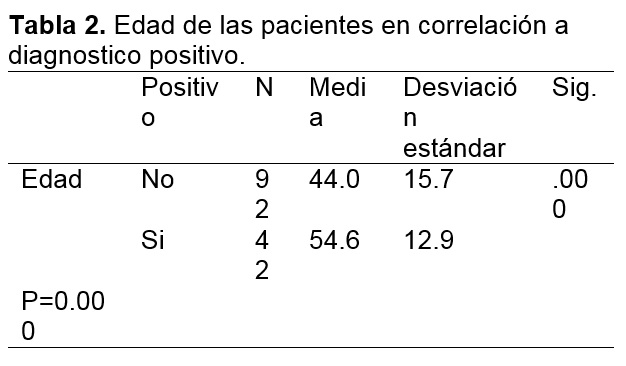
Las biopsias de mama con aguja de corte son consideradas como el método ideal para realizar el diagnostico histopatológico de las lesiones sospechosas de malignidad y se consideran como segunda línea aquellas que requieran guía como lo es el arpón o la esteriotaxia12. Es por esto que nuestro estudio se centró en este tipo de especímenes y se encontró un amplio rango de edades en las cuales se presentaron lesiones mamarias sospechosas de malignidad (desde los 17 años hasta los 96) con una media de 44.0 para los diagnósticos negativos y 54.6 para los positivos. También se identificó que solo el 11% las biopsias referidas con categoría 4 fueron positivas para malignidad lo que indica que en su mayoría estas biopsias pudieron corresponder a subdivisión 4A y 4B por lo que el análisis clínico en el entorno a los factores de riesgo de la paciente es de suma importancia para la decisión toma de biopsia.
Lo que corresponde a aquellas biopsias de mama que se categorizaron con calificación de 5 de acuerdo al BI-RADS, solo el 82.85% resultaron positivas pese al valor predictivo positivo que dicta la clasificación que corresponde a un >95% de probabilidad de malignidad. Existen muchos factores que pueden llegar a influir en la toma de biopsias y en la localización adecuada de la lesión13,14. Entre ellos, se encuentran aquellos relacionados con los propios a la paciente tales como lo son una densidad mamaria aumentada, el volumen mamario, la localización que no concuerda con los planos de toma de las imágenes o contar con cirugía mamaria previa. Los factores clínicos dependen del médico tratante y de la decisión de toma de muestra que se establezca en base a las características de la paciente; es decir, establecer el vínculo entre los antecedentes de la paciente, tanto personales, familiares, así como los factores de riesgo propios para desarrollar la enfermedad15.
Conclusiones
En nuestro estudio se observó un aumento en la toma de biopsias en pacientes jóvenes en edad reproductiva lo cual se ha visto influenciado por el alto número de resultados positivos en pacientes de ~25 años y la tendencia a tomar biopsias. El porcentaje de hallazgos positivos en pacientes con BI-RADS 5 fue menor al encontrado en series de estudios previas. Por lo tanto, es de vital importancia realizar una correlación clínico radiográfica previo a la toma de biopsia para poder establecer un diagnóstico de certeza y en dado caso, realizar un tratamiento adecuado a las pacientes con cáncer de mama.
Referencias