
Rev Med UAS
Rev Med UAS; Vol. 15 No. 4. Octubre-Diciembre 2025
ISSN 2007-8013
Edgar Zenil-Arredondo1, Luis Gustavo Zárate-Sánchez2,*
*Autor de correspondencia: Dr. Luis Gustavo Zárate Sánchez
Hospital Juárez de México; Av. Instituto Politécnico Nacional 5160,
Colonia Magdalena de las Salinas, Gustavo A. Madero, C.P. 07760, Ciudad de México
Correo electrónico: lgzarates@uatx.mx
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n4.003
Texto Completo PDFRecibido 16 de junio 2025, aceptado 10 de septiembre 2025
RESUMEN
Objetivo: La investigación evaluó el impacto de un programa de identificación temprana de enfermedades respiratorias crónicas en el primer nivel de atención, identificando características sociodemográficas, ocupacionales, factores de riesgo y concordancia entre el diagnóstico médico de asma y EPOC y los patrones espirométricos. Material y métodos: Investigación descriptiva, transversal, retrospectiva y analítica a partir de fuentes secundarias, en el Centro de Salud Urbano de Calpulalpan, Tlaxcala, México, se recabaron datos de 165 pacientes a partir del Cuestionario para la realización de espirometría forzada. Diagnóstico de enfermedades pulmonares obstructivas, CENAPRECE de tipo sociodemográfico, características clínicas y patrones espirométricos a población no derechohabiente de 4 años a 89 años de edad. Resultados: Predominó el género femenino con 67%, el grupo de edad más frecuente fue de 65 años y más con 39%. La ocupación destinada al hogar fue la principal actividad con un 47%, 28% tiene el hábito del tabaquismo y el 72% no, los pacientes expuestos a polvos o humos por un año o más representaron el 53%, el 53% utilizan leña o carbón para cocinar o calentarse en su casa. Los principales motivos de sospecha clínica fueron el EPOC 70% y asma 22%. Las pruebas espirométricas determinaron que el 64% son sanos, con patrón restrictivo 15%, asma 13% y EPOC 8%. Conclusiones: Un programa de identificación temprana en el primer nivel de atención permite diagnosticar de forma oportuna enfermedades respiratorias crónicas y disminuye los errores diagnósticos y subdiagnósticos de asma, EPOC y enfermedades con un patrón restrictivo.
Palabras clave: enfermedad pulmonar obstructiva crónica, asma, atención primaria, espirometría
ABSTRACT
Objective: The study evaluated the impact of a program for early identification of chronic respiratory diseases at the primary care level, identifying sociodemographic, occupational characteristics, risk factors, and concordance between the medical diagnosis of asthma and COPD and spirometric patterns. Materials and Methods: This is a descriptive, cross-sectional, retrospective, and analytical study based on secondary sources at the Urban Health Center of Calpulalpan, Tlaxcala, Mexico. Data from 165 patients were collected from the spirometry forced Diagnosis of obstructive lung diseases, CENAPRECE Questionnaire on sociodemographic, clinical characteristics, and spirometric patterns in a non-beneficiary population ranging from 4 to 89 years of age. Results: The female gender predominated with 67%, and the most frequent age group was 65 years and older with 39%. Housekeeping was the main activity with 47%; 28% had a history of smoking, and 72% they didn´t; of patients were exposed to dust or fumes for one year or more representing 53%. Additionally, 53% use wood or coal to cook or heat their homes. The main reasons for clinical suspicion were COPD (70%) and asthma (22%). Spirometry tests determined that 64% were healthy, 15% had restrictive patterns, 13% had asthma, and 8% had COPD. Conclusions: A program of early identification at the primary care level allows for the timely diagnosis of chronic respiratory diseases and reduces diagnostic errors and underdiagnosis of asthma, COPD, and diseases with a restrictive pattern.
Keywords: chronic obstructive pulmonary disease, asthma, primary care, spirometry.
Introducción
En México, las Enfermedades pulmonares obstructivas crónicas es la novena causa de mortalidad general, séptima causa en mujeres y novena causa en hombres1. La EPOC es un problema de salud mundial debido a su alta prevalencia que es de alrededor de 10% de la población adulta y el aumento de incidencia por el aumento de la longevidad de la población y los costos asociados2.
La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad crónico-degenerativa que se presenta en adultos mayores de 45 años y clínicamente se caracteriza por enfisema y bronquitis crónica que conducen al desarrollo de la obstrucción de las vías respiratorias3.
Se define como una enfermedad frecuente, prevenible y tratable, caracterizada por persistentes síntomas respiratorios y limitación del flujo aéreo debido a anomalías de las vías respiratorias o alveolares, causadas por la exposición a partículas o gases nocivos. La limitación crónica del flujo aéreo característica de la EPOC es producida por una combinación de enfermedad de vías aéreas pequeñas y destrucción de parénquima, que varían de un individuo a otro3.
Los factores de riesgo tienen que ver con la interacción entre la predisposición genética y la exposición a factores ambientales. La prevalencia de la EPOC y la del tabaquismo están directamente relacionadas; sin embargo, el desarrollo de la enfermedad es multifactorial: uno de los factores de riesgo más importantes es la contaminación atmosférica en el exterior, en el espacio laboral y en espacios interiores3.
Se encontró que la exposición a humo de biomasa promueve un estado inflamatorio en el pulmón; las mujeres expuestas presentan un mayor número de neutrófilos, eosinófilos, monocitos, mastocitos, linfocitos y macrófagos alveolares, así como niveles superiores de IL-6 y 8 y factor de necrosis tumoral en esputo, comparadas con aquellas que usan otro tipo de combustible3.
El factor genético más conocido en el desarrollo de la EPOC es la deficiencia de la enzima alfa 1- antitripsina (AAT), que es el inhibidor de proteasa más importante en el organismo humano. Entre el 1 y el 2% de los pacientes desarrollan EPOC por esta causa3. La EPOC a menudo coexiste con otras afecciones médicas crónicas concomitantes que incluyen enfermedades cardiovasculares, osteoporosis, depresión y diabetes, entre otras.
Se ha demostrado que los jóvenes con función pulmonar alterada asocian una mayor prevalencia, y una incidencia aproximadamente una década antes, de anomalías cardiovasculares y endocrinas (diabetes), así como muerte prematura, lo que sugiere que un desarrollo pulmonar deficiente puede ser un marcador de mal desarrollo de otros sistemas de órganos2.
En el asma se incluyen tres características principales que son la inflamación, la remodelación e hiperrespuesta de las vías aéreas, con lo cual se conduce a una obstrucción bronquial variable en el tiempo; por lo que los síntomas y las pruebas de función pulmonar pueden modificarse incluso en un mismo día4. Existirían dos vías por la que los factores predisponentes podrían facilitar la aparición de sibilancias recurrentes y asma: vía inmunológica la cual está relacionada mayoritariamente con una alteración del equilibrio entre linfocitos Th1 y Th2.
Este desbalance ocasionaría una respuesta inadecuada a infecciones virales los primeros años de vida. Es un mecanismo fundamental en el asma alérgico; traduciéndose en una inflamación de la vía aérea mediada por la IgE. La fase inflamatoria precoz consistiría en que las células presentadoras de antígeno presentarían el mismo a los LTh2, que en su proceso de activación secretarían diversas interleucinas (IL-4, IL-5 e IL-13). Activarían los linfocitos B que secretarían IgE específica que se uniría a receptores mastocitarios, de eosinófilos y basófilos, sensibilizando al paciente. En una exposición ulterior, el alérgeno se uniría a la IgE presente en las células efectoras, liberando distintos mediadores (histamina, prostaglandinas, leucotrienos, etc.), que contribuirían a la inflamación y sintomatología. Vía del Desarrollo pulmonar inadecuado: una maduración pulmonar inadecuada en época fetal, o una reestructuración o remodelado secundario a infecciones respiratorias víricas graves, pudieran ser la causa de sibilancias recurrentes no atópicas.
Sea cual fuere la predisposición y mecanismo implicado, se traduciría en un estrechamiento de las vías aéreas a través de distintos procesos: constricción del músculo liso bronquial, engrosamiento inflamatorio donde destaca el papel de los fibroblastos. Hipersecreción de células mucosas y descamación del epitelio bronquial. El asma es un síndrome multifactorial en cuya fisiopatología intervienen tanto mecanismos inmunológicos, mayoritariamente IgE mediados, como no inmunológicos. La hiperreactividad bronquial es una característica definitoria.
El asma es una enfermedad poligénica multifactorial, en la que los genes no solo influyen en su desarrollo, sino también influyen y condicionan la respuesta terapéutica. Factores exógenos como: alérgenos, infecciones o irritantes influyen tanto en las exacerbaciones como en su desarrollo5.
Para el diagnóstico de la EPOC es importante conocer los antecedentes de exposición a factores de riesgo, y la presencia de los principales síntomas (disnea, tos, producción de esputo, opresión torácica, sibilancias y congestión del pecho). Los 2 fenotipos más conocidos de la EPOC son la bronquitis obstructiva crónica y el enfisema. La bronquitis se define por la presencia de tos y esputo en la mayoría de los días durante al menos 3 meses al año, durante 2 o más años consecutivos, y el enfisema por tos frecuente o sibilancias, dolor torácico y disnea especialmente si se realiza alguna actividad física3.
La espirometría es la principal prueba de función pulmonar, y resulta imprescindible para la evaluación y el seguimiento de las enfermedades respiratorias; es una prueba accesible y no invasiva, y es la medición más reproducible y objetiva de la limitación del flujo aéreo3. La espirometría es una prueba equivalente a la medición de la presión arterial para el diagnóstico de hipertensión o la medición de la glucosa en sangre para el diagnóstico de diabetes. Sin embargo, se realiza muy pobremente en nuestro medio, en especial en centros de atención médica primaria y secundaria por lo que es indispensable que se incremente su uso en sujetos de alto riesgo o probabilidad de padecer la enfermedad. En México y en la mayoría de los países en desarrollo se utiliza de manera muy pobre, a pesar de su relevancia diagnóstica y de los esfuerzos por actualizar guías para su uso en el consultorio6.
La importancia de la enfermedad pulmonar obstructiva crónica y su relevancia en el contexto epidemiológico radica en que es una de las enfermedades con mayor mortalidad en el mundo ya que representa la tercera causa de muerte a nivel mundial7 tan sólo por debajo de las enfermedades cardiovasculares y el cáncer y de acuerdo con el estudio de carga de la mortalidad, en 2016 se registraron 251 millones de casos de enfermedad pulmonar obstructiva crónica, estimándose 3.17 millones de fallecimientos el mismo año6.
Se estima que en los próximos años su impacto en la salud pública será más importante por lo cual nuestro país no queda exento de esta situación que representa un problema para la población y es un gasto económico que impacta negativamente al erario público6.
Si no se detecta oportunamente mediante programas preventivos secundarios que limiten el avance de la enfermedad con la consecuente elevación de los costos para los sectores públicos ya que como sabemos los costos hospitalarios se elevan en el control y estabilización de estos pacientes, por lo cual es primordial su identificación oportuna en las Unidades médicas de primer nivel para su manejo oportuno, su control y detección correcta desde su identificación. El EPOC y el asma generan un importante consumo de recursos sanitarios y representan una elevada carga económica para la sociedad.
El subdiagnóstico y error diagnóstico del asma y la enfermedad pulmonar obstructiva crónica es muy grande en todo el mundo, en parte, debido al pobre acceso y el uso médico de la espirometría8.
Una gran parte de la carga asistencial de la EPOC recae en la Atención Primaria a la Salud (APS), por lo que las decisiones clínicas en este ámbito tienen una gran trascendencia en el manejo global de la enfermedad9.
Algunas de las limitaciones que se han presentado para la implementación y uso de la espirometría en entornos de primer nivel en nuestro país es la falta de espirómetros en hospitales ya que apenas en el 2015 se contaban con 15 equipos en el ámbito hospitalario y ningún espirómetro funcional en los centros de atención primaria, sin embargo, para el 2021, la cobertura en equipamiento e insumos (espirómetros y fármacos) en los 32 estados de la república mexicana ha alcanzado los 250 espirómetros. Sin embargo, la continuidad del personal capacitado en el programa es multifactorial y desafortunadamente sólo el 13% de los inicialmente capacitados terminan el proceso. La pandemia de COVID-19 llevó a una desaceleración en el proceso de capacitación y un cese temporal en la ejecución de los estudios espirométricos6.
Estudios similares al propuesto en esta investigación se han realizado en otras latitudes como es el caso presentado en 2018 por Heffler10 y cols. en donde se realizó un estudio en Padua, Italia, reportando una preocupante falta de uso de la espirometría y una alta proporción de diagnósticos erróneos en pacientes con sospecha de enfermedades inflamatorias crónicas de las vías respiratorias que fueron atendidos por médicos de atención primaria. De igual forma se les realizó una espirometría y una prueba broncodilatadora, al final el estudio encontró una alta proporción de pacientes (33%) que nunca recibieron un diagnóstico respiratorio.
De los pacientes evaluados apenas el 56% se había realizado un estudio espirométrico (Gold estándar diagnóstico) y finalmente el 69% y 13% de los pacientes con asma y EPOC diagnosticados por un médico, respectivamente, presentaron patrones espirométricos concordantes con sus enfermedades conocidas.
En un estudio canadiense de 1,003 pacientes mayores de 40 años reclutados de centros de medicina familiar y con historia de tabaquismo mayor a 20 paquetes/año, se encontró una prevalencia de EPOC del 20.7%; el subdiagnóstico de EPOC fue del 68% mientras que en otros 43 pacientes (4.3%) con diagnóstico previo de EPOC no se confirmó la obstrucción al flujo aéreo (error diagnóstico). En un estudio similar de cuatro países de América Latina (Argentina, Colombia, Venezuela y Uruguay), se reclutaron 1,540 pacientes mayores de 40 años con alto riesgo de padecer EPOC, quienes completaron espirometría postbroncodilatador; la prevalencia de EPOC subdianósticado fue del 77% y la de error diagnóstico del 30.4%10.
Las enfermedades respiratorias crónicas se encuentran entre las cuatro principales enfermedades crónicas humanas. Los cambios en el estilo de vida son posibles y pueden ser beneficiosos en la prevención y el tratamiento integral de la EPOC11. La mala calidad de vida está relacionada con la probabilidad de ingreso hospitalario y con un mayor uso de recursos12. Un programa integral de EPOC puede reducir los reingresos hospitalarios por EPOC y la duración de estancia hospitalaria, además de mejorar los síntomas y la calidad de vida de los pacientes13.
La atención integrada de las afecciones pulmonares crónicas en los establecimientos de salud pública es factible y conduce a un mejor diagnóstico y tratamiento en un entorno de países de bajos ingresos14.
Es por lo tanto fundamental que el presente estudio de investigación determine el impacto que un programa de identificación temprana tiene en el diagnóstico oportuno de las principales enfermedades respiratorias crónicas que aquejan a la población tlaxcalteca a través de un instrumento establecido por la CENAPRECE y que a través de la validación de los casos con la espirometría sea posible prevenir las complicaciones asociadas a estas dos enfermedades que de ser tratadas a tiempo al disminuir el error diagnóstico o el subdiagnóstico sea posible mejorar la calidad de vida de los pacientes e impactar positivamente en la disminución de gastos en el erario público. El objetivo de este estudio es evaluar el impacto de un programa de identificación temprana de enfermedades respiratorias crónicas en el primer nivel de atención, determinando la prevalencia de EPOC y asma, identificando las características sociodemográficas, ocupacionales, así como analizar los factores de riesgo asociados y comparar la concordancia entre el diagnóstico médico de asma y EPOC y los patrones espirométricos.
MATERIALES Y MÉTODOS
El estudio se trata de una investigación descriptiva, transversal, retrospectiva y analítica.
La recolección de información del estudio se realizó en el Centro de Salud Urbano de Calpulalpan perteneciente al Estado de Tlaxcala en el Periodo del 23 de febrero del 2022 al 13 de noviembre del 2023.
El universo o población de estudio está integrado por adultos de 40 años y más con sospecha de EPOC, así como menores y mayores de 18 años con sospecha de asma atendidos en el Centro de Salud Urbano de Calpulalpan y que se les haya efectuado el Cuestionario para la realización de espirometría forzada validado por CENAPRECE.Muestreo no probabilístico por conveniencia que se efectuó a 165 pacientes mediante el estudio espirométrico.
Criterios de selección
Criterios de inclusión
Adultos con sospecha de enfermedad respiratoria crónica que se acompañen o no de alguna otra comorbilidad (excepto cáncer pulmonar), que acudan al Centro de Salud Urbano de Calpulalpan y que acepten participar en el estudio:


Figura 1. Cuestionario para la realización de espirometría forzada.
Diagnóstico de enfermedades pulmonares obstructivas4.
MÉTODOS ESTADÍSTICOS
Los análisis estadísticos se calcularon empleando el software EPI INFO. Las variables cualitativas como el sexo biológico, ocupación, derechohabiencia, exposición laboral a polvos o humos, exposición a carbón o leña, tabaquismo se expresaron como frecuencias y/o porcentajes. Se utilizó la Odds Ratio y chi-cuadrada para análisis de asociación entre las variables de estudio y análisis de correlación logística.
CONSIDERACIONES BIOÉTICAS
Dada la naturaliza retrospectiva del estudio y el uso de datos completamente anonimizados de un instrumento validado a nivel nacional, se consideró que no era necesaria una revisión formal por parte del comité de ética.
RESULTADOS
En el Centro de Salud Urbano de Calpulalpan, se realizaron 165 espirometrías de febrero de 2022 a noviembre de 2023, a los pacientes que cumplieron con los criterios de inclusión del protocolo (Cuadro 1). Predominó el género femenino con el 67% (111 pacientes), mientras que el 33% (54 pacientes) fueron hombres.
El grupo de edad en quienes se efectuó la prueba con mayor frecuencia en orden descendente fue el de 65 años y más con un 39% (64 pacientes), seguido de 50 a 59 años con un 22% (37 pacientes), 60 a 64 años con un 15% (24 pacientes), 25 a 44 años con un 11% (18 pacientes) y finalmente el de 45 a 49 años con un 6% (10 pacientes).
El 95% (156 pacientes) no contaba con derechohabiencia a ninguna institución pública, mientras que el 5% (9 pacientes) contaba con derechohabiencia al IMSS.
Las principales ocupaciones fueron la actividad destinada al hogar con un 47% (78 pacientes), seguido de empleados con un 12% (19 pacientes), campesinos 8% (14 pacientes), otro con un 8% (14 pacientes), estudiantes 7% (11 pacientes) y jubilados con un 5% (9 pacientes).
En cuanto al hábito tabáquico, el 72% (118 pacientes), refiere que no fuma actualmente o en algún momento de su vida tampoco ha fumado, mientras que el 28% (47 pacientes) refiere que si fuma o fumó.
Entre los pacientes que tienen el hábito de fumar o han fumado, 14 de ellos han fumado entre uno y cinco años, 7 han fumado por 6 a 10 años, 6 han fumado de 16 a 20 años, 5 han fumado de 26 a 30 años, 3 han fumado por espacio de 11 a 15 años y 3 pacientes por 21 a 25 años.
En cuanto a la mayor cantidad de cigarros que llegan a fumar los pacientes, 7 fuman 2 cigarros diarios, 6 fuman 3 cigarros, 6 fuman 5 cigarros, 4 fuman 1 cigarrillo y 3 fuman 4 cigarros, 2 pacientes llegan a fumar hasta 20 cigarrillos, uno fuma 30 cigarros y 2 fuman hasta 40 cigarros todos los días.
El índice tabáquico de los pacientes evaluados reportó un riesgo nulo del 96% (158 pacientes), riesgo moderado de 2% (3 pacientes), riesgo alto de 1% (2 pacientes), y riesgo intenso de 1% (2 pacientes).
Los pacientes que laboraron expuestos a polvos o humos por un año o más, fueron con un 53% (88 pacientes) y los que no tuvieron dicha exposición fueron 47% (77 pacientes).
Entre los pacientes que utilizan estos combustibles el 40% (32 pacientes) lo mantiene encendido por un espacio de una a 4 horas, el 25% (20 pacientes) de 5 a 8 horas, 25% (20 pacientes) de 9 a 12 horas, 9% (7 pacientes) de 21 a 24 horas y finalmente con un 2% (2 pacientes) de 13 a 16 horas. 23% (21) de los pacientes refieren que han cocinado o se han calentado con leña o carbón por uno a 10 años, 21% (19) por 11 a 20 años, 18% (16) por 21 a 30 años, 15% (14) por 51 a 60 años, 11% (10) de 31 a 40 años, 9% (8) por 41 a 50 años y 3% (3) por 61 a 70 años.
La calidad de la prueba se considera aceptable y replicable al cumplir con los datos de reproducibilidad al calificar la prueba espirométrica con las letras A 84% (138 pacientes) y B 12% (19 pacientes) con lo cual el 96% de los pacientes a los que se les aplicó la prueba cumple con los parámetros necesarios para establecer el diagnóstico, mientras que el 2% (4 pacientes) obtuvieron calificación C y 2% (4 pacientes) obtuvieron calificación D, con lo cual fue necesario repetir la prueba espirométrica un mes después a fin de que el paciente se familiarizará con la técnica correcta de ejecución.
El 73% (120) de los pacientes sometidos a espirometría presentaron un resultado normal, el 13% (21) tuvieron un resultado con patrón obstructivo y el 14% (24) presentaron un patrón restrictivo.
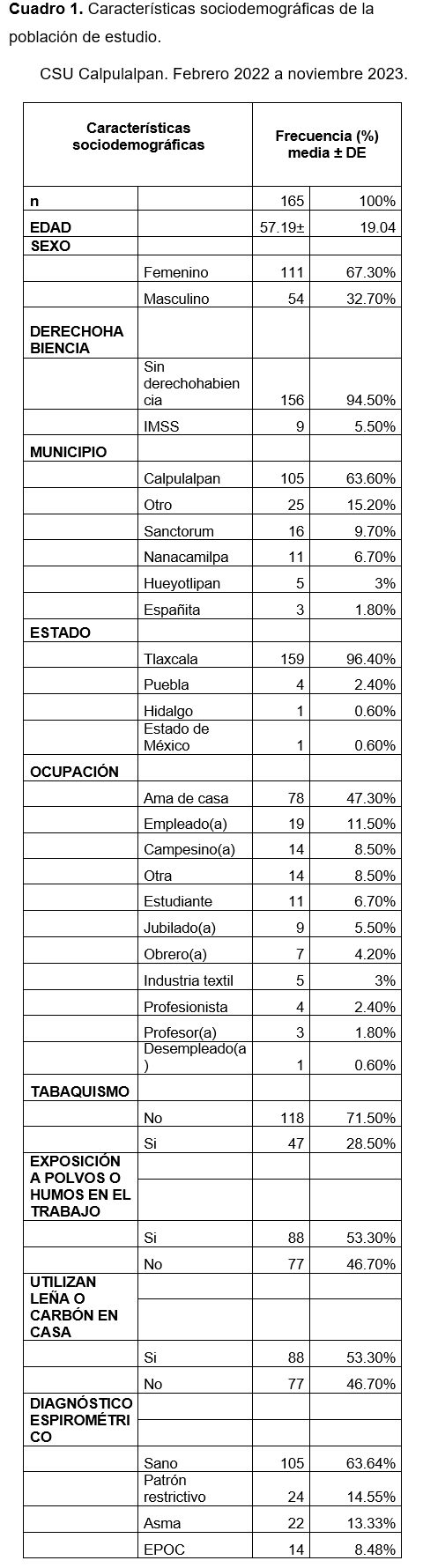
Se aplicaron 165 encuestas mediante el Cuestionario para la realización de la Espirometría forzada para el Diagnóstico de Enfermedades pulmonares crónicas, encontrándose que los motivos por los cuales se solicitó una prueba espirométrica fue principalmente ante la sospecha de Enfermedad Pulmonar Obstructiva Crónica (EPOC) con un 70% (115 pacientes) para la población mayor de 40 años, en segundo lugar fue el asma en mayores de 18 años con 11% (18 pacientes), en tercer lugar fue el seguimiento de los pacientes diagnosticados con una enfermedad pulmonar obstructiva previa con un 11% (19 pacientes), seguido de asma en menores de 18 años con un 7% (12 pacientes) y finalmente con un 1% (1 paciente) en aquellos pacientes con otra motivación dentro de las que se engloban un estudio laboral solicitado como requisito o la realización de los controles biológicos necesarios para la calibración del equipo espirométrico (Figura 2).
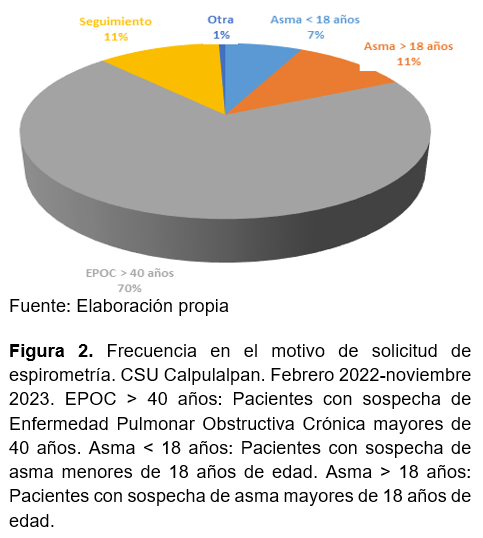
El 53% (88 pacientes) utilizan leña o carbón para cocinar o calentarse en su casa, mientras que el 47% (77 pacientes) no lo hace (Figura 3).
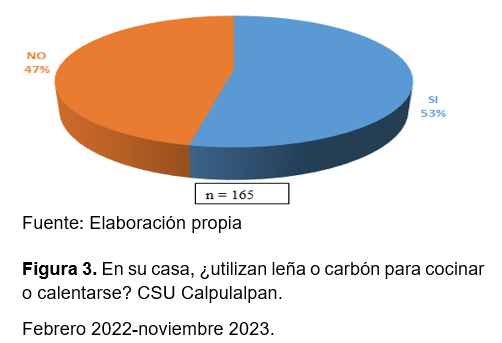
El diagnóstico de pacientes a los que se les aplicó el programa de detección oportuna de enfermedades respiratorias crónicas consistente en la aplicación del Cuestionario y la realización de la espirometría forzada mostró que 63.64% (105 pacientes) fueron sanos, con patrón restrictivo el 14.55% (24 pacientes), asma 13.33% (22 pacientes) y Enfermedad pulmonar obstructiva crónica (EPOC) 8.48% (14 pacientes) (Figura 4).
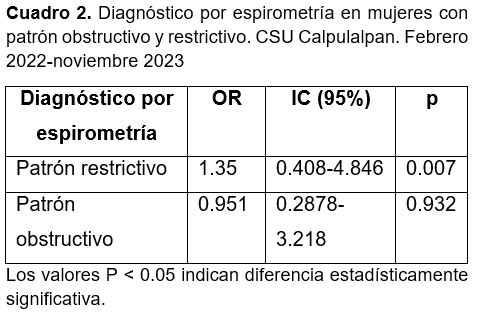
En el Cuadro 2 se muestra que las mujeres que son expuestas a agentes de biomasa tienen 1.35 veces mayor riesgo de enfermar de una enfermedad pulmonar crónica de tipo restrictivo en comparación con aquellas mujeres que no tienen dicha exposición
DISCUSIÓN
En el presente trabajo de investigación se encontró que el 67% de las personas a la que se les realizó el estudio son mujeres y el 33% son hombres comparado con otros estudios de investigación15 en donde el predominio de pacientes con sospecha de enfermedades respiratorias crónicas se centró en el sexo masculino con un 52.55%. Por otro lado, la edad promedio en la que se aplicó el programa de intervención temprana para la identificación de enfermedades respiratorias crónicas se encuentra en los 57.19 años de edad en comparación al mismo estudio donde la media de la edad fue de 52 ± 15 años.
En otros estudios se hace referencia a que el principal motivo de indicación de la espirometría con el 63.5% resultó ser algún síntoma o signo entre los que destacan la falta de aire con el 40.88% y la tos con un 13.87%, mientras que con el 36.5% de las indicaciones se debieron a: peritaje médico laboral (13.87%), chequeos preoperatorios (12.41%) o periódicos con un 10.22%15, mientras que en el presente estudio de investigación el principal motivo para la realización de la espirometría fue la sospecha de EPOC en pacientes con un 70%, con un 11% fue el seguimiento de pacientes ya diagnosticados por motivos de mejor control, 11% en mayores de 18 años con sospecha de asma, 7% en pacientes menores de 18 años con sospecha de asma, y el 1% se realizó por algún otro motivo.
Mientras que en el presente estudio de investigación el diagnóstico clínico médico correspondió principalmente a la sospecha del EPOC con un 70%, con un 18% el asma, 11% seguimiento y con un 1% algún otro motivo. En contraste podemos decir que someter al paciente a un programa de detección temprana de enfermedad respiratoria crónica a través de un cuestionario validado y de una prueba espirométrica estandarizada nos proporciona el que el verdadero estado clínico de los pacientes después de la aplicación del gold estándar es el diagnóstico de sano(a) con un 63.64%, patrón restrictivo 14.55%, asma 13.33% y EPOC 8.48%.
Estos resultados proporcionan datos en donde se considera que de todos los pacientes a los que se sospecha con una enfermedad respiratoria crónica casi las dos terceras partes son sanos, más allá de pensar en una obstrucción de las vías respiratorias estamos frente a un patrón restrictivo el cual es la primera causa de alteración respiratoria que amerita un protocolo de sospecha y de estudio más exhaustivo, el asma es considerado el segundo diagnóstico en frecuencia y más allá en pensar en una EPOC, es posible que estemos frente a un patrón obstructivo reversible como lo es el asma, finalmente el EPOC es en nuestro estudio la última causa probable de alteración pulmonar con un patrón obstructivo no reversible.
De acuerdo con Heffler y colaboradores10 en un estudio que buscaba evaluar la concordancia entre el asma diagnosticada por un médico y la EPOC y los patrones espirométricos, en una cohorte no seleccionada de pacientes enviados por médicos generales para realizar una espirometría encontró que el 69.5% y el 13.3% de pacientes con asma y EPOC diagnosticadas respectivamente por un médico tenían patrones espirométricos concordantes con sus enfermedades conocidas, mientras que nuestros resultados muestran que el asma y el EPOC correspondió a una concordancia de 72.2% y de 11.4% por lo cual estos datos se asemejan a otros estudios europeos en condiciones semejantes.
De igual forma no solo se establecen los casos de obstrucción a la vía respiratoria en donde podemos encontrar casos de EPOC o de asma, sino también es importante señalar los casos de patrón restrictivo que no son considerados en el diagnóstico clínico inicial pero si son relevantes con un 14.55% de los pacientes a los que se les aplicó la espirometría con lo cual se podrán derivar a los servicios de segundo nivel para su protocolo de estudio y caracterización a fin de contribuir al adecuado control o manejo de los respectivos casos.
El 63.64% de los pacientes que tenían sospecha diagnóstica de enfermedad respiratoria crónica finalmente resultaron sin patología, con lo cual el protocolo diagnóstico de estos pacientes continúa en la búsqueda de otros diagnósticos diferenciales, por otro lado la hipótesis esperada era encontrar una importante cantidad de pacientes con diagnóstico de EPOC sin embargo este 8.48% es menor al esperado inicialmente, con lo cual cobra mayor relevancia la importancia de establecer el manejo de los pacientes no solo con el diagnóstico clínico sino corroborarlo a través de una prueba cuantificable y reproducible.
Asimismo encontramos que en la población a la que se aplicó la espirometría presentó un diagnóstico confirmado de asma de un 13.33% con lo cual esto nos conduce a la importancia de contar con el debido tratamiento en una Unidad médica de primer nivel para esta población así como los pacientes con EPOC con lo cual estaríamos contribuyendo con la disminución de los ingresos hospitalarios con el consecuente deterioro de la calidad de vida de estos pacientes y la propensión a aumentar el riesgo de fallecer.
Finalmente con el 14.55% de los pacientes con patrón restrictivo confirmado es un resultado no esperado en el inicio del estudio con lo cual se abre un área de oportunidad para el manejo adecuado de estos pacientes y su referencia oportuna, con lo que se propone una mayor capacitación de este importante grupo de la población a fin de proporcionar una atención integral a la población disminuyendo las complicaciones de aplicar adecuadamente las medidas de prevención primaria y secundaria correspondientes.
Ahora bien, las enfermedades pulmonares restrictivas se caracterizan por una distensibilidad reducida de los pulmones, comprometiendo la expansión pulmonar, estos síndromes restrictivos pueden ser causadas por la destrucción del parénquima pulmonar distal debido a infiltrados de inflamación, toxinas, y mecanismos aún por dilucidar (afecciones intrínsecas), así como por afecciones extraparenquimatosas (causas extrínsecas)16.
Dentro de las posibles causas intrínsecas debemos mencionar la fibrosis pulmonar idiopática, neumonía intersticial no específica, sarcoidosis, exposición a polvos inorgánicos como silicosis, asbestosis, talco, fibrosis por metales duros, pulmón de los trabajadores químicos, exposición al polvo orgánico, enfermedad del pulmón del granjero, enfermedad del criador de aves, enfermedad del pulmón del trabajador de hongos, esclerosis sistémica, vasculitis pulmonar e histiocitosis pulmonar de células de Langerhans16. Por lo tanto, motivo de investigación futura es el posible estudio de sustancias químicas como probables causantes de enfermedades pulmonares restrictivas que se encuentran en el ambiente en las áreas de trabajo de personal que labora en fábricas de la región del municipio y sus alrededores, ya que de acuerdo a la presente investigación el 53% de los pacientes ha trabajado por un año o más en un área donde ha tenido exposición a polvos o humos, así como de investigar la relación que tiene la enfermedad pulmonar con patrón restrictivo y los talleres textiles y de maquila ubicados en la ciudad de Calpulalpan y en las localidades periféricas, ya que esta actividad económica representa una de las principales fuentes de ingresos de la población económicamente activa.
Por otro lado, existen otras patologías causantes de enfermedades pulmonares restrictivas extrínsecas o extrapulmonares como la cifoescoliosis, afecciones pleurales como derrames, pulmón atrapado, cicatrización pleural, empiema crónico, asbestosis, obesidad, trastornos neuromusculares con distrofia muscular, esclerosis lateral amiotrófica, polio, neuropatías frénicas y ascitis16. Ante estas probables causas es importante el seguimiento en investigaciones subsecuentes de las patologías más prevalentes en nuestro estado sobre todo ante la epidemia de obesidad que es un factor de riesgo muy importante en nuestra sociedad contemporánea.
Es evidente que la utilización del espirómetro en pacientes sospechosos de enfermedad respiratoria crónica incrementa las probabilidades de hacer un correcto diagnóstico de asma o de EPOC y favorece el evitar el tratamiento de pacientes que no tienen una patología respiratoria crónica.
CONCLUSIONES
Se puede establecer que existe en el primer nivel de atención una disminución de los errores diagnósticos y subdiagnósticos de asma y de EPOC al establecer como parte del protocolo de atención el uso rutinario de un programa de atención de detección oportuna consistente en la aplicación de un instrumento de validación de detección de enfermedades respiratorias crónicas sospechosas aunado a un estudio espirométrico.
Un programa de identificación temprana en el primer nivel de atención permite identificar de forma oportuna enfermedades respiratorias crónicas, al establecer objetivamente con evidencia cuantitativa la presencia de enfermedades obstructivas reversibles (asma) y no reversibles (EPOC), descarta aquellos casos de pacientes que son considerados sanos y que requieren una monitorización subsecuente a fin de identificar oportunamente los primeros indicios de una enfermedad pulmonar crónica, también es posible la identificación de enfermedades con un patrón restrictivo que no se tenía de inicio contemplado por el personal médico, con lo cual se mejora la precisión diagnóstica.
Se tiene un área de oportunidad para no sólo diagnosticar oportuna y correctamente a los pacientes con enfermedad respiratoria crónica sino también el mejorar su manejo y control al realizar espirometrías de seguimiento. Finalmente estaremos posiblemente contribuyendo a la prevención terciaria de complicaciones potenciales que ameriten la referencia oportuna a un tercer nivel de atención, basadas en la evidencia.
Es importante señalar que las mujeres son el grupo más afectado y ellas son las que representan el grupo más vulnerable al tener mayor exposición a los combustibles de biomasa y al verse incrementado en las últimas décadas el consumo al tabaco. Las mujeres cuyo trabajo principal se desarrolla en los hogares y dadas las condiciones socioeconómicas bajas las hace más propensas a exposiciones durante largas horas al día y por muchos años al humo de biomasa, sin tampoco dejar de lado el que muchas de ellas son fumadoras pasivas.
Es por ello que ante la identificación de este grupo vulnerable de la población se deben realizar campañas de detección dirigidas a esta subpoblación a fin de detectar oportunamente las primeras etapas en la historia natural de la enfermedad de enfermedades pulmonares crónicas, sin descuidar por supuesto estrategias de intervención claras dirigidas a hacer conciencia en la población de los daños a la salud asociados a la exposición de la biomasa como combustible.
Referencias