Rev Med UAS
Rev Med UAS; Vol. 15 No. 4. Octubre-Diciembre 2025
ISSN 2007-8013
Ricardo Rodríguez-Pérez1*, Carlos Ernesto Mora-Palazuelos3, Marisol Montoya-Moreno3, Felipe de Jesús Peraza-Garay3, Sofía Esmeralda Madueña-Angulo2, Efraín Romo-García2
*Autor de correspondencia: Dr. Ricardo Rodríguez Pérez
Domicilio: Calle Alfonso Zaragoza Maytorena No. 2060, Desarrollo urbano Tres Ríos C.P. 80020 Culiacán, Sinaloa
Tel. (951) 1774307 Correo: ricardo.rodriguezoft@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n4.002
Texto Completo PDFRecibido 14 de enero 2025, aceptado 26 de marzo 2025
RESUMEN
Objetivo: Determinar los resultados postoperatorios de la técnica quirúrgica de implante secundario de lente intraocular fijado a esclera con sutura Gore Tex. Metodología: Se realizó un estudio observacional, comparativo, longitudinal, retrospectivo y multicéntrico, cuyo universo poblacional es constituido por todos los expedientes clínicos de pacientes sometidos a cirugía de implante de segunda intensión de lente intraocular fijado a esclera con sutura Gore Tex, en el servicio de Retina y Vítreo del Centro de Investigación y Docencia en Ciencias de la Salud en el Hospital Civil de Culiacán y el Hospital Oftalmológico Culiacán, en el periodo de enero de 2022 a diciembre de 2023. Las variables evaluadas fueron la causa de la afaquia, la agudeza visual, la presión intraocular, el conteo endotelial y las complicaciones. Resultados: Un total de 73 ojos fueron evaluados, las complicaciones posquirúrgicas incluyeron descompensación corneal 2.7% (2), hipertensión ocular 2.7% (2), desprendimiento de retina 4.1% (3), descentrado del LIO en 4.1% (3), y edema macular en 2.7% (2). La agudeza visual media previa a la cirugía fue 1.30 logMAR (Snellen 20/400), la agudeza visual media posterior a la cirugía fue 0.447 logMAR (Snellen 20/55). Conclusiones: Este estudio demuestra que la técnica quirúrgica estudiada ha mostrado una mejoría en la agudeza visual con un porcentaje bajo de complicaciones, en promedio los pacientes presentaron mejoría en la agudeza visual, sin embargo, se requiere de un seguimiento más extenso para para evaluar posibles complicaciones tardías.
Palabras clave: Catarata, vitrectomía, esclera, lente intraocular, Gore Tex.
ABSTRACT
Objective: To determine the postoperative result of the surgical technique of secondary implantation of an intraocular lens fixed to the sclera with Gore Tex suture. Methodology: This is an observational, comparative and cross-sectional study whose population universe is made up of all patients who underwent surgery for secondary implantation of an intraocular lens fixed to the sclera with Gore Tex suture in the Retina and Vitreous service of the Civil Hospital of Culiacán, Center for Research and Teaching in Health Sciences and Culiacan Ophthalmological Hospital in the period from January 2022 to December 2023. We evaluated variables such as the cause of aphakia, visual acuity, intraocular pressure, endothelial cell count, and complications. Results: A total of 73 eyes were studied, postsurgical complications included corneal decompensation 2.7% (2), ocular hypertension 2.7% (2), retinal detachment 4.1% (3), IOL decentration in 4.1% (3), and macular edema in 2.7% (2). The mean visual acuity before surgery was 1.30 logMAR (Snellen 20/400), the mean visual acuity after surgery was 0.447 logMAR (Snellen 20/55). Conclusions: This study demonstrates that the surgical technique studied has shown an improvement in visual acuity with a low percentage of complications. On average, patients presented improvement in visual acuity. However, a longer follow-up is required to evaluate possible late complications.
Key words: Cataract, vitrectomy, sclera, intraocular lens, Gore Tex.
Introducción
La afaquia se refiere a la condición en la cual el cristalino no se encuentra presente en su posición que le corresponde posterior a la remoción quirúrgica, sobre todo cuando no se cuenta con soporte para colocar el lente intraocular artificial. En ese sentido, las causas de afaquia pueden ser: congénita, quirúrgica, traumática y dislocación posterior.1
La ausencia de cristalino puede provocar cambios en la función óptica del globo ocular como perdida de la acomodación, hipermetropía muy elevada y anisometropía.1 El manejo de las complicaciones de la afaquia se puede dividir en dos grandes grupos: tratamiento no quirúrgico y tratamiento quirúrgico. La decisión de realizar un manejo quirúrgico contra un manejo conservador se debe evaluar para cada caso particular dependiendo de las necesidades del paciente, un implante de lente puede proveer estabilidad visual a largo plazo, pero no está exento de riesgos al tratarse de un procedimiento invasivo.2
El uso de anteojos ha sido durante muchos años uno de los principales tratamientos, estas pueden ser adaptados tanto a adultos como a niños, en los pacientes pediátricos es muy importante tener en cuenta que la longitud axial varia con el crecimiento, en segundo lugar, el sistema visual de un niño menor de 8 años es un sistema inmaduro por la tanto es importante conseguir una buena corrección visual para evitar el desarrollo de ambliopía. Por otro lado, las desventajas debidas a la óptica de la gafa son: campo visual reducido, incremento de la amplitud del nistagmo, disparidad en el tamaño de la imagen llamada aniseiconia, además las anisotropía de más de 3 dioptrías (D) de esfera o 0.5D de cilindro pueden causar supresión visual o correspondencia retiniana anómala, además de estos inconvenientes cabe agregar el grosor y el peso de las gafas, otro inconveniente de las gafas aéreas es que por su grosor tan alto pueden generar efecto de prisma.2
Por otro lado, las lentes de contacto se han utilizado desde la década de 1950 para la corrección óptica después de una cirugía de catarata, son particularmente útiles en afaquia monocular debido a la aniseiconia que generan las lentes aéreas.3 Con el paso de los años, se han descrito diferentes abordajes quirúrgicos para la corrección de la afaquia, estos se pueden dividir entre los que requieren uso de sutura y los que no la requieren, a la hora de elegir la técnica a utilizar se debe tener en cuenta los siguientes factores: edad del paciente, estado de la córnea, conteo endotelial, estado del ángulo iridocorneal, estado del iris, profundidad de la cámara anterior, inflamación, glaucoma, disponibilidad de la lente y habilidad quirúrgica del cirujano.3
Los lentes intraoculares de cámara anterior son lentes, como un nombre lo indica que se colocan en la cámara anterior y se apoyan en el ángulo iridocorneal, se utilizan cuando no existe soporte para colocar el lente en el sulcus, antes de 1980 los lentes intraoculares de cámara anterior eran más utilizados para la corrección de la afaquia, pero se fue disminuyendo su uso al encontrar que causaban traumatismo mecánico en el endotelio y el ángulo de la córnea con consiguiente descompensación corneal y glaucoma. Los nuevos modelos tienen un diseño más delgado que reduce el contacto del endotelio con el lente y con el iris, además minimiza el área de contacto con el ángulo, reduciendo la fibrosis y erosión de las estructuras de este.4
Lentes intraoculares fijados a iris, se puede suturar una lente intraocular de cámara posterior al iris utilizando diversas técnicas quirúrgicas, inicialmente esta técnica fue descrita por McCannel en 1976, utilizando una sutura de monofilamento 10-0, esta técnica fue modificada por Chang en 2004 mediante el uso de un nudo corredizo de Siepser para disminuir la complejidad del procedimiento, los beneficios de esta técnica incluyen un menor tiempo quirúrgico y que no se requiere suturas transesclerales, los inconvenientes incluyen irregularidades de la pupila, irritación del iris, dispersión de pigmento, inflamación crónica, deslumbramiento, visión de halos, bloqueo pupilar y formación de sinequias anteriores.4
Cuando existe adecuado soporte capsular, se puede colocar el lente intraocular en el sulcus, entre el iris y los procesos ciliares, evitando las complicaciones de los lentes de cámara anterior y los lentes fijados a iris.4 Para poder realizar esta técnica es indispensable la presencia de soporte capsular suficiente y por lo tanto no será posible si no hay saco capsular. El paso más importante es colocar ambos hápticos en el sulcus, para lograrlos es recomendable utilizar lentes intraoculares específicas para sulcus, estos lentes tienen un tamaño ligeramente mayor para un mejor ajuste dentro del sulcus, los lentes de tres piezas con hápticas finas y delgadas los recomendados para estos casos.5
La fijación transescleral de lentes intraoculares de cámara posterior tiene las ventajas sobre otras técnicas que tienen menor riesgo de presentar perdida de células del endotelio corneal, menor riesgo de glaucoma y sinequias anteriores periféricas. Además, el antecedente de uveítis puede ser un factor que impida el uso de lentes anclados a iris o lentes de cámara anterior encontrando buenos resultados visuales tras el uso de lentes fijados a esclera en pacientes con uveítis preexistente. A lo largo de los años se han adoptado varias técnicas para fijación de lentes intraoculares a esclera, incluidos los abordajes con sutura y sin sutura.6 La técnica de fijación de lente intraocular sin sutura fue reportada por Gabor y Agarwal, esta técnica reduce el riesgo de complicaciones relacionadas con las suturas pero tiene un riesgo potencial de hipotonía.8 La fijación de lentes intraoculares con sutura puede ser técnicamente más difícil que la fijación sin sutura, puede tener mayor tiempo quirúrgico así que la experiencia del cirujano puede ayudar a decidir cuál es la técnica más conveniente para cada caso.6
La fijación intraescleral de lentes sin utilizar sutura se comenzó a utilizar en el año 1997 por Maggi y Maggi, utilizando un lente intraocular especial con tres asas flexibles equidistantes, la técnica como de fijación sin sutura con lente intraocular convencional fue descrita originalmente por Gabor Scharioth y posteriormente modificada por Agarwal. La técnica de Schariot fue descrita en 2007 y consiste en realizar una vitrectomía vía pars plana con calibre 25G, se taponan las cánulas y se prepara el globo ocular para la fijación háptica intraescleral, se realizan dos esclerotomías con calibre 23G hacia el surco ciliar por abordaje externo, a 1.5 a 2 mm de distancia del limbo separadas a 180 grados entre sí, se crean túneles paralelos al limbo con una aguja calibre 23 en sentido contrario a las agujas del reloj desde las esclerotomías con una profundidad del 50% del espesor de la esclera, una vez que el lente de tres piezas se ha introducido a globo ocular, con una pinza se exterioriza una háptica que posteriormente se introduce al túnel escleral, después se repite el mismo procedimiento con la háptica restante.7
Las técnicas de fijación escleral de lente intraocular puede tener variaciones que van a depender de si el abordaje es externo o interno para la introducción de la sutura, el número de puntos de fijación, el material de sutura y los métodos para prevenir la erosión de la sutura. El lente intraocular se puede suturar a la esclera utilizando 1, 2, 3, 4 o 6 puntos de fijación, la técnica original descrita por Malbrán utilizaba dos puntos de fijación. El uso de Gore Tex en esta técnica es deseable ya que la durabilidad de esta sutura es mayor compara con polipropileno calibre 10-0 o 9-0. La sutura Gore Tex ha sido utilizada en cirugía cardiotorácica por más de 20 años y se ha reportado que brinda una excelente fuerza tensional con mínima evidencia de ruptura de la sutura lo que brinda estabilidad y resistencia al lente intraocular.6
El procedimiento quirúrgico consiste primero una vitrectomía completa, posteriormente se procede a realizar peritomía nasal y temporal para dejar esclera libre, después crear cuatro esclerotomías utilizando un trocar valvulado de 25 gauges, colocando dos esclerotomías de lado nasal y otras dos de lado temporal, las esclerotomías se realizan a 2.5 mm del limbo y a 4 mm de separación entre ellas, se coloca el lente intraocular Akreos de la casa comercial Bausch & Lomb el cual puede ser previamente cargado con las suturas GoreTex 8-0, posterior mente por las peritomía se introduce una pinza para extraer la sutura por cada uno de los cuatro trocares, después se anudan verificando que el lente quede centrado. Una de las ventajas de la fijación escleral es que el lente queda en cámara posterior, alejado de las estructuras de la cámara anterior, lo que le da una localización más parecida a la colocación en la bolsa capsular. Las complicaciones que se pueden presentar a largo plazo utilizando esta técnica son la erosión y ruptura de la sutura, exposición del punto de sutura a través de la conjuntiva, dislocación del lente, glaucoma en el 21%, desprendimiento de retina 3.4%, ruptura de la sutura13.8% a los 40 meses e hipertensión ocular en 30.5% de los casos.8 Por lo anterior, el objetivo del presente trabajo fue conocer los resultados postoperatorios de la técnica quirúrgica de implante de segunda intención de lente intraocular fijado a esclera con sutura Gore Tex.
Material y métodos
Se trató de un estudio de enfoque cuantitativo, retrospectivo y descriptivo, en el cual fueron seleccionados los pacientes que fueron sometidos a cirugía de implante secundario de lente intraocular fijado a esclera con sutura Gore Tex que acudieron al servicio de Retina y Vítreo de del Centro de Investigación y Docencia en Ciencias de la Salud (CIDOCS) de la Universidad Autónoma de Sinaloa durante el periodo de enero de 2022 a diciembre de 2023. Los criterios de inclusión fueron: pacientes mayores de 18 años, de sexo indistinto y con diagnostico confirmatorio de afaquia secundaria a cirugía de catarata. Los criterios de exclusión fueron: todo paciente con diagnóstico de glaucoma o alteraciones en la córnea o retina. Finalmente, los criterios de eliminación fueron: expedientes clínicos incompletos.
Las variables de estudio fueron: sexo, edad, etiología de la afaquia postquirúrgica y complicaciones se midieron en una sola ocasión, la agudeza visual, la presión intraocular y el conteo endotelial se midieron en 2 ocasiones; antes de la cirugía y 8 semanas posteriores a la cirugía.
Todos los datos fueron transcritos en una hoja de cálculo de Excel para posteriormente ser exportados al programa SPSS v21 para su análisis estadístico. Se utilizó estadística descriptiva con medidas de tendencia central y dispersión de los datos a través de medidas y desviaciones estándar para el caso de variables continúas. Se utilizó la prueba de hipótesis para diferencia de medias relacionadas con un nivel de significancia de 0.05.
La presente investigación es sin riesgo ya que implicó solamente la obtención de información del expediente clínico, no contando con población vulnerable. Así mismo fue aprobado por el Comité de Investigación del CIDOCS (Registro: 19 CI 25 006 004) con número de aprobación: 548. Finalmente, no requirió ser evaluado por el Comité de Ética en Investigación por tratarse de un estudio retrospectivo, concretamente la consulta de expedientes clínicos.
Resultados
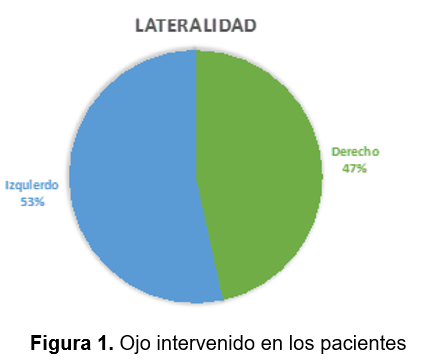
Un total de 73 ojos de 73 pacientes fueron estudiados, de los cuales 47% (34) fueron ojo derecho y 53% fueron ojo izquierdo (Figura 1), de los 73 pacientes que fueron incluidos en el estudio la edad media al momento de la cirugía fue 70.59+5.510 años, el rango de edad fue de 59-81 años, 57% (42) fueron de sexo femenino y 43% (31) de sexo masculino, la agudeza visual media preoperatoria fue de 1.30 logMar (20/400 Snellen).

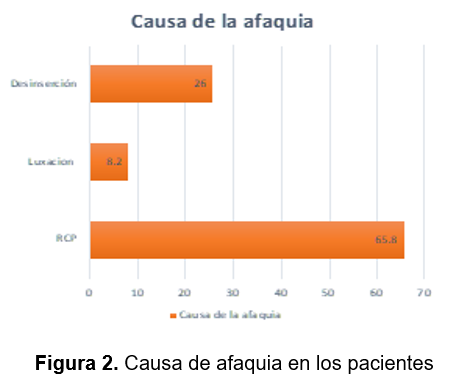
Las complicaciones transquirúrgicas que originaron la afaquia por la cual se indicó la fijación de LIO a esclera fueron la ruptura de la capsula posterior con afección a la capsula anterior más de 90° con 65.8% (48), el 8.2% (6) fue por luxación del complejo cristalino saco capsular y 26% (19) desinserción zonular de al menos 90°. (Figura 2)
Las complicaciones posquirúrgicas incluyeron descompensación corneal 2.7% (2), hipertensión ocular 2.7% (2), desprendimiento de retina 4.1% (3), descentrado del LIO en 4.1% (3), edema macular en 2.7% (2), los pacientes con hipertensión ocular y edema macular recibieron tratamiento médico, los pacientes que presentaron desprendimiento de retina y descentrado del LIO fueron intervenidos quirúrgicamente, los pacientes con descompensación fueron enviados al servicio de córnea para su valoración. (Figura 3). No se presentó ningún caso de endoftalmitis, rotura de la sutura, inflamación escleral, formación de granuloma, síndrome uveítis-glaucoma-hifema o inflamación persistente durante el periodo de seguimiento.

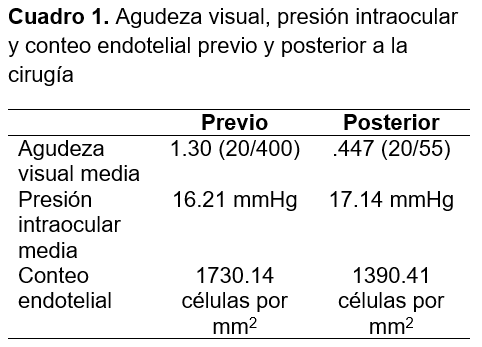
La presión intraocular media previa a la cirugía fue 16.21+2.60 mmHg y una media postoperatoria de 17.14+2.89 mmHg, el conteo endotelial medio previo a la cirugía fue 1,730+2.60 células por mm2 y 1,390.21+368.24 células por mm2, en donde a pesar de observar una disminución posterior del conteo no es significativa en comparación con otras técnicas quirúrgicas de fijación escleral, la agudeza visual media previa a la cirugía fue 1.30 logMAR (Snellen 20/400), la agudeza visual media posterior a la cirugía fue 0.447 logMAR (Snellen 20/55) mejoría que era de esperarse dado al implante secundario del lente intraocular en los pacientes con afaquia. (Cuadro 1)
Discusión
Aunque la sutura más comúnmente utilizada para realizar fijación escleral de lentes intraoculares es el prolene, debido a que se han observado algunas complicaciones relacionadas a este material recientemente se ha ido incrementando el uso de Gore Tex como material de sutura para este procedimiento. El Gore Tex ha demostrado tener una mayor fuerza de tensión y menos memoria, lo que confiere una manipulación más fácil para el cirujano y menor respuesta inflamatoria.10
Khan y colaboradores no encontraron complicaciones relacionadas a la sutura, en su serie retrospectiva de 85 ojos en los cuales se fijó el LIO con sutura Gore Tex a los cuales se les dio seguimiento medio de 325 días, los resultados en cuanto a complicaciones se observaron hipotonía 9.4%, hipertensión ocular 7%, hemorragia vítrea 7%, hifema 2%, desprendimiento coroideo 2%, edema macular 2% y edema corneal en un 1%.10
En nuestro estudio se reportó hipertensión en 2.7% que fue menor al del estudio mencionado previamente, la descompensación corneal se presentó en 2.7% la cual fue mayor, la tasa de hipertensión fue menor con un 2.7%, el edema macular fue mayor con 2.7%, también se presentó mayor porcentaje de desprendimiento de retina con un 4.1%, y descentrado del lente intraocular con un 4.1%, al igual que lo reportado por Khan y colaboradores no se reportaron casos de endoftalmitis ni ruptura de la sutura durante el tiempo que incluyó el estudio. Los autores sugieren que una medida para disminuir el descentrado del lente es atar el primer nudo de la sutura alternando el tensado del nudo alternando entre nasal y temporal sutilmente hasta que el lente quede centrado, después de esto el segundo y tercer nudo puedo ser realizado.10
En el estudio realizado por Patel y colaboradores la visión a los 6.9 meses posteriores a la cirugía mejoró de 1 logMAR (20/200 Snellen) a 0.5 log MAR (20/60), en nuestro estudio la visión también presentó mejoría significativa con una media previa a la cirugia de 1.3 logMAR (20/400 Snellen) y 8 semanas después del procedimiento de 0.447 logMAR (20/55 Snellen), todos los pacientes que no presentaron alguna complicación tuvieron ganancia visual después de la cirugía.09
Las limitaciones de este estudio son el tamaño de la muestra, la naturaleza del diseño de estudio, el cual es retrospectivo, que las cirugías fueron realizadas por diferentes cirujanos y el tiempo de seguimiento fue corto. Por lo que realizar estudios prospectivos y multicéntricos con un seguimiento más amplio ayudaría mucho en conocer estas variables, profundizar en su estudio y conocer los beneficios de esta técnica quirúrgica.
Conclusiones
Este estudio demuestra que la técnica quirúrgica estudiada ha mostrado una mejoría en la agudeza visual con un porcentaje bajo de complicaciones, en promedio los pacientes presentaron mejoría en la agudeza visual, sin embargo, se requiere de un seguimiento más extenso para para evaluar posibles complicaciones tardías, así como comparar la utilización de Gore Tex con otros materiales de sutura. Se requiere de la realización de estudios prospectivos y comparativos para evaluar la superioridad de esta técnica comparada con otras estrategias terapéuticas.
Referencias