
Rev Med UAS
Rev Med UAS; Vol. 15 No. 4. Octubre-Diciembre 2025
ISSN 2007-8013
Alex F. Reyes-Acuña 1, Allan H. Camilo-Muñoz2, Athziri D. Estrada-Garza2, Hadassa Yuef Martínez-Padrón3
*Autor de correspondencia: Hadassa Yuef Martínez-Padrón.
Hospital Regional de Alta Especialidad de Ciudad Victoria “Bicentenario 2010”.
Tamaulipas, Cd. Victoria, México. Libramiento Guadalupe Victoria S/N,
Área de Pajaritos, Ciudad Victoria. 8341610224, hadassayufo@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n4.004
Texto Completo PDFRecibido 11 de agosto 2025, aceptado 30 de septiembre 2025
RESUMEN
Objetivo: Presentar un caso de una paciente que debutó con un episodio agudo de encefalitis secundario a una vasculitis primaria del sistema nervioso central Materiales y métodos: Se revisa el caso de una paciente de 30 años ingresada en nuestro hospital por disar-tria con fiebre súbita asociada, sin enfermedades crónicas. Resultados: Se confirmó el diagnóstico de una encefalitis secundaria a una vasculitis primaria del sistema nervioso central. Conclusión: La secuencia Black-Blood RM es de suma utilidad para el diagnóstico de una vasculitis primaria del sistema nervioso central.
Palabras clave: Encefalitis, vasculitis, primaria, resonancia magnética, cerebro, black-blood.
ABSTRACT
Objective: To present a case of a patient who presented an acute episode of encephalitis secondary to primary angiitis of the central nervous system. Material and methods: The case of a 30-year-old patient admitted to our hospital for sudden dysarthria with fever without chronic diseases is reviewed. Results: The diagnosis of encephalitis secondary to a central nervous system vasculitis was con-firmed. Conclusion: The Black-Blood MRI sequence is extremely useful for the diagnosis of primary angiitis of the central nervous system.
Keywords: Encephalitis, vasculitis, primaria, magnetic resonance, brain, black-blood.
Introducción
La vasculitis primaria del sistema nervioso central (VPSNC) es una enfermedad rara que resulta en la inflamación y destrucción de la vasculatura del sistema nervioso central sin observar una vasculitis fuera del sistema nervioso central.1 Con una prevalencia 2.4 casos por millón de habitantes en Estados Unidos de América2 estos tienden a ser más aislados cuando son de compromiso unilateral con 49 casos reportados en la literatura inglesa3, por ello es una patología poco entendida con pocos casos documentados a nivel mundial y de difícil diagnóstico por presentar sintomatología similar a otros padecimientos neurológicos (neuro infecciones, EVC, intoxicación por drogas, etc); el abordaje diagnostico se complica al requerir una así como la necesidad de una muestra de tejido para estudio histopatológico que demuestre el proceso inflamatorio.4
Ahora se considera a la VPSNC un espectro con distintos subtipos clínicos e histológicos5, para el diagnóstico de la enfermedad se deben cumplir los criterios propuestos por Calabrese y Mallek en 19886 [Cuadro 1], si bien la resonancia magnética no cuenta como un criterio diagnóstico, el uso de la secuencia Black-Blood contrastada es una gran herramienta para llegar al diagnóstico de VPSNC evidenciando el realce en las paredes de los vasos afectados y dividiéndolos en grados para mejorar el diagnóstico.7

En este reporte de caso se presenta una paciente que debutó con una encefalitis secundaria a una VPSNC unilateral.
Presentación del caso
Se trata de un paciente femenino de 30 años, originaria de Montemorelos, Nuevo León, actualmente residente de Ciudad Victoria, Tamaulipas quien acude a valoración al área de urgencias en el Hospital Regional de Alta Especialidad Bicentenario 2010 “IMSS-Bienestar”, el 1 de marzo del 2025 por presentar un cuadro de deterioro neurológico súbito de 3 días de evolución asociado a cefalea global de intensidad moderada, malestar general y fiebre de 38.5°; ha presentado episodios confusionales súbitos que remitían espontáneamente en las últimas 3 semanas, astenia, adinamia, hiporexia y somnolencia leve, sin haber presentado retraso en el neurodesarrollo ni déficit en desempeño académico durante su vida. Antecedentes heredofamiliares, personales patológicos y personales no patológicos sin relevancia.
A su llegada se le solicita valoración al servicio de medicina interna encontrando a la paciente consciente, cooperadora, desorientada en tiempo, espacio y situación, Escala de Four 16 puntos, Glasgow 15 puntos, sin facies características, se observa agnosia auditiva y anosognosia a expensas de compromiso de funciones mentales superiores, apraxia construccional y motora, sin lograr raciocinio indicando una probable afectación del lóbulo temporal; resto de la exploración normal.
La evolución en las primeras 24 horas fue favorable, con remisión transitoria de los síntomas neurológicos con picos febriles leves esporádicos de hasta 37.2°C por lo que se indicó tratamiento sintomático con paracetamol 1 gramo por razón necesaria y manejo expectante hasta determinar una etiología, en el estudio de su patología se realiza procedimiento de punción lumbar para estudio de líquido cefalorraquídeo y una resonancia magnética simple y contrastada de cráneo.
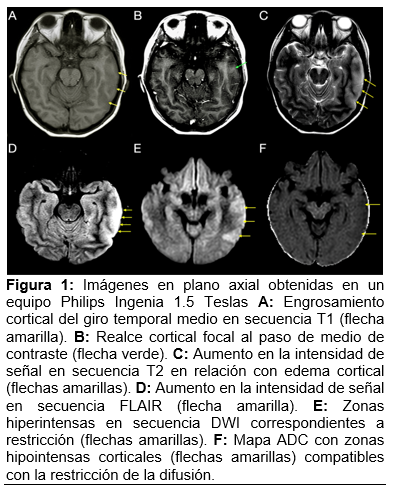
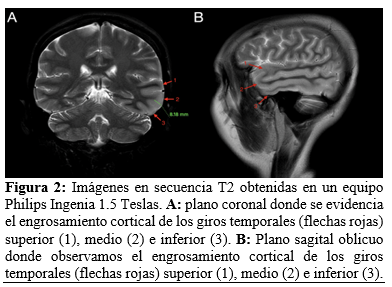
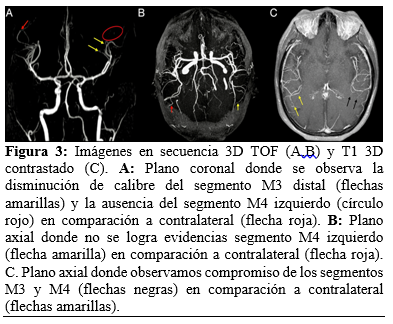
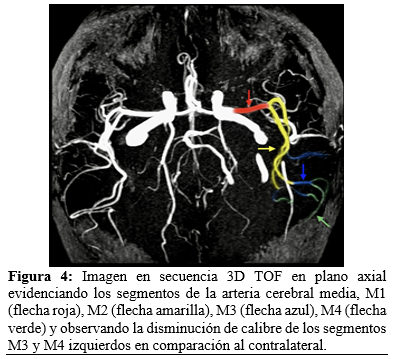
Al no presentarse eventos adversos en 24 horas de su evolución y sin contraindicación aparente, se decide iniciar tratamiento de forma empírica para encefalitis autoinmune, con base en corticosteroides [30 mg/kg Metilprednisolona por 3 días, posteriormente, 1 mg/kg de Prednisona al día], Ácido Micofenólico 1gr cada 12 horas, Hidroxicloroquina 200 mg cada 24 horas, así como, Ceftriaxona 1gr cada 12 horas como profilaxis antimicrobiana por estado de inmunosupresión. En la resonancia magnética de cráneo realizada el día 3 de marzo del 2025 donde se evidenció a nivel de lóbulo temporal izquierdo zonas engrosamiento de la corteza cerebral, así como zonas de focales de edema cerebral, realce focal cortical al paso de medio de contraste y zonas de restricción a la difusión magnética. [Figura 1]. Se delimitó un compromiso de los giros superior, medio e inferior del lóbulo temporal izquierdo [Figura 2]. En la evaluación vascular en la secuencia 3D TOF se identificó un compromiso de la vasculatura izquierda con estenosis de los segmentos M3 y M4 [Figura 3], la cual se esquematiza adecuadamente en el 3D TOF axial [Figura 4].
Por los hallazgos de patrón cortical temporal izquierdo se realizaron pruebas de laboratorio para los siguientes anticuerpos con el fin de descartar encefalitis autoinmune: NMDAR1, AMPAR1, AMPAR2, GABABR, LGI1 los cuales resultaron negativos, así como ANCAS [Proteinasa 3-MPO] que resultaron positivos con niveles de proteinasa-3 de 8.5 mg/dL y una mieloperoxidasa de 50.0 mg/dL. Bajo hallazgos clínicos, imagenológicos y de gabinete se llegó al diagnóstico de vasculitis primaria del sistema nervioso central.
Hubo una respuesta favorable al tratamiento médico con remisión de fiebre desde la primera dosis de esteroide y recuperación de las funciones mentales superiores a expensas de la agnosia auditiva, anosognosia y apraxia motora. En ningún momento presento recaída de su cuadro clínico posterior al inicio del tratamiento, la paciente fue egresada al quinto día de estancia hospitalaria por la mejoría clínica con manejo médico ambulatorio con base en corticoesteroides [1 mg/kg de Prednisona al día] y seguimiento por consulta externa por el servicio de reumatología.
Discusión
La VPSNC se divide en 4 patrones principales respecto a sus hallazgos histopatológicos: patrón linfocitico, angeítis relacionada con beta amiloide, predominio granulomatoso y patrón necrosante5. Pertenece al grupo de enfermedades raras con una prevalencia estimada de 2.4 casos por 1,000,000 personas2; la mayoría de estos casos están limitados a los hallazgos clínicos e imagenológicos por la necesidad de una biopsia de cerebro para confirmar el diagnostico4, incluso la biopsia pueden arrojar resultados falsos negativos ya que la vasculatura cerebral en la VPSNC se encuentra afectada segmentariamente por ello en 1990 se reportaba una sensibilidad muy baja de solo el 20%8, de los 43 casos reportados entre 1986 a 2006 en el Hospital Johns Hopkins ninguna de las biopsias resulto positiva9, esta sensibilidad ha ido aumentando por el uso de guía imagenológica hasta un 53 - 63% actualmente10, la cual sigue siendo baja para un procedimiento tan invasivo.
Los hallazgos clínicos no muestran características específicas que lo diferencien de otra patología neurológica al presentar alteraciones cognitivas, encefalopatía, convulsiones, déficits neurológicos focales y cefalea, siendo este último el síntoma más común el cual puede variar en intensidad, patrón y descripción, el deterioro cognitivo progresivo es el segundo síntoma más común en presentación.7
La cefalea intensa súbita nunca se presenta en la VPSNC y es sugestivo de otra patología como la hemorragia subaracnoidea, estatus migrañoso o el síndrome de vasoconstricción cerebral reversible.7 Si no es tratada a tiempo puede progresar a eventos isquémicos transitorios, eventos hemorrágicos y mielopatías, aunque suele ser en casos individualizados donde no se logró realizar un tratamiento precoz.4,12,13. La VPSNC debe ser un diagnóstico diferencial en todo paciente con las siguientes características: 1) Ataques isquémicos transitorios en distinta topografía vascular con cambios inflamatorios en el líquido cefalorraquídeo [LCR]. 2) Cefalea crónica o meningitis aséptica crónica 3) Infecciones del sistema nervioso central y procesos neoplásicos han sido descartados.14
En un intento de subclasificar clínicamente la VPSNC se describen tres subtipos principales: Angeitis granulomatosa del sistema nervioso central, angiopatía benigna del sistema nervioso central y VPSNC atípica.15 Actualmente la angiopatía benigna se modificó a Síndrome de Vasoconstricción Cerebral Reversible (SVCR), aunque no es perfecta, esta clasificación orienta a un diagnóstico más certero.15 La angeítis granulomatosa del sistema nervioso central se refiere a pacientes con presentación clásica de VPSNC con cefalea insidiosa y disfunción neurológica difusa, hay alteraciones en la RM caracterizadas por múltiples eventos isquémicos bilaterales y la muestra de LCR es positiva a meningitis aséptica en un 90% de los pacientes.16
El principal diagnóstico diferencial en sospecha de una VPSNC debe ser el SVCR, el diagnóstico equívoco es común debido a que ambos presentan los mismos hallazgos imagenológicos, así como cuadros clínicos y exámenes paraclínicos semejantes17, por ello muchas personas diagnosticadas con VPSNC pudieron ser en realidad SCVR y terminan consumiendo esteroides por largos períodos (1 a 2 años) cuando no era necesario, está se encuentra frecuentemente relacionado a consumo de medicamentos con efectos vasoconstrictores y el parto.17 Estos pacientes presentan múltiples sitios de vasoconstricción sin un compromiso parenquimatoso como tal, son más propensos al sangrado y zonas focales de edema.18
En base al tratamiento de la VPSNC se puede ver en el estudio realizado por Deb-Chatterji M, et al., donde a 51 de 54 pacientes con un diagnostico de VPSNC fueron tratados con pulsos de esteroires posterior a una dosis inicial de ciclofosfamida, en la terapia de manternimiento emplearon distitnos medicamentos entre azatioprina 35%, metotrexate 31% y micofenolato 23%.5 Por ello el tratamiento administrado es un tanto similar a lo reportado a nivel global, sin embargo recordando que pensabamos en una encefalitis autoinmune de primera instancia la base inmunosupresora del tratamiento es la misma para ambas patologias.
Asi mismo en el estudio realizado por De Boysson, et al., analizaron los resultados a largo plazo de 112 pacientes con diagnóstico de VPSNC en el registro nacional francés de acuerdo al tratamiento recibido. Un total de 110 pacientes recibieron glucocorticoides como tratamiento de la VPSNC, 68 de estos (61%) recibieron un pulso inicial de metilprednisolona unico. La mediana de la dosis oral inicial de prednisona fue de 0,95 (0,42-1,7) mg/kg al día. A 89 pacientes se les administro ademas una dosis de ciclofosfamida administró ciclofosfamida a 89 pacientes. Se logró la remisión en 106 (95%) pacientes. De los 6 pacientes que no lograron la remisión, 1 recibió solo glucocorticoides y los otros 5 recibieron glucocorticoides y un inmunosupresor para la inducción.19
De los 106 pacientes que lograron la remisión, 52 (46%) recibieron posteriormente terapia de mantenimiento con un inmunosupresor, está se inició tras una mediana de 4 (3-18) meses desde el inicio de los glucocorticoides de los cuales se prescribió azatioprina a 41 pacientes (2 mg/kg al día), metotrexato a 7 (0,3-0,5 mg/kg a la semana) y micofenolato de mofetilo a 4 (2 l/día). La mediana de duración del tratamiento de mantenimiento con estos inmunosupresores fue de 24 (6-72) meses. La combinación del uso prolongado de glucocorticoides y la administración de terapia de mantenimiento con un inmunosupresor logró una remisión a largo plazo sin discapacidad significativa en 84 los pacientes que recibieron dichos tratamientos.19
No existen ensayos clínicos aleatorizados sobre el tratamiento médico de la VPSNC; por lo tanto, el tratamiento se ha derivado de las estrategias terapéuticas utilizadas en otras vasculitis sistemicas, la piedra angular es detener el proceso inflamatorio inicial y evitar los brotes posteriores de la enfermedad, los glucocorticoides siguen siendo la base del tratamiento y han demostrado resultados alentadores especialmente cuando se combinan con otro inmunosupresor.2 La ciclofosfamida sigue siendo el fármaco más prescrito junto a los glucocorticoides para la inducción en Europa, principalmente por vía intravenosa.19 En base a ello el tratamiento empirico y de mantenimiento otorgados fueron los adecuados segun los estandares internacionales.
Dadas las dificultades para realizar un diagnóstico positivo y que los diagnósticos diferenciales sean más comunes, la práctica de instaurar un tratamiento inmunosupresor empírico para la presunta vasculitis del SNC tiene un valor incierto y un riesgo significativo para la salud del paciente cuando la sospecha diagnostica no es la adecuada. Por ello queda a criterio del clínico tratante con el apoyo imagenológico la necesidad de iniciar un tratamiento sin un diagnóstico definitivo. 20
Para el diagnóstico de una VPSNC el mejor estudio de imagen es la resonancia magnética con secuencia Black-Blood, aunque la angiografía cerebral es el estándar de oro imagenológico,21 ésta sigue siendo un estudio más invasivo y de poca reproducibilidad, por ello el uso de la secuencia Black-Blood con contraste es de gran ayuda para descartar compromiso vascular intracraneal, sin embargo, solo puede realizarse en equipos de 3 Teslas y consiste en la supresión de grasa y sangre sobre una adquisición ponderada en T1.22 Existen estudios donde se ha comparado la secuencia Black-Blood frente a la angiografía y angiotomografía cerebral en pacientes con vasculopatía de diferente etiología reportando una gran sensibilidad (100%) y especificidad (99.8%) para diagnóstico de estenosis vascular.23 Inclusive una angiografía normal no excluye el diagnóstico de una vasculitis y esta puede ser normal si solo están comprometidos vasos de pequeño calibre.24
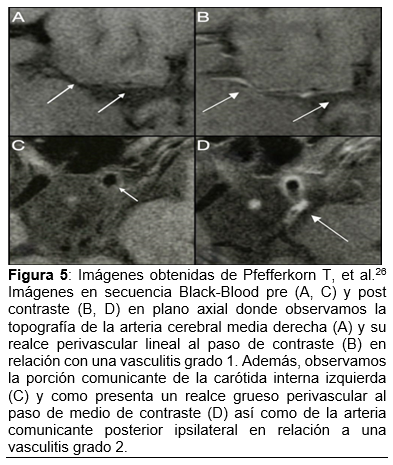
Dichas estenosis vasculares se caracterizan por presentar realce periférico el cual se evidencia mejor al paso de medio de contraste, por ello se deben tomar imágenes pre y post contraste en secuencia Black-Blood, el realce vascular se clasifica en tres grados según la clasificación propuesta por Kuker W, et al.25 la cual se resume en el cuadro 2 y se ejemplifica en la figura 5. El realce post contraste no es exclusivo de las vasculitis y puede ocurrir por otras causas entre las que se encuentran el lupus, angiopatía amiloidea, estenosis por aterosclerosis, disección vascular, Moya-Moya, arteritis de células gigantes, angiopatía postparto, vasoespasmo cerebral secundario a drogas y angeítis migrañosa entre otros. Por lo que este debe considerarse un estudio complementario con un amplio potencial para una visión directa de la vasculatura intracraneal y orientar al diagnóstico.26 Para este estudio se requiere un resonador de 3 Teslas el cual tiene una disponibilidad limitada en el medio impidiendo la realización de dicha secuencia en la paciente, la angiografía y biopsia de cerebro no eran opciones viables tampoco por lo que se dificulta más el diagnostico de las VPSNC.

Conclusión
Es necesario el descartar otros diagnósticos diferenciales como el SVCR antes de administrar inmunosupresores en sospecha de una VPSNC, las limitaciones de la disponibilidad de los métodos de imagen y su correcto uso afecta a la toma de decisiones y las secuelas que puede desarrollar el paciente a futuro por el uso crónico de inmunosupresores.
Referencias