Rev Med UAS
Rev Med UAS; Vol. 15 No. 3. Julio-Septiembre 2025
ISSN 2007-8013
Carlos Uriel Reyes-Reyes1*, Alberto Moreno-González1, Karina Jennifer Quintero-Beltran2, Carlos Ernesto Mora-Palazuelos3, Perla Yareli Gutiérrez-Arzapalo3, Paúl González-Quintero1, Marco Aurelio Espero-Cárdenas2
*Autor de correspondencia: Carlos Uriel Reyes-Reyes, MD
Miguel Tamayo Espinoza de los Monteros s/n, Desarrollo Urbano Tres Ríos, 80020 Culiacán Rosales, Sinaloa, México.
Email: urielreyes_30@hotmail.com ORCID: 0009-0001-2012-8840
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n3.008
Texto Completo PDFRecibido 05 de marzo 2025, aceptado 09 de junio 2025
RESUMEN
Se presenta un caso clínico de pancreatitis aguda idiopática grave en una gestante sin factores de riesgo, quien requiere de manejo multidisciplinario en el área de terapia intensiva. Es primigesta quien ingresa de 33 semanas de gestación con cuadro de dolor abdominal intenso, se realiza protocolo diagnostico evidenciando pancreatitis aguda con falla multiorgánica (falla respiratoria, renal y hepática). Mediante cesárea se encuentra producto óbito, realizando además histerectomía subtotal obstétrica. Fue requerido de soporte hemodinámico y ventilatorio, reanimación con líquidos cristaloides y transfusión de hemoderivados. El diagnostico de pancreatitis aguda incluye un reto para el gineco-obstetra al descartar las causas más comunes, utilizando pruebas diagnósticas de serología e imagenología. A pesar de que no existe un consenso internacional el manejo en el embarazo se debe realizar por un equipo multidisciplinario y deben utilizarse las escalas pronosticas de la población en general e incluir intervenciones farmacológicas, endoscópicas y quirúrgicas.
Palabras clave: Embarazo; pancreatitis aguda; síndrome de respuesta inflamatoria sistémica; pancreatitis idiopática. .
ABSTRACT
A clinical case of severe idiopathic acute pancreatitis in a pregnant woman without risk factors is presented, requiring multidisciplinary management in the intensive care unit. She is a primigravida who was admitted at 33 weeks of gestation with intense abdominal pain. A diagnostic protocol was carried out, revealing acute pancreatitis with multiorgan failure (respiratory, renal, and hepatic failure). Through cesarean section, a stillborn fetus was found, and a subtotal obstetric hysterectomy was performed. Hemodynamic and ventilatory support, along with crystalloid fluid resuscitation and blood transfusions, were required. The diagnosis of acute pancreatitis poses a challenge for the obstetrician in ruling out the most common causes, using diagnostic tests such as serology and imaging. Although there is no international consensus, management during pregnancy should be conducted by a multidisciplinary team and use prognostic scales for the general population, including pharmacological, endoscopic, and surgical interventions.
Keywords: Pregnancy; acute pancreatitis; systemic inflammatory response syndrome; idiopathic pancreatitis.
Introducción
La pancreatitis aguda (PA) se define como la inflamación aguda del páncreas que puede causar complicaciones sistémicas y/o locales, así como disfunción o falla orgánica, en el embarazo ocurre con una frecuencia de 1/1000 a 1/1500 embarazos.1,2 La edad media de presentación de la PA en el embarazo es de 28.5 años, siendo más frecuente durante el tercer trimestre de gestación, y alrededor de un tercio de las mujeres que desarrollan PA solo un tercio desarrollarán pancreatitis grave. La mortalidad durante el embarazo es similar a la población en general, pero la tasa de mortalidad materna acumulada en pancreatitis es mayor en el primer trimestre, con un 12.7% en comparación con 7.9% y 6.4% del segundo y tercer trimestre, respectivamente.1
Existen múltiples factores de riesgo para el desarrollo de PA, entre los más comunes incluyen la enfermedad por cálculos biliares, hiperlipidemia, especialmente hipertrigliceridemia, obesidad y dieta alta en grasas.4 La pancreatitis idiopática se diagnostica a través del análisis de pruebas clínicas y de laboratorio que confirman la PA al descartar todas las causas anteriormente.3 La patología biliar es la causa más frecuente, seguida de la hipertrigliceridemia.5 Los cálculos biliares son la causa principal de la PA durante el embarazo y posparto, hasta un 70%, esto por el efecto de la progesterona, lo que conduce a hipotonía de la vía biliar e hipertonía del esfínter de Oddi.6
Las complicaciones por enfermedad de cálculos biliares, que engloba la PA, es mayor en el embarazo que en la población en general. Como resultado de la actividad de la progesterona, la absorción de agua por la mucosa de la vesícula biliar disminuye en el primer trimestre del embarazo, lo que ocasiona el aumento en su volumen y perjudica la contractilidad que contribuyen a la formación de cálculos biliares al final del primer trimestre y aumenta durante el segundo y tercer trimestre.7
Durante el embarazo, se generan modificaciones en el metabolismo de los carbohidratos y los lípidos para favorecer la mayor disponibilidad para el desarrollo y crecimiento del feto. En gestantes con alteración del metabolismo de las lipoproteínas, estos pueden provocar hipertrigliceridemia severa. De manera fisiológica durante el embarazo, los niveles séricos de triglicéridos (Tgl) aumentan de 2 a 4 veces en el tercer trimestre, pero rara vez superan los 300 mg/dL, pero generalmente es más común a niveles de Tgl por encima de 1,000 mg/dL. El riesgo de PA aumenta con la progresión del embarazo: 19% en el primer trimestre, 26% en el segundo trimestre y 53% en el tercero.3,7
El diagnóstico de PA se realiza cumpliendo dos de los siguientes tres elementos: cuadro clínico de dolor en epigastrio irradiado a la espalda, náuseas y vómitos que no aportan alivio, actividad de la amilasa pancreática >3 veces el límite superior de los valores normales y los hallazgos compatibles con PA en las pruebas de imagenología.8 El diagnóstico por imagen, se base en la ecografía, para confirmar o descartar etiología biliar, con una sensibilidad del 73% y una especificidad del 91%, por lo que se considera eficaz y segura a cualquier edad gestacional.9 La resonancia magnética, alcanza una sensibilidad y especificidad de hasta el 90% sin embargo, debe limitarse al primer trimestre por el sobrecalentamiento de los tejidos durante el primer trimestre y en consecuencia en el desarrollo fetal.10 Se debe evitar la tomografía computarizada abdominal durante todo la gestación, por los efectos potenciales de radiación ionizante y el contraste el producto.11 Por lo anterior, el objetivo del presente es reportar el caso de una paciente embarazada que acudió al Hospital de la Mujer de Culiacán, Sinaloa presentando pancreatitis aguda idiopática grave.
CASO CLÍNICO
Primigesta de 18 años quien inicia su padecimiento en noviembre del 2023, presentando epigastralgia súbita de tipo cólico (previo a esto se refería asintomática), sin factores modificadores, refiere la paciente relacionar la sintomatología a el embarazo de 33 semanas de gestación (SDG) por fetometría, por lo que decide acudir al servicio de urgencias del Hospital de la Mujer en Culiacán, Sinaloa. A su valoración se ingresa para abordaje del dolor abdominal en paciente embarazada. Se obtiene consentimiento informado sin inconveniente, para realizar las intervenciones necesarias, incluyendo cesárea en caso requerido, así como para el estudio y futura publicación de su caso.
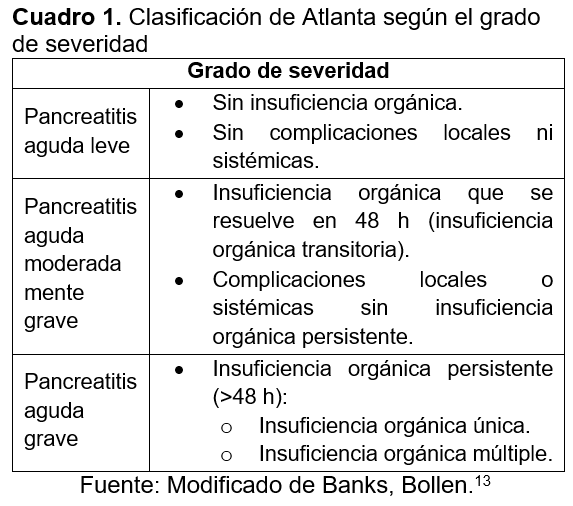
Durante su estancia se acentúa el dolor, referido como progresivo y ardoroso en epigastrio con irradiación a flanco derecho e hipogastrio Eva 10/10, acompañado de nausea y vomito, doloroso a la palpación superficial y profunda, doloroso a la descompresión, rebote positivo. Se realizan estudio de laboratorio con hemoglobina (Hb) de 12.5 g/dL, plaquetas (Plt) de 424x103/mm3, leucocitos (Leu) 14.3x103/UL, glucosa (Glu) 154.5 mg/dL, creatinina (Crea) 0.5 mg/dL, ácido úrico 3.8 mg/dL, proteínas totales 6.57, albumina 3.95, aspartato aminotrasnferasa (AST) 21.8 U/L, alanina aminotransferasa (ALT) 17.3 U/L, fosfatasa alcalina (FA) 246 U/L, deshidrogenasa láctica (DHL) 147 UI/l, bilirrubina total (BT) 0.53 mg/dl, bilirrubina directa (BD) 0.27 mg/dl, Na 137 mmol/L, Cl 102 mmol/L, Mg 1.64 mg/dL, P 4.2 mg/dL, Ca 10.6 mg/dl, Panel viral HIV (-), Hep B (-), Hep C (-), HbA1c 6%, hemotipo 0 (+), examen general de orina (EGO) esterasa leucocitaria negativo, nitritos negativo, amilasa 477 UI/L, lipasa 1037 UI/L, e imagen, siendo estos últimos sugestivos de un cuadro de pancreatitis aguda (aumento de lipasa y amilasa >3 veces su límite superior), por lo que se decide su ingreso a la unidad de cuidados intensivos obstétricos (UCIO) por presentar anuria desde su llegada <0.3 ml/kg/hr y acidosis metabólica, clasificando una pancreatitis aguda moderadamente severa por la clasificación de Atlanta.
Se maneja de acorde al sistema de exploración física detallada de la vía aérea (A), la respiración (B), la circulación (C), alteraciones neurológicas (D) y el examen físico sistemático (Exposición), conocido como sistema ABCDE por sus iniciales, con reanimación hídrica calculada a 1.5 mL/Kg/h y vigilancia estrecha de diuresis; se toma gasometría con reporte de acidosis metabólica, hasta este momento con APACHE II, con una mortalidad de hasta el 11%.
A las dos horas de su ingreso a terapia intensiva, presenta producto óbito fetal, sin embargo, por las condiciones maternas no se interrumpe el embarazo hasta el siguiente día, por persistir en anuria, con elevación de los niveles séricos de creatinina 1.35 mg/dl provocando lesión renal aguda KDIGO 1, taquicárdica materna de hasta 180 lpm acompañado de taquipnea, manteniendo un Kirby de 110, persistencia de acidosis metabólica y desarrollo de sepsis abdominal, con los siguientes parámetros séricos, hemoglobina (Hb) de 17.6 g/dL, plaquetas (Plt) de 488x103/mm3, leucocitos (Leu) 21.9x103/UL, a expensa de neutrofilia 19.44x103/UL, por lo que se inicia antibioticoterapia a base de Meropenem y reajuste de las soluciones con líquidos calculados a 2ml/kg/hr para estabilizar.
La resolución obstétrica se realiza vía abdominal mediante cesárea tipo Kerr, observando abundante liquido libre abdominal aproximadamente 700 mL de características serohemático, producto óbito de 33 SDG no macerado, útero flácido, pálido sin respuesta a uterotónicos, edema importante de órganos abdominales e intrapelvicos, por lo anterior se realiza histerectomía subtotal, reportando por parte del servicio de anestesiología y enfermería un sangrado total quirúrgico de 500 mL y 800 mL de líquido libre.
Al siguiente día durante el turno matutino se decide realizar intubación orotraqueal, para soporte respiratorio por dificultad e insuficiencia respiratoria tipo 1, con parámetros ventilatorios en metas de protección pulmonar. Neurológicamente se mantuvo bajo sedo analgesia, con midazolam 0.12 mg/kg/hr (dosis respuesta), dexmedetomedina 0.7 mcg/kg/hr (dosis respuesta), fentanilo 0.1 mcg/kg (dosis respuesta), bloqueo neuromuscular con infusión de vecuronio (24 mg en 250 ml de sol salina 0.9% dosis respuesta) con intención de mantener RASS -4 y BPS de 3, esto durante 5 días para posterior iniciar protocolo weaning.
Cardiovascular presentó también fibrilación auricular paroxística de respuesta ventricular rápida la cual respondió con bolo inicial de amiodarona 300 mg IV más infusión por 24 horas. Hemodinámicamente con hipotensión a pesar de reanimación con soluciones balanceadas por lo cual necesito de aminas vasopresoras a base de norepinefrina 0.2mcg/kg/min a dosis respuesta. En cuanto a la función renal con criterio de lesión renal aguda KDIGO III por debito urinario, aumentó de azoados y creatinina sérica, con los siguientes parámetros al segundo día de ingresar: Hb de 11.3 g/dL, Plt 143x103/mm3 Leu 12.7x103/UL, Glu 199 mg/dL, Crea 1.5 mg/dl, ácido úrico 6.2 mg/dl, albumina 1.8, AST 304 U/L, ALT 125 U/L, DHL 616 UI/l, Na 139 mmol/L, K 5.93 mmol/L, Cl 110 mmol/L, Mg 1.91 mg/dL, P 6.6 mg/dL, Ca 7.6 mg/dl, Tgl 203 mg/dL, que remite adecuadamente con adecuado soporte hídrico, implementándose diurético de asa para forjar la diuresis y medidas anti kalemicas.
En cuanto a las condiciones gastrointestinales se indicó dieta enteral por sonda nasogástrica a las 24 h calculada a 16 Kcal/Kg y se cambió a vía oral al sexto día, después de la extubación exitosa. En la tomografía inicial se reportan datos sugestivos de pancreatitis y en la de control simple y contrastada del 11vo día de ingreso se observó pancreatitis necrotizante severa (>30% de necrosis), colección peri pancreática de 15x9 cm; por lo que se realizó drenaje del líquido del pseudoquiste por parte del servicio de radiología intervencionista drenando un total de 660 mL citrino y dejando a permanencia catéter de drenaje.
Con respecto a lo hematoinfeccioso, posterior al evento quirúrgico con disminución de niveles de Hb, anemia normocítica normocrómica con datos de síndrome anémico, por lo que se transfundió durante su estancia dos concentrados eritrocitarios, con los siguientes laboratorios postransfusionales Hb 8.4 g/dl, Plt 327x103/mm3, Leu 20.2x103/UL, Glu 99.1 mg/dL, Crea 0.42 mg/dL, ácido úrico 4.2 mg/dL, AST 27 U/L, ALT 30.5 U/L, DHL 339 UI/l. En cuanto al esquema antibiótico continúa con meropenem 1 gr IV cada 8 hrs durante 10 días ante hallazgos compatibles de pielonefritis por ultrasonido, reporte de urocultivo sin desarrollo, pero con respuesta favorable a la leucocitosis por sospecha de sepsis abdominal.
Dada la evolución clínica y laboratorial favorable de la paciente, y de no requerir soporte orgánico, se decide dar de alta de la UCIO e ingresar a piso a cargo del servicio de cirugía general del Hospital General de Culiacán, donde es intervenida para drenaje vía laparoscópica por pancreatitis necrotizante, con evolución tórpida por presencia de fiebre, emesis, dolor abdominal persistente en hemi abdomen izquierdo, estudios de imagen con reporte de colecciones en regiones peri pancreáticas persistentes que amerita laparotomía exploradora para aseo de cavidad abdominal, colocando drenajes tipo Blade; sin embargo dejan de funcionar y continua con evidencia de aumento de volumen de las colecciones, por lo que se realiza una segunda laparotomía, drenándose material turbio y se coloca sonda silastic avocada a cavidad común para realización de aseos. La paciente finalmente se egresa, hemodinámicamente estable con adecuada evolución post quirúrgica consciente orientada tolerando la dieta, sin necesidad de oxigeno suplementario, con evacuaciones y micciones espontaneas.
DISCUSIÓN
La PA en el embarazo es una enfermedad poco frecuente, pero su presentación y gravedad es mayor conforme avanza el embarazo, generalmente durante el tercer trimestre. La pancreatitis de origen biliar sigue siendo la etiología más frecuente el embarazo, seguida de la hipertrigliceridemia; sin embargo, en el caso que actualmente se reporta, el ultrasonido descarta litiasis biliar y los niveles de Tgl no exceden de los 1,000 mg/dL, contrario a lo reportado por Keller y colaboradores en 2022, en su reporte de PA inducida por hipertrigliceridemia en el embarazo con niveles de 3,949 mg/dL.12
En ese sentido, los criterios de Atlanta clasifica a la PA según los criterios de gravedad que se presentan.13 A). Pancreatitis aguda leve: aquella que se presenta sin disfunción orgánica ni complicaciones generalizadas. B) Pancreatitis aguda moderadamente grave: es la que presenta disfunción orgánica persistente o complicaciones localizadas dentro de las 48 hrs después del tratamiento. C). Pancreatitis aguda grave: se refiere a la pancreatitis con disfunción persistente durante más de 48 horas después del tratamiento (Cuadro 1).
La mayoría de los casos de PA, tienen a resolver de manera espontánea, y en el 90% de los casos, la inflamación se resuelve en una semana.14 Sin embargo, el 10% de los pacientes pueden desarrollar complicaciones que pueden presentarse como insuficiencia orgánica múltiple y pseudoquistes pancreáticos que complican el 5% de los casos.15,16 Con una tasa de resolución espontánea del 30 hasta el 40%, cuyo manejo puede ser expectante para los pacientes asintomáticos.15,17

En la actualidad existe pocos reportes de la presentación de PA idiopática. Anees y cols. en 2024 realizó un análisis clínico retrospectivo de 32 pacientes en el Hospital Universitario de Aga Khan en Tanzania, cuya etiología más frecuente fueron los cálculos biliares 40.6%, seguidos de las causas idiopáticas 35.5% y la hipertrigliceridemia 6.3%.18 Sin embargo, el tipo de población puede influir sobre la segunda causa de pancreatitis presentada en este caso. Lo que llama la atención es que el estudio muestra el aumento del riesgo de preeclampsia en pacientes con PA cuyo resultado se debe de tener en consideración en estudios posteriores.18 El tratamiento se basa en un conjunto de atención mediante un equipo multidisciplinario, donde el manejo inicial implica la reanimación con líquidos, el control del dolor y el reposo intestinal, y en su caso intervención quirúrgica de acorde los riesgos beneficios de la paciente y el producto.19
Independientemente de la rareza de la PA durante la gestación, se debe determinar la gravedad y etiología de la pancreatitis para diagnosticar y tratar de manera oportuna a estas pacientes, ya que puede tener consecuencias catastróficas para el binomio tal como lo reportó Olmez y cols. que incluyo 65 pacientes embarazadas con PA, donde se observó la muerte materna e infantil en una paciente con PA necrotizante secundaria a hiperlipidemia.21,21
La PA en el embarazo, puede ocasionar mayor riesgo de parto prematuro, prematuridad y muerte. Las complicaciones del curso severo de la PA sobre el feto están relacionadas, por un lado, con su curso y progresión, y, por otra parte, con el diagnóstico o tratamiento realizado. La consecuencia del curso severo de la PA acompañada del síndrome de respuesta inflamatoria sistémica (SRIS), puede ser la alteración del funcionamiento de la placenta, lo que puede resultar en la muerte del producto.20,22
Kumar-M y cols. realizaron una revisión sistemática con un total de 16 estudios con 8,466 embarazadas, demostraron una incidencia mayor de PA durante el tercer trimestre, una mortalidad materna en 0 y 12.2/100 embarazos, pérdida fetal entre 0 y 23.08%, con resultados fetales adversos que oscilaron entre 0 y 57.41%, logrando evidenciar que la incidencia de la PA aumenta con la edad gestacional y el desenlace materno suelo ser bueno, pero el desenlace fetal adverso es alto.23
Un caso similar se presentó por Avsar y cols. quien presenta un caso de pancreatitis aguda leve, a quien se le realizo una prueba sin estrés y una puntuación de perfil biofísico normal en el momento del ingreso, sin embargo, presento un deterioro súbito de su estado clínico, además del aumento de los marcadores bioquímicos tras el ingreso, a quien se le practicó una cesárea de urgencia al tercer día, obteniendo un feto varón muerto de 2,300 gr, quien nació con lesiones cutáneas descamativas de forma generalizada y notorias.24 Lo que nos hace reflexionar sobre la monitorización y evaluación fetal continúa, en pacientes con pancreatitis aguda que ameriten manejo en cuidados intensivos. Además, Tang y cols. en un estudio observacional demostraron que la gravedad de la PA con hiperlipidemia fue significativamente mayor que en la pancreatitis biliar aguda.22 A pesar de que, en este caso reportado, los niveles de triglicéridos no superaron los 1,000 mg/dl reportados en la literatura médica, hacemos hincapié en el manejo estricto por niveles inferiores a estos, ya que la hipertrigliceridemia tiende a resultar en peores resultados fetales.22 Sin embargo, al no presentarse datos clínicos de pancreatitis biliar en este reporte de caso, Cheang y cols. en 2007 reportaron 1 caso de pancreatitis necrótica aguda complicada con apoplejía uteroplacentaria, que desencadeno síndrome de respuesta inflamatoria sistémica durante más de 48 hrs.25 Sin embargo, los mecanismos detallados de pérdida fetal causada por daño placentario inducido por PA requiere mayor investigación para futuras investigaciones.
CONCLUSIÓN
Los diagnósticos erróneos y la falta de diagnóstico tienden a ser causas comunes entre las pacientes con PA, algunas pacientes pueden presentar dolor abdominal inespecífico, que podría fácilmente diagnosticarse erróneamente como otros problemas obstétricos, por lo que debemos hacer un abordaje diagnostico antes del embarazo y durante la gestación para evitar pérdidas fetales; así como mejorar la monitorización del estado fetal, para una evaluación adecuada y manejo oportuno de las mujeres con PA. Una combinación de una prueba sin estrés y respuesta a la estimulación parece ser un enfoque conveniente, rápido y seguro para la evaluación del bienestar fetal. Sin embargo, la complejidad y naturaleza lenta del perfil biofísico limitan su aplicación clínica más amplia.22 Otros indicadores como, la relación sistólica-diastólica mediante examen ecográfico fetal combinada con ecografía endoscópica no ovárica, se contempla como indicador valioso de sufrimiento fetal intrauterino y mal pronóstico fetal.22 Una limitante para considerar muy importante es contar con el personal adecuado para la realización de este tipo de estudios y tenerlos a disposición en cualquier momento, pero si mejorar la capacitación del personal gineco-obstetra para la evaluación ecográfica Doppler para la detección de datos de sufrimiento fetal. En cierta medida no existe algún consenso internacional sobre al abordaje de la PA en la paciente obstetra, por lo que su presentación incluye el manejo de un equipo multidisciplinario compuesto por un gastroenterólogo, un especialista en terapia intensiva obstétrica y un cirujano general para minimizar la incidencia de pérdida fetal.
Referencias