Rev Med UAS
Rev Med UAS; Vol. 15 No. 2. Abril-Junio 2025
ISSN 2007-8013
Claudia A. Gómez-García1, Amable G. Sánchez-Naranjo2, Alexis Ojeda González3, Daniela García Álvarez3, Bianca S. Romero-Martínez4, Edgar Flores-Soto4*
*Autor de correspondencia:Dr. Edgar Flores-Soto
Universidad Nacional Autónoma de México. Av. Universidad 3004, Copilco Universidad, Coyoacán.
C. P. 04510 Ciudad de México, CDMX.
Tel (55)56232277. Correo electrónico: edgarfloressoto@yahoo.com.mx.
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n2.002
Texto Completo PDFRecibido 03 de enero 2025, aceptado 28 de marzo 2025
RESUMEN
Objetivo. Evaluar la relación entre hiperinsulinismo y el trastorno por atracón (TPA) en pacientes con obesidad atendidos en el Hospital Naval de Especialidades de Veracruz. --- Material y métodos. Se realizó un estudio observacional, transversal y analítico, con un muestreo no probabilístico de pacientes entre 18 y 65 años con IMC >25 kg/m², durante el periodo agosto 2023 a mayo 2024. Se aplicó la Escala de Atracón (BES) y se analizaron variables como hemoglobina glucosilada y HOMA-IR, utilizando estadística descriptiva e inferencial con SPSS v26. --- Resultados. Se incluyeron 411 pacientes (163 hombres y 248 mujeres), con edad media de 42 ± 11 años. Se identificó TPA en el 49% de los participantes, con mayor prevalencia en mujeres (p=0.000). El tipo de obesidad se asoció significativamente con el TPA, predominando la obesidad I y Obesidad grado II en quienes presentaron el trastorno (p=0.000). La hiperinsulinemia se detectó en el 25% de la muestra, siendo más frecuente en hombres (p=0.0019). Se encontró diferencia estadística significativa entre el grupo con TPA y la presencia de hiperinsulinismo (t=7.7, p=0.0000), con una razón de momios (OR=7.7, IC95% 4.4–13.5), lo que indica que el TPA aumenta en 7.7 veces el riesgo de hiperinsulinismo. --- Conclusión. el TPA fue el trastorno alimentario más prevalente en esta población con obesidad, y se estableció una relación entre la presencia de este trastorno y el hiperinsulinismo. Estos hallazgos evidencian la necesidad de un abordaje integral que contemple tanto factores metabólicos como psicológicos para un tratamiento efectivo de la obesidad.
Palabras claves: Hiperinsulinismo, Trastorno de atracón, obesidad, Diabetes mellitus tipo 2.
Objective. To evaluate the relationship between hyperinsulinism and binge eating disorder (BED) in patients with obesity treated at the Naval Specialties Hospital of Veracruz. --- Materials and methods. An observational, cross-sectional, and analytical study was conducted, with a non-probabilistic sampling of patients between 18 and 65 years of age with a BMI >25 kg/m², during the period from August 2023 to May 2024. The Binge Eating Scale (BES) was applied and variables such as glycated hemoglobin and HOMA-IR were analyzed using descriptive and inferential statistics with SPSS v26. --- Results. A total of 411 patients (163 men and 248 women) were included, with a mean age of 42 ± 11 years. BED was identified in 49% of the participants, with a higher prevalence in women (p = 0.000). The type of obesity was significantly associated with BED, with obesity type I and obesity grade II predominating in those who presented the disorder (p=0.000). Hyperinsulinemia was detected in 25% of the sample, being more frequent in men (p=0.0019). A significant statistical difference was found between the group with BED and the presence of hyperinsulinism (t=7.7, p=0.0000), with an odds ratio (OR=7.7, 95% CI 4.4–13.5), indicating that BED increases the risk of hyperinsulinism 7.7-fold. --- Conclusion. BED was the most prevalent eating disorder in this population with obesity, and a relationship was established between the presence of this disorder and hyperinsulinism. These findings demonstrate the need for a comprehensive approach that considers both metabolic and psychological factors for effective treatment of obesity.
Key words:Hyperinsulinism, binge eating disorder, obesity, type 2 diabetes mellitus.
Introducción
La obesidad es una patología crónica, multifactorial y neuroconductual caracterizado por un incremento en la adiposidad que resulta en alteraciones metabólicas, biomecánicas y psicosociales que afectan la salud que puede presentarse en todo grupo de edad1,2. Se le ha considerado como un problema de salud pública mundial, con más de 600 millones de adultos y 100 millones de niños padeciendo de obesidad2. En México, la obesidad es la principal problemática de salud pública, observando un incremento del 2000 al 2018 en un 42.2%, en donde un 36.1% de la población presentan obesidad, con una prevalencia más alta en mujeres que en hombres (40.2% vs 30.5%)3. Para diagnosticar la obesidad se utiliza el índice de masa corporal (IMC), un IMC de 30-34.9 kg/m2 se define como obesidad clase I, en el rango de 35-39.9 kg/m2 como obesidad clase II, y de un IMC ≥ 40 se clasifica como de grado III1,4. La obesidad presenta un incremento en la mortalidad y presenta un riesgo para múltiples comorbilidades tales como las enfermedades cardiovasculares, diabetes mellitus tipo 2, cáncer, enfermedad hepática, hiperlipidemia, osteoartritis, apnea del sueño, entre otros2,3.
La obesidad también ha sido asociada con la hiperinsulinemia, lo cual se refiere al estado de secreción de insulina elevada basal y/o durante la estimulación, la cual se presenta durante etapas tempranas de la diabetes mellitus tipo 25,6. Durante mucho tiempo se ha estipulado que la resistencia a la insulina, estado con el que cursan los pacientes con obesidad, da como consecuencia a la hiperinsulinemia como un mecanismo compensatorio para contrarrestar la resistencia a la insulina5,6. Sin embargo, se propone un nuevo modelo en donde la hiperinsulinemia causa el desarrollo de la resistencia a la insulina a manera de intentar prevenir la hipoglicemia6. En este contexto, la hiperinsulinemia es un estado patológico en común que comparten la obesidad, el síndrome metabólico, la diabetes mellitus tipo 2, enfermedades cardiovasculares y el deterioro relacionado con el envejecimiento6, lo que refuerza la necesidad de la detección, prevención y tratamiento temprano de la misma.
La obesidad está fuertemente asociado al trastorno por atracón (TPA), el cual es un desorden alimentario que fue incorporado al Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM) en 20137. Esta enfermedad mental se caracteriza por episodios recurrentes de atracones en el que las personas consumen grandes cantidades de alimentos durante un periodo determinado de tiempo (un periodo de 2 horas) donde experimentan una pérdida de control sobre su comportamiento alimentario8. Los pacientes que padecen el TPA presentan una disminución significativa en su calidad de vida y su percepción en la salud, así como un malestar psicológico generalizado en comparación con personas obesas que no presentan el TPA9. Este trastorno era considerando una afección propia de los adultos, sin embargo, investigaciones recientes han revelado que también se presenta en adolescente y niños10, iniciándose a finales de la adolescencia y principios de los 20 años y el tiempo de duración es aproximadamente de 4.3 años. Además, se ha observado que los pronósticos menos favorables en estos pacientes y el empleo de intervenciones más complejas está relacionado a los inicios tempranos de los episodios de atracones11.
Dado que las personas con resistencia a la insulina e hiperinsulinemia presentan un alto riesgo de desarrollar obesidad, diabetes tipo 2, enfermedades cardiovasculares, cáncer y mortalidad prematura y considerando que el TPA están relacionado con una disminución de la sensibilidad a la insulina12, es importante determinar si estas alteraciones metabólicas son una consecuencia o un factor de predisposición de los trastornos por atracones. En este sentido, nuestro objetivo de estudio propone evaluar la relación entre el hiperinsulinismo y el trastorno por atracón en pacientes con obesidad evaluados en el Hospital Naval de Especialidades de Veracruz.
Material y métodos
Se identificaron los pacientes derechohabientes del Hospital Naval de Especialidades de Veracruz, que asistieron a consulta de seguimiento en el servicio de Medicina Familiar y, aquellos que cumplan con los criterios de inclusión fueron invitados a participar, se les explico el objetivo y justificación del proyecto. Dentro de los criterios de inclusión se consideraron: pacientes de ambos sexos; pacientes con edades entre 18 y 65 años; pacientes con IMC mayor a 25 kg/m2; y pacientes que acepten participar mediante la firma de consentimiento informado. Se consideraron los siguientes criterios de exclusión: pacientes embarazadas o en puerperio; pacientes con diagnóstico de diabetes mellitus tipo 2; pacientes con antecedentes de enfermedad o neoplasia maligna (por ejemplo, leucemia); pacientes con indicación de fármacos capaces de modificar el metabolismo de la glucosa. Se consideraron los siguientes criterios de eliminación: pacientes que, por cualquier motivo, retiren su participación del estudio; pacientes que no concluyan con la evaluación del estudio; y pacientes con historial médico incompleto que impida recabar la información necesaria para el estudio. Así mismo, se le entregó una carta de consentimiento informado que incluía los posibles riesgos y beneficios del estudio.
Para cumplir con la selección aleatoria de los participantes, por día se identificaron todos los pacientes que acudieron a consulta, se realizó el sorteo de los pacientes que acudieron a consulta por medio de un generador de secuencias aleatorias digital (NúmeroAleatorio®, https://numero-aleatorio.com/generadores/), invitando a participar al menos 3 pacientes por día. Por medio de una hoja de recolección de información a los pacientes se obtuvieron los datos sociodemográficos y clínicos. La entrevista clínica estructurada realizada por un profesional especializado se considera el estándar de oro para el diagnóstico del TPA. además, es posible emplear instrumentos de evaluación complementarios que faciliten este proceso, como es la implementación de la Escala por Atracón (BES, por sus siglas en inglés)13. Posteriormente se realizó la escala de BES. El cual es un instrumento de 16 reactivos que evalúa características conductuales del atracón. Se compone de 16 reactivos, ocho miden características conductuales y ocho miden características cognitivas. Cada pregunta enunciados que miden la severidad y la califican en una escala de 0 a 3 puntos. La versión validada en español mostró una consistencia interna adecuada α = .9014. El cuestionario fue aplicado de forma personal a cada participante y se orientó para el correcto llenado en caso de que presentaran dudas.
La resistencia a la insulina se estimó utilizando el índice HOMA-IR (Homeostasis Model Assessment of Insulin Resistance), es una herramienta ampliamente empleada que permite evaluar esta condición a partir de datos obtenidos en ayuno. Este método ha demostrado correlacionar de manera adecuada con técnicas más sofisticadas empleadas como referencia para medir la sensibilidad a la insulina15.
La información recabada se registró en una base de datos. Se calcularon el promedio, desviación estándar y rango de edad. Se evaluaron porcentajes de las categorías de obesidad y sexo de acuerdo con el índice de masa corporal, y se realizaron comparaciones mediante la prueba Chi cuadrada. Para examinar la relación con el TPA, el grupo de estudio fue clasificado según la presencia del trastorno por atracón diagnosticado conforme a los criterios del DSM-5 en su apartado de trastornos de la conducta alimentaria, así como por la presencia de hiperinsulinemia y el control de la glucosa. Además, se calculó el intervalo de confianza de 95% para los porcentajes generales. Se utilizó la prueba t de Student para comparar proporciones en grupos independientes y para evaluar diferencias en la edad promedio entre grupos. Para calcular la relación entre hiperinsulinemia y trastorno por atracón, se realizó una tabla cruzada y se calculó la razón de momios con su respectivo intervalo de confianza. El nivel de significancia establecido fue de p < 0.05.
Resultados
Con el objetivo de identificar la presencia de hiperinsulinismo asociado al trastorno por atracón, según lo establecido en el Manual Diagnóstico y Estadístico de los Trastornos Mentales, se seleccionaron 411 pacientes con derecho a atención médica que presentaban algún grado de sobrepeso u obesidad (IMC> 25 kg/m²). Estos pacientes acudieron a consultas de primera vez en el servicio de medicina familiar del hospital naval de especialidades de Veracruz.
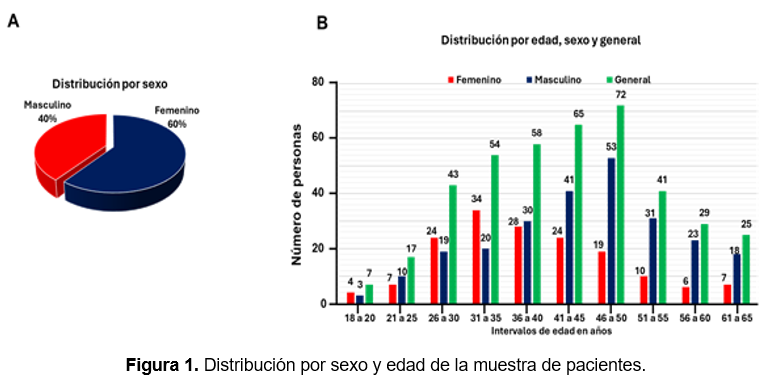
Del total, 163 eran hombres (39.65%) y 248 mujeres (60.35%) (Figura 1A). La edad promedio de la muestra fue de 42 ± 11 años, con un intervalo de 18 a 65 años. En promedio, las mujeres tenían 39 ± 10 años, mientras que los hombres tenían 44 ± 11 años. En términos generales, el grupo de edad más común entre los hombres fue de 46 a 50 años mientras que para las mujeres el rango más frecuente fue de 31 a 35 años (Figura 1B).

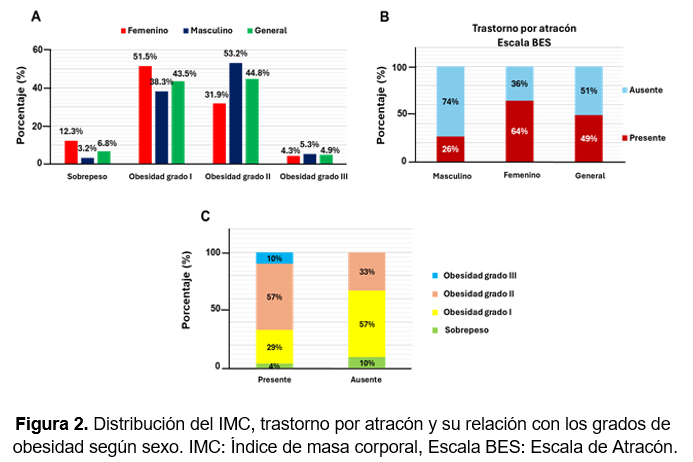
Se identificaron distintos grados de obesidad en ambos sexos. En las mujeres, el IMC promedio fue de 32.43 ± 0.11 kg/m², predominando la obesidad grado I (43.55%). En los hombres, la obesidad grado II fue la más frecuente, con un IMC promedio de 37.18 ± 0.10 kg/m², observada en el 44.76% de los casos. Los pacientes con sobrepeso presentaron un IMC de 28.34 ± 0.21 kg/m² y representaron el 6.8% de la muestra, mientras que aquellos con obesidad grado III (IMC promedio de 44.46 ± 0.59 kg/m²) constituyeron el grupo menos frecuente, con apenas un 4.6%. La comparación de estas categorías según el sexo mostró diferencias estadísticamente significativas (X² = 25.9, p = 0.000), lo que indica una distribución diferenciada del IMC entre hombres y mujeres. Estos hallazgos resaltan una alta prevalencia de obesidad en ambos sexos, con un patrón más severo en mujeres, lo cual podría tener implicaciones importantes en el abordaje clínico y pronóstico de esta población (Figura 2A).
A través de la aplicación de la Escala BES, se identificó la presencia de TPA en el 49% de los participantes a nivel general (IC95%: 44% a 54%). Al comparar los resultados por sexo, se encontraron diferencias estadísticamente significativas mediante la prueba t de Student para proporciones en grupos independientes (t = 7.38, p = 0.000), observándose una mayor frecuencia en mujeres (Figura 2B). Entre los participantes diagnosticados con TPA, el 10% resulto con obesidad grado II, 57% con obesidad grado I, 29% con obesidad grado I y 4% sobrepeso. En contraste, en el grupo sin TPA ninguno tenía obesidad grado III, el 57% experimentaron obesidad grado I, 33% obesidad grado II y 10% sobrepeso. Estos resultados presentaron una diferencia estadísticamente significativa (X2= 47.178, p= 0.000) (Figura 2C).
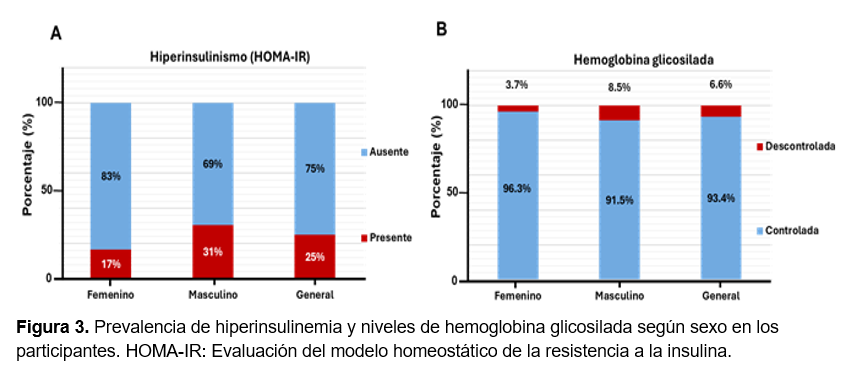
La prueba HOMA-IR reveló que el 25% de los participantes del estudio presentó hiperinsulinemia (> 4%) (IC95%: 20% - 29%). Este parámetro fue más mayor en el grupo de hombres en comparación con las mujeres, mostrando diferencias estadísticamente significativas (t = 3.1, p = 0.0019) (Figura 3A).
Se midió la hemoglobina glicosilada para valorar si los pacientes se encontraban en estado de control (< 7%) o descontrol (> 7.1%), encontrando que la mayoría de los participantes se ubicaron en el grupo de control. De forma general, el porcentaje de pacientes en estado no controlado fue del 6.6% (IC95%: 4% - 9%). Al comparar por sexo, no se observaron diferencias estadísticamente significativas (t = 1.71, p = 0.0868) (Figura 3B).
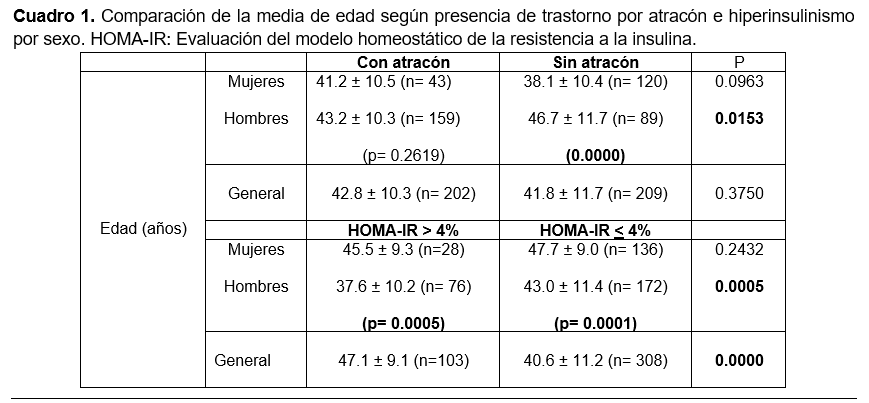
Se compararon los promedios de edad entre los distintos grupos de participantes, encontrándose diferencias estadísticamente significativas entre hombres con y sin TPA, entre mujeres y hombres sin atracón, así como entre hombres con y sin hiperinsulinismo. También se identificaron diferencias por sexo dentro de ambos grupos (Cuadro 1). Finalmente, se realizó un análisis para investigar la relación entre el TPA y el hiperinsulinismo. Del total de la muestra de 411 pacientes, se observó que de los 202 pacientes diagnosticados con TPA, 85 mostraron hiperinsulinismo, en contraste, de los 209 pacientes sin dicho trastorno, solo 18 presentaron esta condición. La prueba t de Student mostró una diferencia estadísticamente significativa entre ambos grupos (t = 7.7, p = 0.0000) (Cuadro 2). Asimismo, al calcular la razón de momios (OR = (85 × 191) / (117 × 18)), se obtuvo un valor de OR = 7.7 (IC95%: 4.4 – 13.5), lo que sugiere que, en personas con obesidad, la presencia de TPA incrementa en 7.7 veces la probabilidad de desarrollar hiperinsulinismo, en comparación con quienes no presentan dicho trastorno (X² = 61.26, p = 0.0000).

Discusión
Los resultados obtenidos en pacientes atendidos en la clínica de obesidad del Hospital de Especialidades Naval respaldan la existencia de una asociación entre TPA y el hiperinsulinismo en personas con obesidad, la cual varía según la gravedad de la comorbilidad, siendo particularmente evidente en las mujeres. Estos datos refuerzan la idea de que las alteraciones en los patrones alimentarios pueden contribuir al desarrollo de disfunciones metabólicas. Asimismo, se observó que los pacientes con sobrepeso y obesidad grado III tienden a presentar una menor carga de enfermedad, mientras que aquellos con obesidad grado I (en mujeres) y grado II (en hombres) diagnosticados con TPA, consideran la necesidad de este trastorno como un factor de riesgo relevante en la evaluación y tratamiento clínico de la obesidad.
Los participantes en las 4 categorías de gravedad de comorbilidad de los perfiles sociodemográficos de nuestra población, estuvo compuesta en su mayoría por mujeres (60.35%) en comparación con los hombres (39.65%) con una edad promedio menor que la de los hombres. Esta distribución coincide con los datos reportados en América Latina y el Caribe, donde la tasa de obesidad en mujeres es 10 puntos porcentuales mayor que en hombres1. Cabe destacar el predominio en edades jóvenes (42 años), ya que la obesidad y el trastorno de atracón en etapas de la vida adulta suelen tener efectos sobre la salud metabólica. Debe de tenerse bajo consideración el manejo de la obesidad en este grupo de pacientes debido al impacto que tiene sobre la mortalidad en general, observando una disminución en la esperanza de vida a partir de un IMC > 30.0 kg/m216,17, con una reducción de hasta 4.2 años en hombres con obesidad y de 3.5 años para mujeres con obesidad a partir de los 40 años17.
Destaca que la distribución que la obesidad fue altamente prevalente, pero con una tendencia de mayor severidad en los hombres con obesidad grado II en comparación con las mujeres que mostraron una obesidad grado I, esta diferencia en la severidad puede estar relacionada con mayor presencia de hiperinsulinismo en varones. Podría existir un componente hormonal que participe en esta diferencia, se ha reportado que el desarrollo de diabetes mellitus tipo 2 a edad más temprana y a menor grado de adiposidad es más prevalente en hombres que en mujeres18. También la resistencia insulínica es más prominente en hombres que en mujeres, reportándose una mayor sensibilidad insulínica del hígado y músculo esquelético en mujeres18. Por lo que debe considerarse este dimorfismo sexual en el paciente manejo del hiperinsulinismo, considerando medidas tempranas o más complejas para los pacientes masculinos.
A pesar de que los hombres representaron una proporción menor dentro de la muestra, la prevalencia del trastorno por atracón fue mayor en este grupo (49%), lo cual resulta particularmente interesante. Se ha reportado que el comportamiento alimenticio ese influenciado por las hormonas sexuales y puede contribuir a las diferencias presentadas en el síndrome de atracones19. Específicamente, en hombres entre 40-75 años de edad, la disminución de los niveles de testosterona están asociados con el desorden alimenticio20.
Resulta importante señalar que los pacientes con TPA pertenecientes a los grupos con obesidad grado I y II podrían estar inmersos en un ciclo bidireccional, en el que la ganancia de peso y la desregulación metabólica se retroalimentan mutuamente, o bien, en el que el incremento del peso corporal intensifica la frecuencia o severidad de los episodios de atracón. Se ha reportado que existe una estrecha relación entre la obesidad y las comorbilidades relacionadas a la obesidad con el síndrome de atracones. Existe un riesgo de 3-6 veces mayor para desarrollar obesidad en los pacientes con TPA que en aquellos sin un trastorno alimenticio21. Además, el TPA se ha asociado con un inicio más temprano de la obesidad y sobrepeso, con hasta un 30% de los pacientes con TPA reportando un historial de obesidad infantil. En cuanto a otras comorbilidades, se ha observado que el TPA presenta un riesgo para el desarrollo del síndrome metabólico independientemente de la obesidad. En relación con la diabetes mellitus tipo 2, la prevalencia de TPA es de alrededor de un 1.4% a 25.6%, e incrementa en relación con un IMC más alto21.
Dentro de los datos interesante de nuestro estudio es un cuarto de los pacientes presento hiperinsulinismo, un hallazgo clínicamente importante y que esta condición fue más frecuente en hombres, alineado con los datos de IMC y presencia de TPA, lo cual resulta interesante porque el hiperinsulinismo puede ser un marcador temprano de resistencia a la insulina y un predictor de riesgo para ciertas enfermedades metabólicas. El hiperinsulinismo está asociado con el sexo, observando una mayor prevalencia en hombres17, y es un factor importante para el desarrollo de diversas patologías como la obesidad, diabetes mellitus tipo 2, enfermedades cardiovasculares, cáncer, entre otras, por lo que no deben implementarse estrategias de intervención temprana para su manejo6.
La mayoría de los pacientes presentaron valores dentro del rango normal de Hemoglobina glicosilada, y solo un 6.6% tuvo un mal control en sus niveles glucémicos, lo cual podría estar asociado a un mayor riesgo futuro de desarrollar diabetes tipo 2. En cuanto al sexo, dado que no se encontraron diferencias significativas, puede plantearse que el TPA no está directamente relacionado con el control glucémico, aunque podría estar vinculado al hiperinsulinismo. Se ha asociado el TPA con la obesidad y la resistencia insulínica, así como con otros factores de riesgo metabólicos que pueden impactar el control glucémico y la hiperinsulinemia10,13.
El propósito principal de nuestro estudio era demostrar la asociación entre el TPA y el hiperinsulinismo, nuestros resultados revelan que los pacientes con TPA tienen 7.7 veces más probabilidad de presentar hiperinsulinismo, lo cual puede tener importantes implicaciones diagnósticas y terapéuticas. Una de ellas es que dentro de las estrategias de manejo del TPA debería integrarse las estrategias dirigidas al control de peso, especialmente para prevenir alteraciones metabólicas como el hiperinsulinismo. Finalmente es importante mencionar que las limitaciones de este trabajo se encuentran que es limitada a un solo hospital. El diagnóstico de TPA se basó en una escala auto informada, sujeta a sesgos. Además, no se incluyeron otras variables relevantes como actividad física o hábitos alimentarios, y el hiperinsulinismo se evaluó de forma indirecta mediante el índice HOMA-IR.
Conclusión
Los resultados de la investigación demuestran una alta prevalencia de TPA en pacientes con obesidad, especialmente en hombres, y una fuerte asociación entre este trastorno y el hiperinsulinismo, lo que subraya la necesidad de una evaluación integral en el abordaje clínico de la obesidad.
Referencias