Rev Med UAS
Rev Med UAS; Vol. 15 No. 1. Enero-Marzo 2025
ISSN 2007-8013
Jesús Sebastián Rodríguez-Gutiérrez1, Rosal Anaís Valenzuela-Marrufo1*, Fernando Piña-Lugo1, Leslie Yubel Escalante-López1, Vanesa Yoaly Cázares-Coss y León1
*Autor de correspondencia: Dra. Rosal Anaís Valenzuela Marrufo
Departamento de Dermatología y Micología del Centro de Investigación y
Docencia en Ciencias de la Salud, Hospital Civil de Culiacán, UAS.
Eustaquio Buelna #91, Col. Gabriel Leyva. CP 80030.Culiacán, Sinaloa.
E-mail: rosal.mv93@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v15.n1.005
Texto Completo PDFRecibido 15 de mayo 2024, aceptado 20 de junio 2024
RESUMEN
Introducción: La dermatomiositis es una enfermedad inflamatoria autoinmune que afecta principalmente la piel y los músculos. Se manifiesta en dos grupos de edad, una variante juvenil y una clásica que se observa en adultos, esta última está relacionada con un riesgo de malignidad del 30%. Existe un pequeño grupo de pacientes que presenta una forma eritrodérmica, con afectación de la mayoría de la superficie corporal, con muy pocos casos reportados en la literatura médica. Se describe un caso de esta forma poco común y se realiza una breve revisión de los casos publicados hasta la fecha. --- Caso clínico: Paciente femenino de 73 años de edad que se presenta con dermatosis diseminada a todos los segmentos corporales, bilateral, polimorfa, constituida principalmente por eritema y escama fina, asociada a prurito intenso. Se procede a tomar biopsia de piel y se reportan hallazgos compatibles con dermatomiositis por lo que se inicia manejo con inmunosupresores con adecuada respuesta. --- Conclusiones: Acorde a lo previamente reportando en la literatura, existen muy pocos casos reportados de dermatomiositis eritrodermica, aquí se reporta un caso de esta variante con buen resultado al tratamiento estandar.
Palabras clave : Dermatomiositis, eritrodermia, poiquilodermia
ABSTRACT
Introduction: Dermatomyositis is an autoimmune inflammatory disease that primarily affects the skin and muscles. It presents in two age groups, a juvenile variant and a classic form observed in adults, with the latter being associated with a 30% risk of malignancy. There is a small group of patients who exhibit an erythrodermic form, affecting the majority of the body's surface, with very few cases reported in medical literature. This report describes a case of this uncommon form and provides a brief review of published cases to date. Clinical Case: A 73-year-old female patient presented with a disseminated dermatosis affecting all body segments bilaterally, displaying a polymorphic rash primarily characterized by erythema and fine scales, accompanied by intense itching. A skin biopsy was performed, and the findings were consistent with dermatomyositis, leading to the initiation of treatment with immunosuppressants with a favorable response. --- Conclusions: Consistent with the limited prior reports in the literature, there are very few cases documented of erythrodermic dermatomyositis. This report presents a case of this variant with a positive response to standard treatment.
Keywords: Dermatomyositis, erythroderma, poikiloderma.
INTRODUCCIÓN
La dermatomiositis es una miopatía inflamatoria caracterizada por debilidad muscular proximal simétrica y manifestaciones dermatológicas. La eritrodermia es una condición dermatológica grave y potencialmente mortal constituida por eritema y escama en más del 90% de la superficie corporal.1 La asociación de estas dos entidades es rara, encontrando pocos reportes de casos en la literatura, los cuales generalmente se asocian a neoplasias de sistema digestivo.2
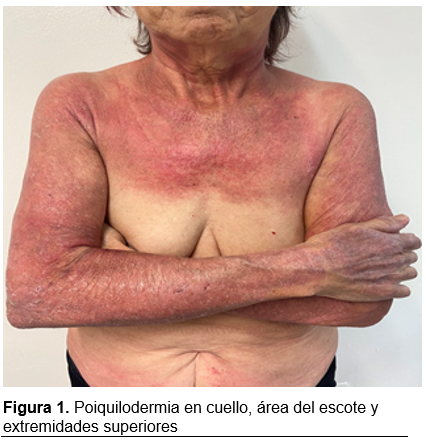
El caso presentado se trata de una mujer de 73 años con diagnóstico de eritrodermia en donde se encontraron hallazgos patognómonicos de dermatomiositis.
Caso clínico
Paciente femenino de 73 años con antecedente de hipertensión arterial tratada con propanolol, telmisartán e hidroclorotiazida, sin otros datos clínicos de relevancia.
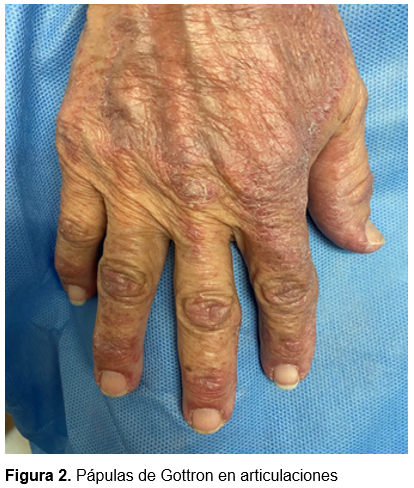
Ante los hallazgos se sospechó de dermatomiositis, por lo que se exploró fuerza muscular la cual se encontró disminuida con un resultado en la escala de Daniels 3/5 en extremidades superiores proximales.
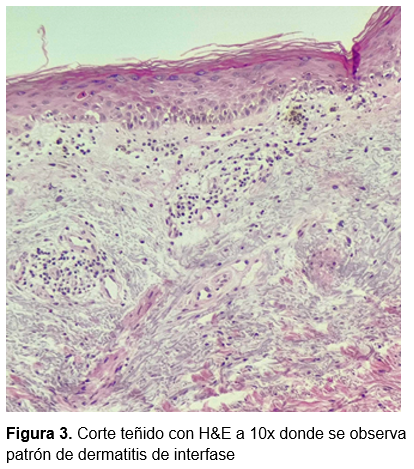
Se decidió tomar biopsia incisional de piel. El estudio histopatológico reportó capa córnea en red de canasta y atrofia de la epidermis, zonas de discreta degeneración hidrópica de la capa basal. Dermis superficial con denso infiltrado inflamatorio con predominio linfocitario perivascular intersticial (Figura 3). En el resto del corte se aprecia discreto engrosamiento de las fibras de colágeno. Concluyente con dermatitis de interfase.
Con base en los hallazgos clínicos y estudios complementarios se diagnosticó con dermatomiositis. Se solicitaron exámenes de laboratorio que reportaron enzimas musculares (AST, ALT, CPK) dentro de parámetros normales, ANA’ S negativos, Anti-jo negativo.
Se solicitaron estudios de extensión ante sospecha de una dermatomiositis como manifestación de una neoplasia maligna. Los resultados de mamografía, citología cervical, endoscopia y tomografía cérvico-pévica sin evidencia de neoplasia asociada.
Se valoró por el servicio de oftalmología sin anomalías retinianas y se inició tratamiento con prednisona 50 mg, hidroxicloroquina 400 mg/día. Es valorada a los 2 meses, sin mejoría en la fuerza muscular por lo que se agrega metotrexato 25mg/semana. Con dosis reducción de corticoesteroides. A su valoración subsecuente se aprecia recuperación de la fuerza muscular y disminución de las lesiones.
Discusión
La dermatomiositis (DM) la miopatía inflamatoria idiopática más común,1 afecta de 9 a 32 personas por cada 100 000 habitantes,2 principalmente mujeres con una relación 2:1 respecto a los hombres. Se caracteriza por manifestaciones en sistémicas, musculares y cutáneas”.2 Se encuentra asociada a una neoplasia maligna en 30% de los casos.1
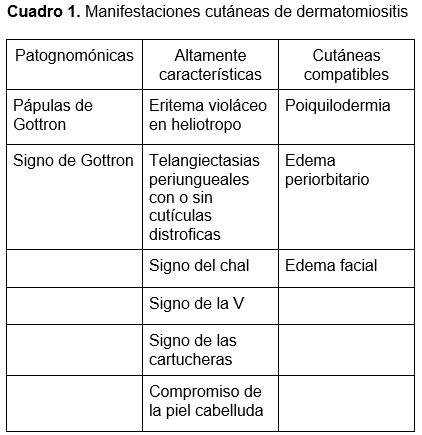
Las manifestaciones clínicas consisten en debilidad de los músculos proximales que puede llevar a atrofia de estos, en casos graves, afección de los músculos respiratorios y orofaríngeos, con desenlace fatal.1 La dermatomiositis puede presentar una gran varierdad de manifestaciónes en la piel que pueden clasificarse como patognomónicas, características y compatibles.3,4 (Cuadro 1)
La eritrodermia es una dermatosis grave y potencialmente mortal caracterizada por eritema difuso y descamación que afecta más del 80-90% de la superficie cutánea.
Algunas dermatosis llegan a su etapa final en eritrodermia, sobre todo la exacerbación de enfermedades como dermatitis atópica, eccema, psoriasis, erupciones farmacológicas y linfomas cutáneos.5,6 Sin embargo hasta el 30% de los casos se consideran idiopáticos.7,8
En la literatura se han reportado menos de 10 casos de dermatomiositis asociados a eritrodermia, la mayoría en pacientes adultos y aproximadamente el 30% asociados a neoplasias malignas como cáncer gástrico y carcinoma hepatocelular.9
El primer caso reportado de dermatomiositis y eritrodermia se atribuye a Miyagawa et al. en el año de 1992, sin embargo posterior a esta publicación se hizo referencia a un caso de publicado en 1990 por Ramirez et al. en donde presentó a una paciente con el cuadro similar.10 En grandes series de casos de miositis, se han descrito hallazgos cutáneos. Bohan et al. en 1977 realizó un estudio retrospectivo que incluía 153 pacientes reclutados durante 15 años, en esta serie describió que el 41% de los pacientes presentaban “rash cutáneo” clásico de la dermatomiositis, en el 93% de los pacientes fue la presentación más frecuente, y en el 68.9% se describió como “rash difuso”.11
En un caso no asociado a malignidad, de inicio progresivo, acompañado de perdida de peso, la búsqueda de neoplasia asociada es fundamental.8 Considerando además que la DM puede presentarse de forma sincrónica, o asincrónica con la neoplasia asociada. Por lo que el seguimiento cobra relevancia.12,13
El tratamiento de la dermatomiositis con eritrodermia consiste en el uso de prednisona 1 mg/kg/día más ahorradores de esteroides como son metotrexato o ciclosporina, asociado o no a hidroxicloroquina.14
Debido al pequeño número de casos reportados se cree que puede ser una presentación infradiagnosticada, ya que existen numerosos casos descritos como dermatomiositis con un “eritema generalizado”, “erupción difusa” y “eccema generalizado”, representando a la eritrodermia como un factor predictivo de neoplasia maligna en pacientes con dermatomiositis;15,16 sin embargo, aún falta evidencia suficiente que avale esta teoría.17,18
Referencias