Rev Med UAS
Rev Med UAS; Vol. 14: No. 2. Abril-Junio 2024
ISSN 2007-8013
Madai de Jesús Latournerie-Pérez1, Sarahi Rojo-Cándido1, Laura Beatriz Pavón-Pérez1, María de Lourdes Castellanos-Villalobos2, Ernesto Levet-Gorozpe2, Rosa María Torres-Hernández2*
*Autor de correspondencia: Rosa María Torres Hernández
Facultad de Medicina, Universidad Veracruzana, Región Veracruz.
Iturbide S/N esquina Carmen Serdán. Veracruz, Veracruz. CP: 91700. Correo: rotorres@uv.mx
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v14.n2.004
Texto Completo PDFRecibido 03 de enero 2024, aceptado 20 de marzo 2024
RESUMEN
Objetivo: Determinar los factores predictivos en la presencia de STUI, en pacientes del programa de prevención y detección de cáncer de próstata. --- Materiales y métodos: Estudio observacional, prospectivo y analítico, en 368 pacientes de 22 municipios del estado de Veracruz, que acudieron a un programa de prevención y detección de cáncer de próstata. Se realizó historia clínica, se aplicó cuestionario IPSS, antígeno prostático específico, ultrasonido abdominal para volumen prostático y tacto rectal. Se correlacionó el valor del IPSS con la hipertrofia prostática y los factores de riesgo por medio de X2 de Pearson. --- Resultados: Se estudiaron 274 pacientes, con edad 59.14±11 años y APE de 1.83±1.18, la mayoría con sobrepeso 69(42.85%), HPB grado I 62(38.50%), y el antecedente patológico más frecuente fue la HAS. La clasificación de STUI más frecuente fue leve 161(64%). Se encontró relación significativa de los STUI con el APE (p<0.015), grado de obesidad (p<0.001), grado de hipertrofia prostática (p<0.001), diabetes mellitus (p<0.022), hipertensión arterial (p<0.010), y cirugías previas (p<0.045); no fue significativo para los antecedentes de Ca de mama o colon (p=0.086) y Ca de próstata (p=0.090). --- Conclusión: La hipertensión arterial, el sobrepeso y la diabetes, son factores relacionados en la presencia de STUI de tipo obstructivo.
Palabras clave: Síntomas del tracto urinario inferior, sobrepeso, índice de masa corporal, Diabetes Mellitus, hipertensión arterial.
ABSTRACT
Objetivo: Determinar los factores predictivos en la presencia de STUI, en pacientes del programa de prevención y detección de cáncer de próstata. --- Materiales y métodos: Estudio observacional, prospectivo y analítico, en 368 pacientes de 22 municipios del estado de Veracruz, que acudieron a un programa de prevención y detección de cáncer de próstata. Se realizó historia clínica, se aplicó cuestionario IPSS, antígeno prostático específico, ultrasonido abdominal para volumen prostático y tacto rectal. Se correlacionó el valor del IPSS con la hipertrofia prostática y los factores de riesgo por medio de X2 de Pearson. --- Resultados: Se estudiaron 274 pacientes, con edad 59.14±11 años y APE de 1.83±1.18, la mayoría con sobrepeso 69(42.85%), HPB grado I 62(38.50%), y el antecedente patológico más frecuente fue la HAS. La clasificación de STUI más frecuente fue leve 161(64%). Se encontró relación significativa de los STUI con el APE (p<0.015), grado de obesidad (p<0.001), grado de hipertrofia prostática (p<0.001), diabetes mellitus (p<0.022), hipertensión arterial (p<0.010), y cirugías previas (p<0.045); no fue significativo para los antecedentes de Ca de mama o colon (p=0.086) y Ca de próstata (p=0.090). --- Conclusión: La hipertensión arterial, el sobrepeso y la diabetes, son factores relacionados en la presencia de STUI de tipo obstructivo.
Palabras clave: Síntomas del tracto urinario inferior, sobrepeso, índice de masa corporal, Diabetes Mellitus, hipertensión arterial.
INTRODUCCIÓN
El cáncer de próstata (adenocarcinoma de próstata) es un tumor maligno que se origina a partir de las células epiteliales glandulares, se ha reportado 1,4 millones de nuevos casos de cáncer de próstata (CaP) a nivel mundial en el 2020, es la segunda causa cáncer masculino. La incidencia del CaP en todo el mundo es por múltiples factores, incluye el uso de pruebas de diagnósticas, exposición a diversos factores ambientales y antecedentes genéticos. En México en el año 2020 la incidencia es de 13.7%, prevalencia de 143.76 por cien mil habitantes y mortalidad del 8.3%. En Estados Unidos en el 2020, la incidencia fue de 191 930 casos y 33 330 muertes.1 Con el aumento en la esperanza de vida, se ha registrado hasta la séptima década la presencia de síntomas del tracto urinario inferior (STUI), con mayor frecuencia la disminución de la fuerza y el calibre del chorro urinario, que corresponden a síntomas de tipo obstructivo o de vaciado, el 25% se manifiestan estos síntomas a los 50 años, y hasta un 80% a partir de los 75 años.2-4
Los STUI se definen como el conjunto de síntomas relacionados con la función del tracto urinario inferior, están asociados a las dificultades de vaciamiento de la vejiga secundarias a una obstrucción generada por la compresión de la uretra por el crecimiento o procesos inflamatorios producidos en la próstata, generalmente de naturaleza benigna.5-7
Los STUI se clasifican en: Irritativos o de llenado (polaquiuria, nicturia, incontinencia, dolor vesical y urgencia urinaria), obstructivos o de vaciado (intermitencia urinaria, esfuerzo miccional, disminución del calibre y fuerza del chorro urinario, goteo terminal o retención aguda de orina)3. Es importante que a los pacientes se informe de estas alteraciones, así como en el impacto que pueden tener en su salud, y la relevancia del tamizaje a partir de los 45 años o antes en caso de presentar otros factores de riesgo.1,2
El cáncer incipiente no presenta síntomas, por lo que, para reducir el impacto personal, social y económico que genera esta neoplasia, es esencial el diagnóstico temprano y tratamiento oportuno.1,2 El diagnóstico debe iniciar con una historia clínica bien detallada, que incluya antecedentes familiares, factores de riesgo, comorbilidades y medicamentos que consume,6 es esencial detectar la presencia, tiempo de evolución, y características de los STUI, para lo cual resulta útil el instrumento International Prostate Symptoms Score (IPSS), 7-9 así mismo, se realiza tacto rectal, en conjunto con la determinación de los niveles de antígeno prostático específico (APE) y ultrasonido para completar la exploración.5,6,10
El IPSS es un cuestionario que fue validado hace casi 30 años para la evaluación de la hipertrofia prostática benigna (HPB), se ha utilizado en muchos ensayos clínicos aleatorios y se ha correlacionado con la calidad de vida urinaria,10 permite valorar de forma objetiva los STUI de llenado y vaciado, para determinar el grado de molestia,5,8,9 es un elemento sencillo, económico, no invasivo, orienta el diagnóstico, así como la necesidad y respuesta del tratamiento farmacológico para el seguimiento del paciente.11-13
El tacto rectal, se realiza con el fin de palpar alteraciones morfológicas en la próstata, valorar el estado de la mucosa, tono del esfínter anal, sensibilidad al tacto, tamaño y limites glandulares, la consistencia en condiciones normales debe ser fibroelástica y de superficie homogénea, la detección de una consistencia pétrea debe hacer sospechar de algún tumor; y por último se evalúa la movilidad, que en condiciones normales es discretamente móvil, en caso contrario se sospecha de alguna causa neoplásica.5,9
El ultrasonido abdominal o transrectal, es una herramienta muy útil para la detección temprana de cáncer, en especial ante tacto rectal sospechoso y/o APE sérico >4 ng/mL. En pacientes con elevación del antígeno, el valor predictivo positivo aumenta en relación
El objetivo de este trabajo fue determinar factores predictores que influyen en la presencia de sintomatología de tipo obstructivo del tracto urinario inferior, en el programa de prevención y detección de cáncer de próstata de la Facultad de Medicina de la Universidad Veracruzana, Región Veracruz.
Material y métodos
Estudio observacional, prospectivo y analítico en pacientes que acudieron al programa de prevención y detección de cáncer de próstata realizada en la Facultad de Medicina de la Universidad Veracruzana, región Veracruz, con previa autorización del comité de Ética e Investigación. Los pacientes se seleccionaron de acuerdo con los siguientes criterios de inclusión: mayores de 18 años, que acepten responder el cuestionario IPSS; criterios de exclusión: no acepten participar o con participación incompleta; criterios de eliminación: antecedente personal de cáncer.
A los participantes se les se tomó muestra sanguínea para determinar el antígeno prostático específico, se realizó ultrasonido abdominal, historia clínica con antecedentes de los factores de riesgo: Diabetes mellitus (DM), hipertensión arterial (HAS), índice de masa corporal (IMC), antecedentes familiares de cáncer; y se realizó tacto rectal por especialista de urología, se aplicó el cuestionario IPSS, que consta de 7 preguntas que se responden con una escala tipo Likert de 5 puntos (0= Ninguna; 5= Casi siempre), más 1 pregunta extra que evalúa la calidad de vida no considerada en el puntaje total; el resultado clasifica la presencia de STUI en leves (0-7 puntos), moderados (8-19 puntos), y severos (20-35 puntos).
El análisis estadístico con el programa IBM SPSS Statistics v26, se calcularon medidas de tendencia central y de dispersión, se correlacionaron los niveles del IPSS con la hipertrofia prostática y los factores de riesgo empleando X2 Pearson con nivel de significancia <0.05.
Resultados
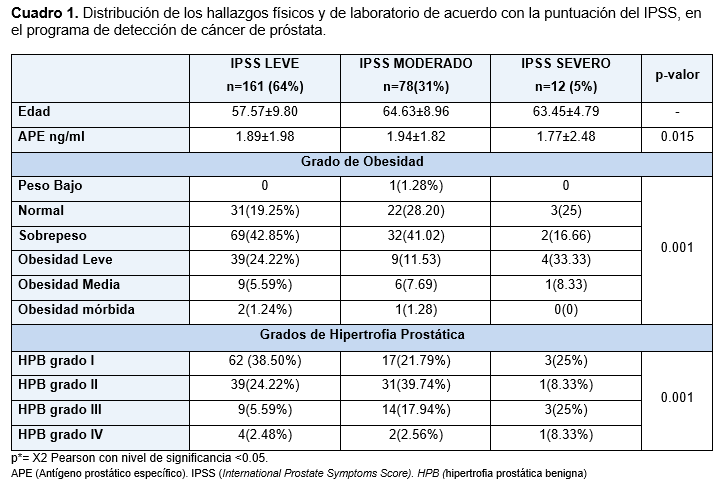
Acudieron un total de 368 pacientes provenientes de 22 municipios del Estado de Veracruz, al programa de prevención y detección de cáncer de próstata, se recabó la participación de 274 pacientes para este estudio, con edad 59.01±11.03 años, peso 77.73±14.79 kg, y talla 1.65±0.06 m; el APE 1.83±1.18, y los antecedentes de DM 56 (20.44%), HAS 88 (32.12%), antecedentes quirúrgicos 63 (22.99%), antecedentes familiares de cáncer de pulmón o de mama 34 (12.41%) y cáncer de próstata 24 (8.76%).(cuadro1)

Con el cuestionario IPSS aplicado, los pacientes presentaron los siguientes STUI: vaciamiento incompleto 112 (40.88%), aumento de la frecuencia 104 (37.96%), intermitencia 97 (35.40%), urgencia 82 (29.93%), disminución del calibre y fuerza del chorro 117 (42.70%), dificultad para la micción 71 (25.91%), y nicturia 206 (75.18%); algún síntoma de obstrucción 251 (91.61%) y negaron sintomatología 23 (8.39%). De acuerdo con el puntaje de IPSS obtenido de los 251 pacientes sintomáticos, se identificaron STUI leve 161 (64%), moderado 78 (31%), y severo 12 (5%). Los pacientes con síntomas leve y sobrepeso 69 (42.85%), con síntomas moderados y sobrepeso 32 (41.02%), síntomas severos y obesidad leve 4 (33.33%). La exploración digital rectal solo se realizó en 186 pacientes, el grupo con síntomas leves, presentó hipertrofia prostática de grado I 62 (38.50%), los de síntomas moderados e hipertrofia prostática grado II 31(39.74), y síntomas severos con hipertrofia prostática grado I 3 (25%), e hipertrofia prostática grado III 3 (25%). El antecedente de HAS con STUI leve 49(30.43%), y moderado 33(42.30%), en DM los síntomas severos 6(50%); y el de cáncer de mama o colon con síntomas leves 24 (14.90%), el cáncer de próstata con 1moderados 6 (20.51%). (cuadro 2)
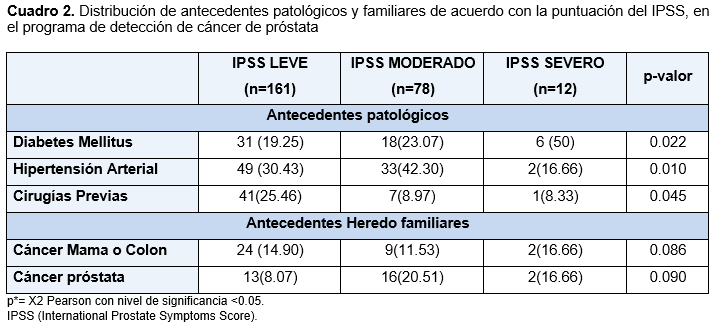
Por medio de la prueba de X2 Pearson se analizó la relación entre la gravedad de los STUI con los factores, se encontró un valor significativo para la relación con APE (p<0.015), grado de obesidad (p<0.001), grado de hipertrofia prostática (p<0.001), DM (p<0.022), HAS (p<0.010) y cirugías previas (p=<0.045); fue no significativo para antecedentes familiares de cáncer mama o colon (p=0.086) y cáncer de próstata (p=0.090).
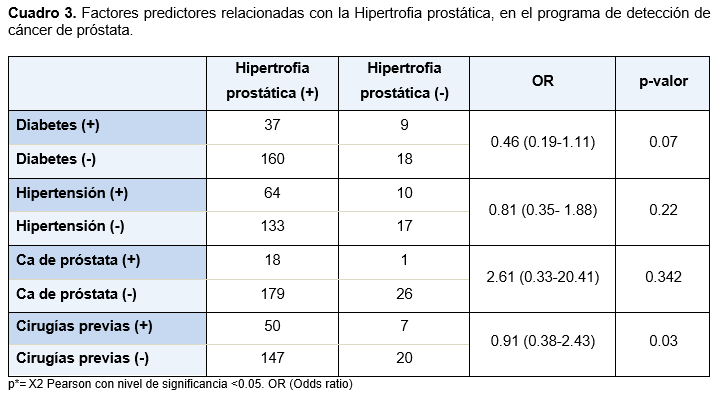
Se analizó Odds ratio (OR) para los factores de riesgo de acuerdo con la presencia de hipertrofia prostática en DM 37 (16. 5%), OR 0.46 (0.19-1.11) (p=0.07); en HAS 64 (28.5%), OR 0.810 (0.35-1.88) (p=0.22); para cirugías previas 50 (22. 3%), OR 0.918 (0.38-2.43) (p<0.03); y antecedentes de cáncer de próstata 18(8%), OR 2.61 (0.33-20.41) (p=0.342) ;(NS) (cuadro 3)
Discusión
La HPB es una enfermedad caracterizada por el crecimiento no cancerígeno de las células epiteliales y de estroma dentro de la zona de transición de la glándula prostática por efecto principalmente de la testosterona, genera obstrucción vesical que se manifiesta como STUI.1,2
Carvajal GR, en México observó un incremento en las afecciones de la próstata, con el desarrollo de STUI por alteraciones relacionadas al envejecimiento15,16. Uno de los métodos que se utiliza para el diagnóstico con la presencia de síntomas es el APE, en su caso se obtuvo un valor medio fue de 2.1±3.2 ng/ml,15 mayor a la medición que obtuvimos de 1.83±1.18.ng/ml. En cuanto a la sintomatología según el IPSS fue moderada en 616 (72.1%), y severa en 239 (28%), que difiere de nuestra población cuya mayoría fue leve.
En la Guía de Práctica Clínica de 2018 del IMSS17, se menciona que las apariciones de los STUI se relacionan con la edad, estimándose que un 90% de los pacientes entre 45 y 80 años los padecen, además se asocia a la prevalencia de HPB, es una de las causas más comunes de sintomatología en el 61% de la población en México, de los cuales, 25% se presenta desde los 55 años, hasta el 50% a los 75 años, con disminución de la fuerza y calibre del chorro urinario.13
Algunos de los factores que se relacionan con la o síntomas de tracto urinario son la hipertensión arterial sistémica, obesidad, y con mayor frecuencia la diabetes mellitus,8 en nuestra población, el principal factor relacionado fue la HAS con 88(32.11%) paciente, seguido de DM con 56 (20.43%), y sobrepeso como el grado de obesidad de mayor incidencia con 121 (48%) pacientes, el volumen de la próstata en pacientes con HPB y diabetes fue significativamente mayor que en aquellos con HPB sin diabetes.
En el trabajo de Calogero AE, et al.1.6, en un metaanálisis incluyó 19 estudios, reporto la asociación positiva entre el IMC y los STUI derivados de la HPB. La obesidad es determinante en la presentación del fenotipo STUI-HPB, estudios ecográficos han encontrado una alta incidencia en casos de infertilidad en pareja16,18; en nuestra población, el 50% de los pacientes presentó sintomatología leve en un rango de peso que va desde peso normal hasta obesidad grado 1, el 25% se encontró en el grupo de STUI leves con sobrepeso, seguida de STUI leves con obesidad grado 1 (14.2%). La hipertensión es un factor de riesgo potencial para presentar un volumen prostático mayor, así como el IPSS elevado, puede empeorar tanto la presentación de los STUI como la eficacia del tratamiento médico con una asociación fisiopatológica HAS-STUI y el abordaje terapéutico simultáneo es esencial. Esta gran relación se puede apreciar también en nuestro estudio, al observar que poco más del 30% de la población total presento HAS como comorbilidad, de los cuales, 58% refirieron sintomatología leve, 39.5% sintomatología moderada 39.5%, y, por último 2.5% sintomatología severa.
La evaluación del IPSS, más de la mitad de la población fue con sintomatología leve 161 (59%), moderado 78 (29%) y severo 12 (4%). La edad fue de 59.01±11.03, y el PSA de 1.83±1.18, y un grado I de hipertrofia prostática como el más prevalente con un total de 88 (32%) pacientes; valores menores comparados con los obtenidos en otros estudios.15,18
Xin C, et al.3, encontraron que el valor del IPSS y el volumen de la próstata de los pacientes con HPB y DM, fue significativamente mayor que el de los pacientes con HPB sin DM, indicando así que los estados de hiperinsulinemia e intolerancia a la glucosa podrían aumentar el riesgo de presentar o agravar la presentación de STUI en la HPB según varios estudios.4,16 En relación a lo anterior, en este estudio, el grupo con mayor prevalencia de diabéticos fue el de sintomatología leve (11.31%), seguida del moderado (6.5%), y solo un pequeño porcentaje (2.2%) del total fue asociado a IPSS severo. Kima JH, et al., estudiaron la relación entre el volumen prostático y el urinario, los síntomas fueron significativos en síntomas moderados en volumen y nicturia.19
La hipertrofia prostática y el IPSS, la mayoría con grado 1 la sintomatología leve (27.4%), grado 2 en la misma categoría del IPSS (17.4%)5,8,9. Para el estudio de Ramírez BM, et al.18, la tasa de cáncer de próstata detectado fue del 32.71%, destacando que el 52.2% de su muestra describió STUI moderados y el 13.4% graves en el momento de realizar la biopsia20, aunque sus pacientes detectados con cáncer de próstata presentaban un IPSS mayor; por nuestra parte, solo un pequeño grupo presento antecedentes de Ca (11.5%) y uno aún menor requirió biopsia (1.45%).
Conclusión
Por los resultados encontrados en el presente estudio, el sobrepeso, la hipertensión arterial y la diabetes, son los factores relacionados con la presencia de STUI, a pesar de que no se obtuvieron los valores predictores esperados para su desarrollo. Si bien, el diagnóstico temprano de una patología prostática es esencial para proporcionar un manejo oportuno, resulta valioso realizar la detección de los factores que predisponen la aparición de su sintomatología debido al gran impacto que tiene en la calidad de vida de los pacientes y las complicaciones que pueden acompañar a dichos factores, por lo que continuar investigando otros factores predictores sería útil para mejorar el abordaje médico de los pacientes y sus comorbilidades.
Referencias