Rev Med UAS
Rev Med UAS; Vol. 14: No. 2. Abril-Junio 2024
ISSN 2007-8013
Marco Antonio López-Zepeda1, Francisco Manuel Robles-López2, Manuel Antonio López-de la Torre1, Fred Morgan-Ortiz1,2*
*Autor de correspondencia: Dr. Fred Morgan-Ortiz.
Eustaquio Buelna, No. 91. Col. Gabriel Leyva. CP: 80030 Culiacán Rosales, Sin.
Correo electrónico: fmorganaortiz@uas.edu.mx; Tel. 6671981873
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v14.n2.002
Texto Completo PDFRecibido 14 de noviembre 2023, aceptado 18 de diciembre 2023
RESUMEN
Objetivo: Determinar el efecto de la peritonectomía sobre el dolor pélvico en pacientes con endometriosis.
Pacientes y método: Estudio prospectivo, longitudinal y observacional en pacientes con endometriosis peritoneal y dolor pélvico sometidas a peritonectomía en la Clínica de Excelencia de Endometriosis en Guadalajara, Jalisco. Se evaluó la intensidad del dolor mediante la escala visual análoga (EVA) antes y 12 meses después del procedimiento. También se clasificó el estadio de la enfermedad con ASRM y AAGL, y se analizaron variables secundarias como gestaciones, evolución de la dismenorrea, cirugías previas, manejo médico, duración del procedimiento, pérdida sanguínea y complicaciones.
Resultados: Se realizaron 213 procedimientos, con una edad media de 32.9 años (rango 15-54). De las pacientes, 106 (49.8%) estaban casadas y 107 (50.2%) solteras. Las nuligestas fueron 147 (69.01%) y el 46.4% de las pacientes estuvo libre de dismenorrea entre 2 y 4 años tras la cirugía. Los estadios de enfermedad fueron: rASM (I: 4.69%, II: 22.5%, III: 30.04%, IV: 42.7%) y AAGL (I: 4.69%, II: 14.55%, III: 16.43%, IV: 64.31%). La pérdida sanguínea osciló entre 10 y 700 ml, y el tiempo quirúrgico promedio fue de 177.5 minutos. La media de dolor antes y después de la cirugía fue de 9.0 y 1.0, respectivamente, con una reducción promedio de 7.9 puntos en la EVA (p<0.001).
Conclusiones: La peritonectomía laparoscópica es efectiva en el manejo de la endometriosis peritoneal, con un 46.4% de ausencia de dismenorrea a 2 años y una disminución media de 7.9 puntos en la intensidad del dolor.
Palabras clave: Endometriosis, laparoscopia, dismenorrea, recurrencia.
ABSTRACT
Objective: Determine the effect of peritonectomy on pelvic pain in patients with endometriosis.
Patients and method: Prospective, longitudinal and observational study in patients with peritoneal endometriosis and pelvic pain undergoing peritonectomy at the Endometriosis Clinic of Excellence in Guadalajara, Jalisco. Pain intensity was evaluated using the visual analogue scale (VAS) before and 12 months after the procedure. The stage of the disease was also classified with ASRM and AAGL, and secondary variables such as pregnancies, evolution of dysmenorrhea, previous surgeries, medical management, duration of the procedure, blood loss and complications were analyzed.
Results: 213 procedures were performed, with a mean age of 32.9 years (range 15-54). Of the patients, 106 (49.8%) were married and 107 (50.2%) were single. Nuligpes were 147 (69.01%) and 46.4% of the patients were free of dysmenorrhea between 2 and 4 years after surgery. The disease stages were: rASM (I: 4.69%, II: 22.5%, III: 30.04%, IV: 42.7%) and AAGL (I: 4.69%, II: 14.55%, III: 16.43%, IV: 64.31%). Blood loss ranged from 10 to 700 ml, and the average surgical time was 177.5 minutes. The mean pain before and after surgery was 9.0 and 1.0, respectively, with an average reduction of 7.9 points on the VAS (p<0.001).
Conclusions: Laparoscopic peritonectomy is effective in the management of peritoneal endometriosis, with a 46.4% absence of dysmenorrhea at 2 years and an average decrease of 7.9 points in pain intensity.
Keywords: Endometriosis, laparoscopy, dysmenorrhea, recurrence.
Introducción
La endometriosis es un trastorno ginecológico crónico definido por el crecimiento de tejido endometrial fuera de la cavidad uterina, existiendo los tipos de presentación peritoneal/superficial, ovárica e infiltrativa profunda.1 Se presenta clínicamente como dismenorrea, dolor pélvico crónico e infertilidad.2 La verdadera prevalencia de la endometriosis se estima en 176 millones de mujeres en todo el mundo2, Afecta aproximadamente al 10% de las mujeres en edad reproductiva. Se encuentra en el 20% –50% de las mujeres con infertilidad y el 90% con dolor pélvico crónico y es la tercera entidad ginecológica más frecuente en edad reproductiva con una incidencia del 32.4%. 3,4
La etiología precisa de esta patología no se conoce del todo a pesar de las numerosas investigaciones existentes y las que están en desarrollo. Las características biológicas moleculares de las lesiones, a menudo contradictorias, descritas en la literatura, dificultan la comprensión de la patogénesis de este trastorno.5 Existe una predisposición genética con un riesgo relativo de 5.2 y 1.56 para hermanas y primas respectivamente6. Las teorías implicadas en el desarrollo de endometriosis que se han propuestos son las siguientes: Teoría de la implantación o de la menstruación retrograda propuesta por Sampson en 19276 la Teoría de la metaplasia celómica propuesta por Iwanoff y Meyer, la teoría de la Inflamación crónica,6 la teoría de las aromatasas, la de los Moduladores epigenéticos,7 la teoría de la diseminación linfática y vascular o teoría de Halban5,8.
Determinar que la etiología de la endometriosis depende de un solo de los mecanismos previamente descritos resulta erróneo y es más bien, una combinación de todos ellos culminando en las diversas expresiones clínicas de la enfermedad.
La dismenorrea se define como el dolor pélvico asociado a la menstruación y se distinguen dos formas, las dismenorrea primaria y secundaria. La primera de ellas es la que ocurre en ausencia de patología pélvica que la explique y la segunda puede ser ocasionada por alguna enfermedad como puede ser endometriosis.9
El dolor puede ser somático (peritoneo o pared pélvica) y visceral (vejiga, recto y útero) con diferencias importantes entre ellos. El dolor somático es agudo y en forma de punto debido a la alta densidad de fibras nerviosas sensoriales en el peritoneo parietal y se puede localizar muy específicamente por parte de quién lo sufre.10,11
Existen tres formas clínicas de presentación de la endometriosis, aunque la mayor parte de las veces es una combinación de ambas: la peritoneal (EP), la ovárica (EO) y la endometriosis infiltrativa profunda (EIP). La EP Se caracterizan por no tener una profundidad mayor de 5 mm en el peritoneo y se puede manifestar desde lesiones negras, lesiones pigmentadas, rojas y no pigmentadas, de las cuales las últimas dos son tempranas y activas. No es conocido si el tipo de lesión se relaciona con el grado dolor e interferencia en la fertilidad.12-15
El espectro de presentación clínica va desde formas superficiales de implantes endometriósicos, nódulos infiltrantes, quistes ováricos y/o infertilidad. Clásicamente los signos y síntomas más frecuentes son dismenorrea, dispareunia, dolor pélvico crónico, disquecia, síndrome de intestino irritable y la incapacidad para lograr embarazo. Sin embargo, es importante destacar que la intensidad de los síntomas no se correlaciona con la severidad de la enfermedad.16-18 El tratamiento de la endometriosis puede ser farmacológico y/o quirúrgico: El farmacológico incluye la administración de anticonceptivos orales combinados y antiinflamatorios no esteroideos. agonistas y antagonistas de GnRh, inhibidores de aromatasa y progestinas.19-21
El tratamiento quirúrgico de la endometriosis es altamente dependiente de la experiencia y la formación del cirujano para disminuir el riesgo de recurrencia de la enfermedad,22 la cual se reporta desde rangos que van del 0 al 89.6%, estimando una recurrencia del 20% al 50% a los 2 y 5 años del tratamiento quirúrgico respectivamente.22
La cirugía laparoscópica ha sido descrita de poseer ventajas comprobadas sobre la cirugía abierta que incluye; mejor exposición del campo de operación, ampliación, una vista panorámica adecuada que permite mejorar la capacidad de discriminar entre tejido normal y el patológico, operando muy cerca del tejido afectado con uso de microcirugía con instrumentos de calibre menor.23 Una de las técnicas propuestas para el manejo de la EP actualmente es la peritonectomía y no solo la ablación y/ coagulación o fulguración de las lesiones de las lesiones endometriosicas, refiriéndose que esta técnica mejora el dolor y reduce las recurrencias.24
Teniendo en cuenta el proceso inflamatorio generalizado en el peritoneo afectado por endometriosis, este estudio tiene como objetivo analizar el papel de la extirpación del compartimiento peritoneal posterior completo como parte de una cirugía compleja sobre el dolor pélvico tipo dismenorrea y la frecuencia de recurrencia de dismenorrea y la intensidad con que recurre a los 12 meses después del tratamiento.
MATERIALES Y MÉTODOS
Se trata de un estudio longitudinal, prospectivo, observacional de tipo cohorte cuyo universo de estudio fueron pacientes que acudieron por dolor severo a la Clínia de Excelencia en Endometriosis en Guadalajara, Jalisco y que se estableció el diagnóstico de endometriosis superfical y que se realizó peritonectomía laparoscópica (n=213).
Previo al evento quiúrgico se realizó una historia clinica exhaustiva sobre tratamientos médicos y quirúrgicos previos para la endometriosis; asi mismo se aplicó la escala visual análoga (EVA) para la evaluación del dolor preoperatorio donde la paciente indicó la intensida del dolor del 0 al 10 y así mismo se aplicó una nueva EVA al momento del llamado telefonico que fue en un tiempo de 2-5 años después de la cirugía. El estudio se realizó del periodo comprendido de septiembre del 2021 a septiembre del 2022 en el Hospital Civil de Culiacán en el departamento de Ginecología y Obstetricia.
Los hallazgos intraoperatorios fueron registrados y analizados. Previo a la cirugía las pacientes dieron su consentimiento informado por escrito para participar en este estudio, y se obtuvo la aprobación del Comité de Etica Institucional y del Comité Local de Investigación.. Se recopiló un cuestionario preoperatorio (basado en la EVA) en la consulta externa de ginecología con respecto a los síntomas relacionados con la endometriosis, como dismenorrea, disuria, disquexia, dispareunia, dolor pélvico crónico, dolor pélvico cíclico.
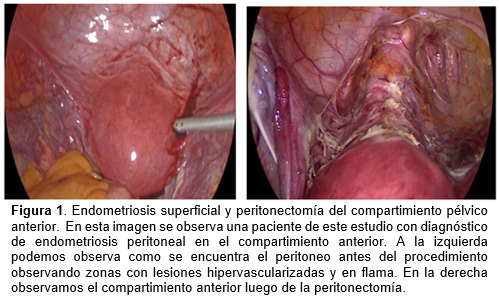
El tratamiento quirúrgico tuvo como objetivo la escisión completa de las lesiones endometriósicas, incluida la peritonectomía total del compartimento anterior y posterior pélvico (lesiones endometriósicas visibles y peritoneo con hipervascularidad y presencia de vesicuals inflamatorias), es decir, una citorreducción completa del peritoneo anterior (Peritoneo vesical) y posterior de la pelvis, incluido el fondo de saco de Douglas) y las fosetas ováricas. (Figura 1) El seguimiento postoperatorio de las pacientes fue vía telefonica sobre la presencia o ausencia y la intensidad del dolor mediante la EVA y la tasa de recurrencia. Para analizar la diferencia entre los síntomas preoperatorios y postoperatorios, se utiliza estadística descriptivo (medias y proporciones) y estidistica inferencial mediante la utilización de la prueba t de student pareada, asi como calculos de intervalos de confianza del 95 % para cadea estimador puntual. Un alfa igual o menor a 0.05 se considero significativo. Para el analisis de los datos se utilizó el programa estadistico SPSS v24.0.

RESULTADOS
Dentro de los resultados estadísticos descriptivos se encontró una frecuencia de edad media de 32.9 años (mínima de 15 años y una máxima de 54 años).
En lo que refiere al tiempo quirúrgico se encontró un tiempo promedio de 126.7 min (mínima de 60 min y máxima de 660 minutos; DE 85.6). El sangrado transoperatorio obtenido fue de 177.5 ml (mínima de 10 ml y máxima de 60 ml; DE 96.624) Con respecto al estado civil, 106 pacientes (49.8%) fueron casadas y 107 solteras (50.2%). En cuanto al antecedente de gestaciones previas la mayoría fueron nuligestas con el 69 % (n=147), antecedente de una gesta 12.6% (n=27), 2 gestas 12.2% (n=26), 3 gestas 6.10%(n=13) y multigestas 5.16%(n=11)
Se evaluó también si las pacientes tenían cirugías previas o no, y cuál fue la vía de abordaje, observando que 38.6% (n=83) no tuvieron eventos quirúrgicos previos y 26.2% (n=56) tuvieron una laparoscopia previa y 34.7 % (n=74) una laparotomía.
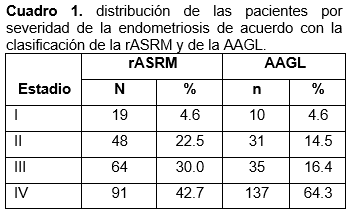
Se utilizaron dos escalas para determinar la severidad de la enfermedad, las cuales fueron agrupadas de acuerdo con la clasificación Revisada de la Sociedad Americana de Medicina Reproductiva (rASRM por sus siglas en inglés) y la clasificación de la Asociación Americana de Ginecólogos Laparoscopistas (AAGL por sus siglas en inglés), los cuales se muestra en el Cuadro 1.
El 62.4% (n=133) de las pacientes presentaban endometriomas, siendo 55.6% (n=74) de localización unilateral y el 44.4% (n=59) bilaterales. El 19.7 % (n=42/2139 presentaba afección vesical y el 30% (n=64/213) afección del peritoneo rectal. El 38.4% (n=81/213) presentaba afección del fondo de saco de Douglas y de ligamentos útero-sacros. El 3.7% (n=8/213) presentó afección ureteral. Al 5.16 % (n=11/213) se les realizó resección intestinal con anastomosis termino terminal.
El tiempo quirúrgico fue de 177.5 min (DE: 33), mínimo 60 min y máximo 660 min. El sangrado trans-operatoria fue de 126.7 ml (DE: 67) con una mínima de 10 ml y un máximo de 600 ml. En cuanto a la intensidad media del dolor y la disminución del dolor con respecto previo a la cirugía evaluado con la escala visual análoga del dolor en el preoperatorio, la media fue de 9 (DE:0.976) y en el postoperatorio fue de 1.1 (DE:2.4). A su vez, la intensidad de la dismenorrea al momento de la evaluación postoperatoria fue 7.9 puntos menor respecto al previo de la cirugía (IC 95%: 7.9 -8.3; p<0.001).
Con respecto a la recurrencia de la dismenorrea a los 24 meses, el 46.4% (n=99) se encontraron libres de dolor (EVA 0/10), un 42.2 % (n=90) con dismenorrea leve (EVA 1-3/10) y el restante 11.2 % (n=24). con una intensidad moderada (EVA 4-7/10)
DISCUSION:
Las causas por el que las pacientes con endometriosis acuden en busca de atención médica son dolor e infertilidad. El dolor ocasionado por la dispareunia y/o dismenorrea pueden llegar a ser de tal intensidad que puede interferir en las actividades diarias de la mujer afectando psicológica y socialmente, así mismo también ocasiona gastos importantes ya que requiere manejos prolongados con distintos tratamientos farmacológicos y quirúrgicos. Las pacientes con endometriosis y dolor reciben su diagnóstico definitivo entre 8 y 12 años en promedio desde el inicio del os síntomas. Con esto la enfermedad ya ha evolucionado hasta llegar a estadios avanzados y a las cuales previamente ya se le han realizado de 2 a 3 procedimientos previos al momento de acudir con un cirujano experto para un manejo definitivo.20
Por todo lo anterior, es que la investigación en el tratamiento de endometriosis debe estar enfocada en encontrar aquella técnica quirúrgica que tenga menos porcentaje de recidiva, que tenga la mayor disminución de intensidad del dolor y la que en un futuro evite nuevos procedimientos quirúrgicos innecesarios y así mismo menor morbilidad.
En el caso de la endometriosis compleja, los cirujanos suelen estar capacitados para extirpar las lesiones visibles de endometriosis.
A menudo, la inflamación asociada con la endometriosis conduce a un tumor conglomerado grave y el procedimiento habitual es la disección de los órganos; sin embargo, la escisión de fibrosis y del peritoneo inflamado no es un procedimiento estándar en este tipo de cirugía Los cirujanos no pueden quitar el peritoneo fibrótico inflamado porque se centran en la eliminación de la endometriosis infiltrativa profunda (EIP). También, muchos estudios informan sobre los mecanismos de la endometriosis peritoneal, pero se sabe menos sobre el tratamiento quirúrgico y los resultados subsecuentes.
El peritoneo se convirtió en un factor característico de la endometriosis después del establecimiento de la cirugía laparoscópica, debido a un posible diagnóstico visual y a un tratamiento quirúrgico. El peritoneo pélvico es el sitio más común para implantes endometriales con distribución de lesiones en el compartimiento anterior (plica vesico-uterina) y compartimiento posterior, (saco de Douglas), foseta ovárica y ligamentos útero-sacros. La mayoría de las lesiones (80%) se localizan en el compartimento posterior (foseta ovárica, Fondo de saco de Douglas y ligamentos útero-sacros).
Actualmente no existe en la literatura una explicación clara sobre que procedimiento quirúrgico es el mejor para el manejo de la endometriosis sobre la tasa de recurrencia de la enfermedad y del dolor y en la mejoría de la fertilidad.
La mayoría de los cirujanos se centran en la escisión de EIP; sin embargo, en una infiltración tan compleja, el peritoneo tiene una importancia secundaria, por lo que el tratamiento de las lesiones peritoneales suele ser la coagulación o escisión de las lesiones endometriósicas peritoneales, observados visualmente como lesiones rojas, blancas, marrones o negras. Sin embargo, hasta el momento no se ha definido un estándar de oro para el manejo.
El tratamiento laparoscópico puede ser con resección de las lesiones, ablación o realizando una peritonectomía laparoscópica, la que consiste en remover todo el peritoneo afectado y el circundante a las lesiones endometriósicas para remover la totalidad de la las lesiones.24 Esta técnica es adoptada de procedimientos oncológicos en donde se busca la citorreducción y según donde se encuentren los focos de endometriosis se realizará la resección de peritoneo lo cual puede ser en el compartimiento anterior y/o posterior de la pelvis.24
La recurrencia de dolor reportada en la literatura va desde 45-50% a los 2 a 5 años del evento quirúrgico. Incluso algunos autores refieren un rango de referencia de 0-89.6%.22
Los resultados en cuanto a recurrencia de dolor, porcentaje de pacientes libres de dolor y estadios de severidad en estudios de pacientes manejadas con peritonectomía laparoscópica son los siguientes.
Un estudio publicado en el 2020 por Abesadze E25 reportó que la escisión peritoneal total como parte del procedimiento quirúrgico ofrece una posible reducción de la tasa de recurrencia y de mejora en la tasa de fertilidad. La mejora significativa del alivio del dolor en el postoperatorio debido a la peritonectomía del compartimento posterior también avala la eficacia de esta técnica quirúrgica, ya que se considera que un proceso neurogénico en el peritoneo es la principal causa de dolor en estos pacientes. Una mediana de seguimiento de 2 años mostró que el 67 % de los pacientes estaban absolutamente libres de síntomas, con una calidad de vida extremadamente mejorada. En el 33% restante de las pacientes, los síntomas asociados a la endometriosis permanecieron después de la operación, aunque la escala del dolor se redujo significativamente.
Debemos considerar que la mayoría de estas pacientes de este estudio (n = 11) tenían una forma severa de adenomiosis, y la extirpación del útero no era una opción debido a la alteración de la fertilidad y a su edad reproductiva. Esto significa que la enfermedad en estas pacientes no fue removida completamente y por la tanto el tratamiento fue incompleto.
Esto también significa que las pacientes no requieren de un solo procedimiento sino de varios procedimientos simultáneos que incluye la peritonectomía, cistectomía ovárica en caso de endometriosis ovárica, resección intestinal en casos de nódulos rectales que ocasionan hematoquecia y disquecia e incluso histerectomía, la cual se reserva en la mayoría de los casos para pacientes que ya no tienen deseos de fertilidad.
Por tanto, los resultados en los estudios realizados hasta este momento no difieren con nuestro estudio de investigación, demostrando que la peritonectomía laparoscópica causa un alivio total del dolor en un porcentaje de pacientes, en el resto hay una disminución en la intensidad del dolor generando una mejor calidad de vida.
Cada vez más datos demuestran que el peritoneo es un órgano importante que juega un papel muy importante en la patogenia, el desarrollo y el dolor en la endometriosis, por lo que la peritonectomía debe reconocerse como un procedimiento convencional para un resultado postoperatorio exitoso.
Con los resultados obtenidos se concluye que: Un 46.4% de las pacientes que fueron operadas se encontraron libres de dismenorrea y por tanto sin dolor. La recurrencia de la dismenorrea posterior a la peritonectomía laparoscópica se estimó en un 53.4% en distintos grados cuantificados al aplicar la escala análoga del dolor lo cual no difiere por lo reportado en la literatura. Del 53.4 % de pacientes con recurrencia el 42.2 % (n=90) fue dismenorrea leve (EVA 1-3/10) y el restante 11.2 % (n=24) de intensidad moderada (EVA 4-7/10). Hubo una disminución de la intensidad del dolor media de 7.9 puntos con respecto previo a la cirugía. La peritonectomía laparoscópica cumple con los objetivos del tratamiento quirúrgico como son la disminución de la intensidad del dolor.
Referencias