Rev Med UAS
Vol. 14: No. 1. Enero-Marzo 2024
ISSN 2007-8013
David Ricardo Ibarra-Castañeda1*, Carlos Alberto Kawano-Soto2, Paulo Cesar Gómez-Castaños3
*Autor de correspondencia:Dr. David Ricardo Ibarra Castañeda.
Dirección: Álvaro Obregón #1422, col. Tierra blanca, C. P. 80030, Culiacán, Sinaloa.
Correo electrónico: david.ibarra@uas.edu.mx
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v14.n1.008
Texto Completo PDFRecibido 16 de febrero 2023, aceptado 12 de julio 2023
RESUMEN
La relevancia del estreñimiento crónico para la salud pública es objeto de amplio estudio debido a su creciente incidencia, al impacto económico negativo que produce y a las múltiples complicaciones que conduce, concluyendo en un deterioro de la calidad de vida de los pacientes que lo padecen. Además, aún faltan estrategias para el abordaje de estudio y de tratamiento concisas. Con el reciente desarrollo de diferentes técnicas diagnósticas ha sido posible dilucidar varios de los mecanismos fisiopatológicos por los que se desarrolla esta patología, lo que ha ayudado en gran medida a la creación de estrategias de identificación más temprana de este padecimiento y su clasificación, para administrar tratamientos dirigidos a los blancos terapéuticos identificados. En esta revisión se ofrece una actualización en dichas estrategias de abordaje diagnóstico y terapéutico.
Palabras clave: Estreñimiento, estreñimiento crónico, estreñimiento secundario, laxantes.
ABSTRACT
The public health relevance of chronic constipation is the object of extensive study due to its increasing incidence, the negative economic impact it produces and the multiple complications it leads to, concluding in a deterioration in the quality of life of patients who suffer from it. Furthermore, strategies for the concise study and treatment approach are still lacking. With the recent development of different diagnostic techniques it has been possible to elucidate several of the pathophysiological mechanisms by which this pathology develops, which has greatly helped to create strategies for earlier identification of this condition and its classification, to manage treatments aimed at the identified therapeutic targets. This review offers an update on these diagnostic and therapeutic approach strategies.
Keywords: Constipation, chronic constipation, secondary Constipation, laxatives.
Introducción
El estreñimiento crónico se define como la disminución de la frecuencia en las evacuaciones, aumento en la consistencia de las heces o la dificultad para evacuarlas, con una duración de por al menos 3 meses.1 Más que una enfermedad se puede considerar un síntoma, según los criterios de roma IV se define como la presencia de dos de las siguientes características: deposiciones grumosas o duras, realización de esfuerzo para el acto de la defecación, uso de digitación, sensación de evacuaciones incompletas o de obstrucción o bloqueo anorrectal y disminución en la frecuencia de las deposiciones a menos de 3 veces por semana.1-3
Esta es una de las afecciones gastrointestinales más comúnmente reportadas y uno de los motivos más frecuentes de búsqueda de atención médica, la prevalencia es variable según la población estudiada reportándose en promedio alrededor del 20% de la población total,4 siendo una condición que genera deterioro de la calidad de vida de quienes sufren este padecimiento en forma similar a otras condiciones médicas como la diabetes5,6 y consiguientemente disminuye la productividad laboral de los pacientes.7
Así mismo el estreñimiento genera una carga importante para los sistemas de salud y un alto costo debido a la atención de este padecimiento,7 únicamente en Estados Unidos se estima que se gasta alrededor de 821 millones de dólares de forma anual tan solo en la adquisición de medicamentos laxantes.8
Los criterios diagnósticos de este padecimiento han ido cambiando a lo largo del tiempo y su historia natural no se conoce, se han seguido sujetos en estudios hasta por 5 años determinando que es una entidad crónica, debido a esto el mal entendimiento y la caracterización errónea del estreñimiento es un problema común que dificulta el diagnóstico, por lo que una evaluación sistemática del paciente es clave para un abordaje y manejo satisfactorios.9
Epidemiología
Existe un amplio rango reportado en cuanto a la prevalencia de esta entidad yendo desde un 0.7% hasta un 79%, esto se cree que debido a la utilización de una amplia variedad de criterios diferentes en los estudios realizados, entre ellos las diferentes versiones de los criterios de ROMA (ROMA I, ROMA II y ROMA III), obteniéndose una prevalencia media de 16% para la población general y un aumento a 33% en la población mayor de 60 años, en cuanto al género hay mayor predisposición del sexo femenino, la población de raza no blanca se ve más comúnmente afectada y se ha demostrado mayor prevalencia en individuos de estrato socioeconómico bajo,10 en México en un estudio de población abierta 34% de los entrevistados referían tener estreñimiento, sin embargo solo el 21% de ellos cumplía con criterios de ROMA III para estreñimiento funcional (EF).11
Se han identificado múltiples factores de riesgo para el desarrollo de estreñimiento, dentro de la población mayor de 60 años muestran mayor predisposición quienes se encuentran institucionalizados, ciertos hábitos del estilo de vida tales como una baja actividad física y una dieta con pobre ingesta de fibra claramente predisponen a dicha patología y empeoran los síntomas de la misma,10,12 se ha visto también una susceptibilidad familiar con aumento en la prevalencia de estreñimiento en madres, hermanas e hijas de pacientes con diagnóstico de estreñimiento.13 El estreñimiento crónico (EC) se ve además asociado a la presencia de otros trastornos gastrointestinales como Enfermedad por reflujo gastroesofágico (ERGE) y dispepsia funcional,14 e incluso la presencia de trastornos psiquiátricos, dentro de los que destacan la depresión y ansiedad, aumentan considerablemente el riesgo de padecer EC.15
Etiología y subtipos
La presencia de estreñimiento puede ser de curso agudo o crónico, el subtipo agudo (EA) es el que se presenta de forma transitoria y ocasional, el cual es usualmente debido a cambios en el estilo de vida ya sea por un cambio en la realización de actividad física o cambios en la dieta, también es común que se presente tras la realización de viajes. Este subtipo de estreñimiento por lo común se resuelve de forma espontánea o puede llegar a requerir la suplementación con fibra, cambios en la dieta o uso de laxantes por un corto periodo de tiempo. Hay otras causas comunes del subtipo de EA que pueden resultar más graves como lo es el estreñimiento inducido por uso de opioides, el encontrarse hospitalizado y postrado en cama debido a cirugías comúnmente por problemas ortopédicos, inmovilización prolongada por lesiones o por Enfermedad vascular cerebral (EVC) o la impactación fecal.9
El EC puede dividirse en primario y secundario, considerándose secundario cuando se identifique una causa subyacente que condicione el desarrollo del estreñimiento, dentro de las principales causas se encuentran el uso de medicamentos (particularmente opioides), lesiones o alteraciones estructurales o la presencia de enfermedades metabólicas (diabetes mellitus o hipotiroidismo) o neurológicas (como enfermedad de Parkinson), el estreñimiento secundario ya sea agudo o crónico mejora una vez resuelta la causa identificada.15
Una vez excluidas las causas de estreñimiento secundario se puede decir que el EC es primario el cual también es conocido como estreñimiento funcional. Este es un trastorno basado en síntomas que son el resultado de una alteración en la función intestinal para movilizar las heces, falta de coordinación del sistema neuromuscular del ano y recto además de disfunción del eje cerebro-intestino en ambos sentidos.16
El EF desde el punto de vista fisiopatológico puede dividirse en 3 subtipos: 1) estreñimiento con tránsito lento (ETL), 2) Estreñimiento de tránsito normal (ETN) y 3) defecación disinérgica (DD).15-17
Fisiopatología
El subtipo ETL se caracteriza por un retraso en el tránsito de las heces debido a una miopatía o una neuropatía, quejándose los pacientes de evacuaciones poco frecuentes y disminución de la sensación o deseo de evacuar llegando a estar ausente, en los pacientes de este grupo se ha observado una disminución de la actividad del músculo liso colónico, de los reflejos colo-colónicos y de la actividad de células marcapasos colónicas, dentro de los principales mecanismos que se han descrito se encuentran neuropatías mientéricas, ausencia de producción de células de Cajal o de neurotransmisores inhibitorios, disminución de contracciones de alta amplitud e incoordinación motora.15,18 Se observa sobre todo deterioro o ausencia de la actividad motor durante el sueño con ondas de contracción de alta amplitud alteradas o ausentes, sin embargo con una función diurna bien conservada.19,20 Por si fuera poco se ha demostrado incluso incremento en ondas de propulsión retrógrada y actividad motora de los músculos de recto y sigmoides durante la noche de forma periódica lo que además puede funcionar como un freno para el transito normal de las heces provenientes del resto del colon.18
El grupo de DD es caracterizado por una falta de coordinación de los músculos abdominales y los de piso pélvico, lo que condiciona dificultad para la evacuación de materia fecal, esto se cree es causado por alteraciones estructurales, motoras o sensitivas y es común encontrar antecedente de abuso físico o sexual, por lo anterior es que también se le llama a este grupo disinergia de piso pélvico o estreñimiento por obstrucción de tracto de salida.10,17 Dos tercios de los pacientes que padecen este tipo de EC lo adquieren durante la adultez y hasta un tercio de ellos durante la infancia, en quienes se cree es por aprendizaje deficiente del acto de la defecación. Esta incapacidad para lograr una adecuada sincronía en el acto de la defecación puede ser debida a una falta de coordinación de los músculos abdominales, del recto y del ano o de los músculos del piso pélvico, o debido también a una incapacidad para lograr una adecuada relajación anal o incluso una contracción del esfínter anal o puborectal de forma paradójica.9,21
La DD puede ser asociada con debilidad del piso pélvico, rectocele, descenso perineal excesivo o síndrome de úlcera rectal solitaria, además se ve asociada comúnmente a retardo en el vaciamiento gástrico hasta en un 32% y a una disminución de la sensibilidad rectal en dos tercios de los pacientes de este grupo, lo cual puede ser condicionado por largos periodos de retención de las heces en el recto o una alteración en el eje cerebro-intestino. Se han descrito por patrones manométricos con manometría de alta resolución 8 fenotipos de este subtipo de estreñimiento, siendo los siguientes 4 los más frecuentemente descritos: 1) adecuada fuerza de empuje rectal con contracción anal paradójica, 2) inadecuada fuerza de empuje rectal, 3) adecuada fuerza de empuje rectal con una inadecuada o ausente relajación del esfínter anal y 4) inadecuada fuerza de empuje rectal con inadecuada o ausente relajación del esfínter anal.10
Los pacientes del grupo de ETN comúnmente presentan dolor abdominal asociado a los movimientos defecatorios, debido a que el síntoma pivote por lo común es el dolor abdominal se puede catalogar en ocasiones como síndrome intestino irritable con predominio estreñimiento (SII-E), sin embargo, no son excluyentes y puede ser que representen diferente espectro de la misma enfermedad. Se ha asociado a este grupo a una disminución de la sensibilidad rectal o alteración de la percepción de la frecuencia y consistencia de las heces.2,15
Manifestaciones clínicas
Las deposiciones poco frecuentes no son de lo único que se quejan los pacientes con estreñimiento, la mayoría de ellos refieren además dificultades para la defecación. Estos pacientes refieren también distensión y malestar abdominal el cual se ve comúnmente aliviado o disminuido posterior a una defecación satisfactoria.26 Cuando se les interroga a los pacientes la mayoría de ellos refieren evacuaciones duras, esfuerzo excesivo para la evacuación, evacuación incompleta y sensación de obstrucción del canal anal.11
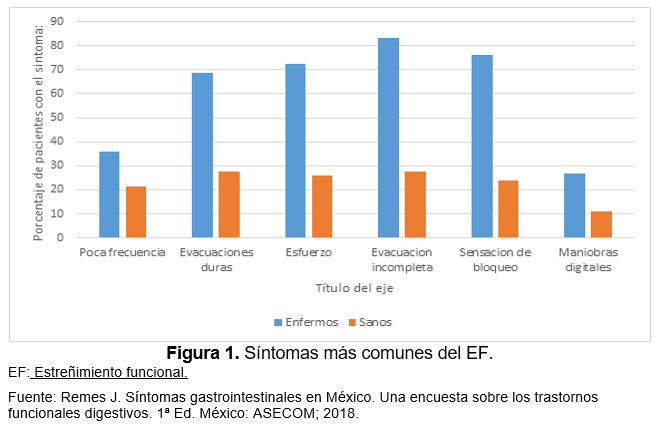
En un estudio realizado en México en búsqueda de los síntomas más comunes de los trastornos digestivos funcionales se encontró que el síntoma predominante fue la sensación de evacuación incompleta con un 83.2%de los pacientes con EF, seguido de la sensación de bloqueo u obstrucción en canal anal con 76.2% y posteriormente el esfuerzo para la realización de la evacuación con 72.5%, el resto de los síntomas y su frecuencia se muestran en la figura 1.15

Evaluación clínica y abordaje diagnóstico.
Tan solo el 50% de quienes acuden a atención por este motivo cuentan con criterios suficientes para establecer el diagnostico de EF,23 esto nos indica el problema que hay en el entendimiento de este trastorno no solo por los pacientes sino por el personal médico, ya que muchos de los pacientes ya habían acudido a recibir atención médica previamente obteniendo diagnósticos y tratamiento erróneo, por esto es importante realizar una evaluación sistemática adecuada de los pacientes y así establecer un diagnóstico correcto.23,24
El primer paso es obtener una historia detallada del padecimiento, con suma importancia en cuanto al inicio de los síntomas, duración y frecuencia de los mismos, uso de esfuerzo excesivo, tiempo de duración en el baño, si requiere utilización de maniobras posturales o digitales para logra una evacuación (incluyendo la remoción digital de las heces), la presencia de heces duras y que tan frecuentes son así como la evaluación de la consistencia de las mismas, para esto se puede utilizar la escala de formas de las heces de Bristol, o también llamada escala visual de Bristol (figura 2), la cual puede ayudar también a inferir en cierta medida el tránsito intestinal ya que los primeros dos tipos de evacuación en la escala se relacionan más con tránsito intestinal lento mientras que los últimos dos se ven más relacionados a tránsito intestinal rápido,24 además de esto es importante investigar la sensación de evacuación completa o incompleta según sea el caso y que tan frecuente es así, se debe interrogar también sobre el uso de laxantes, uso de supositorios o enemas y de irrigaciones colónicas, que tan frecuente se usan de ser el caso y que tan útiles son para mitigar los síntomas.9,25

Es muy importante siempre en el abordaje diagnóstico de estos pacientes realizar una buena exploración física siempre llevando a cabo una prueba muy importante que se realiza en el consultorio, la cual es la revisión ano-rectal mediante la inspección y el tacto rectal.9 Esta es una prueba indispensable y debe realizarse de forma rutinaria a todo paciente en quien se sospeche estreñimiento de cualquier tipo. Esta prueba debe llevarse a cabo de forma meticulosa y sistemática empezando con una adecuada inspección de la zona anal para detectar cicatrices, lesiones dérmicas o presencia de hemorroides externas y exponer los pliegues anales en todos sus bordes para descartar presencia de fisuras, posteriormente el paciente debe contraer el esfínter anal para valorar su capacidad de contraer el ano o verificar si permanece abierto parcial o totalmente, luego se le pide que puje para observar el descenso perineal el cual debe ser de 1 a 3cm, se descarta así también que no haya protrusión de algún plexo hemorroidal o del recto.15,26
El tacto rectal permite al médico valorar la presión en reposo, la contracción voluntaria y el pujo defecatorio en el paciente explorado, cuando el explorador tiene la experiencia suficiente logra un 86, 88 y 82% de detección de anormalidades en forma correcta respectivamente para los tres aspectos mencionados, con una sensibilidad de 75% y especificidad de 87% comparado con manometría ano-rectal y logrando un valor predictivo positivo de hasta 97% para DD. 1,15,26 Desafortunadamente es una prueba que la mayoría de los médicos y personal de salud no utiliza.26 Otra prueba que puede resultar útil es la realización de diario de evacuaciones de 7 días, en dicho diario se deben anotar el número de evacuaciones por día, la consistencia de las evacuaciones valorada por escala de Bristol, nivel de esfuerzo realizado, si hubo necesidad de utilizar maniobras digitales, presencia de dolor abdominal o distensión y si estos mejoraron posterior a la evacuación y si hay sensación de evacuación completa o no, este diario ha demostrado ser útil y brinda información importante sobre el tiempo de tránsito intestinal y orientación terapéutica.27
El diagnóstico de EF se debe establecer utilizando los criterios clínicos de ROMA IV, los cuales se muestran en la Cuadro 1, no existe un panel de estudios mínimos a realizar para establecer el diagnóstico de EF.1 Los estudios paraclínicos se pueden solicitar cuando se consideren necesarios, como en el caso de que se sospeche de un estreñimiento secundario.9,15

Se debe evaluar la presencia de datos de alarma como lo es el inicio del estreñimiento posterior a los 50 años de edad o si el paciente presenta antecedentes familiares de cáncer colorectal, de ser así se debe considerar la realización de Colonoscopia.1,9 En ausencia de datos de alarma o que sugieran probable etiología secundaria del estreñimiento se puede utilizar una prueba de tratamiento con laxantes aunados a cambios en el estilo de vida, si los síntomas persisten se deben realizar estudios fisiológicos como la prueba de expulsión de balón, defecografía o medición del tránsito intestinal.1
La prueba de expulsión de balón es una prueba sencilla, fácilmente reproducible y que se puede realizar en consultorio, consiste en la colocación de un balón de alrededor de 4cm de largo con 50ml de agua tibia en el recto, se le da privacidad al paciente y se le pide que realice la expulsión del balón, se puede utilizar una sonda Foley para esta prueba, un sujeto sano usualmente requiere de menos de 1 minuto para la expulsión del balón, un tiempo de expulsión de más de 2 minutos se considera anormal, esta prueba pese a ser muy sencilla tiene una especificidad de 80-90% para detección de Estreñimiento por DD, aunque tiene una muy baja sensibilidad (50%), aunque hay estudios donde reportan especificidad del 87% y sensibilidad de hasta del 89% con un valor predictivo negativo de 97%.28 De presentar dudas en cuanto al diagnóstico se puede determinar la realización de manometría rectal, ya que esta hasta el momento es el mejor estudio para diagnóstico de DD, y actualmente se cuenta con manometría de alta resolución la cual cuenta con mayor número de sensores para una mejor caracterización del tono de las diferentes regiones del ano y recto evitando además el proceso de extracción paulatina para identificar las zonas con aumento de presión, esta prueba sin embargo tiene el inconveniente de no encontrarse fácilmente disponible, además de requerir personal capacitado para la realización e interpretación de la prueba.29
La defecografía es un estudio diagnóstico el cual utiliza videofluoroscopia del ano y del recto, esta técnica permite evaluar alteraciones anatómicas y de la dinámica de los músculos del suelo pélvico,9 Para su técnica se administran 150 cc de pasta con bario, posteriormente se le pide al paciente que en una posición de sentado sobre un cómodo especial expulse el material insertado, la retención de más de la mitad del material insertado es uno de los criterios utilizados para DD, esta prueba también tiene una modalidad para su realización con apoyo de resonancia magnética en ocasiones llamada defeco resonancia o simplemente defecografía por resonancia magnética, esta ofrece ventaja sobre la técnica convencional ya que permite además evaluar las estructuras vecinas y detectar con mayor certeza alteraciones del piso pélvico, sin embargo este estudio es muy poco accesible y aun no se encuentra estandarizado para su uso.9,29
Para la medición del tránsito intestinal existen diversas técnicas y proveen información útil sobre la función motora intestinal, esto nos permite valorar sobre todo a pacientes con ETL. Uno de los más utilizados por su accesibilidad es la utilización de marcadores radioopacos, existen diferentes técnicas, una de ellas la técnica de Hinton,29 en la cual se ingiere una cápsula con 24 marcadores y se toma una Radiografía a las 120 horas, de encontrarse igual o más de 5 marcadores la prueba es positiva para tránsito intestinal lento, otra técnica es la de Metcalf en la cual se ingiere una cápsula diaria por 3 días con realización de radiografía a los 4 y 7 días, si la suma de los marcadores de ambas en igual o mayor a 68 se considera también una prueba positiva para ETL.30
Otro estudio utilizado para la medición de tránsito intestinal es la toma de cápsula inalámbrica, esta requiere que el paciente ingiera una única cápsula la cual contiene tres sensores, uno de PH, otro de temperatura y uno último de presión.30 Si el tiempo de tránsito colónico es mayor a 59 horas es diagnóstico para ETL, el tiempo de tránsito completo debe ser menor a 73 horas.1,9 Estos sensores permiten evaluar el tránsito de la cápsula por cada segmento del tracto gastrointestinal, ofrece la ventaja de dar evaluación y tiempo estimado de tránsito de cada región sin exponer al paciente a radiación, tiene la desventaja de ser costoso y poco accesible por la tecnología que utiliza.30
Tratamiento
Como ya se mencionó anteriormente este dependerá de si se encuentra una causa subyacente al estreñimiento o que pudiera estarlo condicionando, si es así el resolver el problema de base será el tratamiento adecuado. Parte del abordaje terapéutico consiste en retirar medicamentos e ingesta de sustancias que puedan estar ocasionando el estreñimiento.10 Aunado a esto se deben ofrecer medidas generales con cambios en el estilo de vida que incluyen hábitos higiénico-dietéticos, dieta y ejercicio, se ha demostrado que el ejercicio regular (caminata diaria de 30 minutos durante 12 semanas) mejora y disminuye los criterios de ROMA para EF. Es importante la adopción de hábitos que favorezcan una adecuada evacuación como lo es el establecer horarios determinados de preferencia a la hora en que hay mayor actividad motora intestinal como lo son al despertar y posterior a los alimentos, realizar el acto de defecación en una posición que favorezca la apertura del ángulo ano-rectal (cuclillas) y tomar el tiempo necesario para realizar la evacuación.31
La inclusión de fibra en la dieta es importante, ya que la presencia de este aumenta la formación de bolo intestinal, el cual favorece un adecuado peristaltismo y ayuda a la retención de líquido, favoreciendo de esta forma su correcta expulsión,31 hay pocos estudios que hayan evaluado de forma correcta la utilización de fibra en la dieta, sin embargo hay estudios realizados sobre la utilización de suplementos de fibra mostrando claramente mejoría frente a placebo en cuanto a aumento en la frecuencia de evacuaciones y disminución de los síntomas de estreñimiento.32
Cuando se descartó o solucionó el problema que se pensaba podía estar condicionando estreñimiento, se intentaron medidas generales y continua la sintomatología de estreñimiento se debe pensar en utilizar terapia farmacológica, existen muchos fármacos con diferentes mecanismos de acción e incluso tratamientos quirúrgicos para el tratamiento del estreñimiento, muchos de ellos han demostrado eficacia en cuanto a mejoría de los síntomas frente a placebo.15
Los laxantes son unos de los fármacos para estreñimiento más ampliamente usados por su amplia distribución y bajo costo, se categorizan según su mecanismo de acción en ablandadores de heces, laxantes osmóticos y estimulantes,9 dentro de los laxantes osmóticos se encuentran el polietilenglicol y la lactulosa, ambos han demostrado mejorar los síntomas de EC, con aumento en número de evacuaciones por semana frente a placebo, una revisión Cochrane determinó que polietilenglicol era superior que lactulosa para aumentar el número de evacuaciones por semana y disminuir su consistencia con un número necesario a tratar (NNT) de 3, dentro de los principales efectos adversos se encuentran el dolor abdominal, distensión, flatulencias y cólicos, otro laxante osmótico son las sales de magnesio, es eficaz a corto plazo para pacientes inmóviles, sin embargo su uso a largo plazo es controversial y tiene efectos adversos potencialmente graves como nefrotoxicidad y arritmias.33
En el caso de los ablandadores de heces como emolientes o lubricantes no se ha demostrado verdaderamente su utilidad, sólo algunos estudios con series de casos con evidencia limitada o resultados conflictivos, dentro de este grupo se encuentran fármacos como la parafina, glicerina, aceites minerales y el docusato de sodio.15
Dentro del grupo de laxantes estimulantes se encuentran el picosulfato y bisacodilo, estos actúan activando la secreción de agua y electrolitos en el intestino y aumentando su peristalsis, ambos han demostrado su eficacia frente a placebo en diferentes estudios, aumentando el número de evacuaciones, disminuyendo la consistencia de las heces y con mejoría en la calidad de vida de los pacientes con un NNT de 3.34,35
Otro grupo de fármacos utilizado son los procinéticos, los cuales actúan mediante la estimulación de los receptores 5HT4 como el tegaserod, este ha demostrado su utilidad en diversos estudios tanto para el EC como para SII-E, en 2007 la Food and drug administration (FDA), prohibió su venta debido a un estudio que lo asocia a mayores eventos cardiovasculares, al no demostrarse tal asociación su venta se permitió nuevamente para pacientes sin riesgo cardiovascular.36 Otro fármaco representante de este grupo es la prucaloprida, la cual también ha demostrado en muchos estudios ser eficaz frente a placebo para los rubros mencionados para tegaserod, además de mejoría en la calidad de vida, disminución de uso de laxantes tras su uso por 18 meses y ha demostrado ser seguro con NNT de 5.37
La Lubiprostona es el principal fármaco correspondiente al grupo de secretagogos, actúa estimulando los canales de cloro, lo que produce secreción de agua a la luz intestinal, ha demostrado mejorar la calidad de vida, la consistencia de las heces y disminución de intensidad de los síntomas con un NNT de 4, aunque no se encontraba disponible en México se inició su comercialización desde mayo de 2019.15 La linaclotide y el plecanatide son dos fármacos que estimulan los receptores de guanilato ciclasa tipo C en los enterocitos, lo que estimula la producción de guanosin monofosfato cíclico y de esta forma aumenta la secreción de agua y electrolitos a la luz intestinal, ambos han demostrado mejoría contra placebo en cuanto a aumento de número de evacuaciones, mejoría en calidad de vida, aumento en consistencia de las heces y disminución del esfuerzo para evacuación con NNT 6, aunque de momento plecanatide no se encuentra disponible en México.9 Los fármacos los forma llamados PAMORA (por sus siglas en inglés) los cuales son Antagonistas de los receptores opioides Mu con acción periférica, como su nombre lo indica actúan inhibiendo los efectos de los fármacos opiáceos pero solo de manera periférica por lo cual conservan su acción y sus efectos analgésicos a nivel central, estos son derivados de la naloxona como el naloxegol y de la naltrexona como la metilnaltrexona, estos son útiles únicamente para tratar el estreñimiento inducido por opioides y no deben ser utilizados para tratar el EF.38,39 Existen otros fármacos como la colchicina o el elobixibat (inhibidor del transportador ileal de ácidos biliares los cuales a pesar de tener un fundamento teórico no cuentan con evidencia que respalde sus uso, los enemas y supositorios a pesar de ser ampliamente utilizados tampoco cuentan con la evidencia suficiente para ser recomendados. El uso de la medicina alternativa como acupuntura y pseudoacupuntura o de herbolaria es controvertido ya que a pesar de haber demostrado en diversos estudios ser útil para el SII, no ha sido así con el EC y los resultados arrojados por diversos estudios son controversiales y muestran muchos sesgos.15
Otra opción que cabe destacar son los tratamientos no farmacológicos como lo biorretroalimentación, donde el paciente aprende mediante técnicas visuales y auditivas a realizar una correcta coordinación de los músculos abdominales y del piso pélvico, lo cual es el principal mecanismo fisiopatológico de la DD, por lo que es especialmente útil en este subgrupo de pacientes.40
Por último se tiene como opción en casos muy selectos la realización de cirugía, la técnica que más se utiliza es la colectomía, este abordaje terapéutico se debe reservar para el final únicamente cuando todas las medidas farmacológicas y no farmacológicas disponibles hayan fracasado y si los síntomas son muy intensos, constantes y afectan en gran medida la calidad de vida del paciente, además debe de demostrarse que hay una anergia del colon y que esta no se extienda a otras áreas del tracto gastrointestinal, ya que si hay retraso del vaciamiento gástrico o se presenta una dismotilidad generalizada el procedimiento muy probablemente fracasará, cuando se realiza bajo estos criterios la tasa de éxito de esta técnica terapéutica asciende hasta 80%.40
Conclusiones
En este artículo de revisión ha examinado las causas, diagnóstico y opciones terapéuticas actuales, proporcionando una visión integral sobre el estreñimiento crónico, destacando el impacto que genera en la calidad de vida de los pacientes y la complejidad de esta patología que puede ser influenciada por factores fisiológicos, dietéticos, estilo de vida, salud mental, entre otros. A medida que la investigación continúa avanzando en la comprensión de este trastorno gastrointestinal, es crucial enfocarse en intervenciones personalizadas y enfoques holísticos que aborden tanto los aspectos físicos como psicológicos de los pacientes. La colaboración entre profesionales de la salud, incluidos gastroenterólogos, nutriólogos y psicólogos, así como la educación continua tanto para los pacientes como para los proveedores de salud será fundamental para mejorar el manejo y la atención integral de los pacientes con estreñimiento crónico y en la mejora de la calidad de vida de los afectados.
Referencias