Rev Med UAS
Vol. 13: No. 4. Octubre-Diciembre 2023
ISSN 2007-8013
Francisco Javier Castro-Apodaca1*, José Ángel Uriarte-Valenzuela1, Joel Murillo-Llanes2, Dalia Magaña-Ordorica2, Gloria María Peña-García2, Eli Téran-Cabanillas2, Paúl Alberto Sandoval-Quiñonez3, César Enrique Favela-Heredia4, Modesto Rivas-Loaiza4, Fred Morgan-Ortiz5, Jonh Michael Heusinkveld6
*Autor de correspondencia: Francisco Javier Castro-Apodaca
Miguel Tamayo Espinoza de los Monteros s/n, Desarrollo Urbano Tres Ríos, 80020 Culiacán Rosales, Sin.
Correo electrónico: francisco.castroapodaca@uas.edu.mx https://orcid.org/0000-0002-1857-1595
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v13.n4.006
Texto Completo PDFRecibido 27 de marzo 2023, aceptado 19 de septiembre 2023
RESUMEN
El hígado graso agudo del embarazo (HGAE), es una patología caracterizada por infiltración hepática de ácidos grados, de presentación súbita durante la gestación, es considerada una emergencia obstétrica potencialmente mortal. Se presenta el caso de una primigesta de 13 años, que acudió a valoración con trabajo de parto, el rastreo ultrasonográfico reportó producto único vivo con riesgo de pérdida del bienestar fetal, se decide interrupción del embarazo mediante cesárea, durante el transoperatorio, se recaban laboratorios y se integra el diagnóstico de HGAE por criterios de Swansea, por lo que se ingresó a la unidad de cuidados intensivos obstétricos. Conclusiones: El HGAE, es poco frecuente, se asemeja a otras hepatopatías asociadas al embarazo, como son preeclampsia con criterios de severidad, síndrome de HELLP, colestasis intrahepática y hepatitis de origen viral, autoinmune y tóxica. El diagnóstico se realiza por los criterios de Swansea.
Palabras clave: hígado graso agudo del embarazo, emergencia obstétrica, criterios de Swansea, hepatopatías obstétricas.
ABSTRACT
Acute fatty liver of pregnancy (AHFG) is a pathology characterized by hepatic infiltration of fatty acids, presenting suddenly during pregnancy, and is considered a potentially fatal obstetric emergency. The case of a 13-year-old primigravida is presented, who came for evaluation with labor, the ultrasound scan reported a single live product with risk of loss of fetal well-being, it was decided to terminate the pregnancy by cesarean section, during the intraoperative period, laboratories were collected and the diagnosis of HGAE was integrated according to Swansea criteria, so the patient was admitted to the obstetric intensive care unit. Conclusions: HGAE is rare and resembles other liver diseases associated with pregnancy, such as preeclampsia with severity criteria, HELLP syndrome, intrahepatic cholestasis and hepatitis of viral, autoimmune and toxic origin. The diagnosis is made according to the Swansea criteria.
Keywords: acute fatty liver of pregnancy, obstetric emergency, Swansea criteria, obstetric liver disease
INTRODUCCION
El hígado graso agudo del embarazo (HGAE) es una patología caracterizada por infiltración hepática de ácidos grados, que ocurre de manera aguda, sobre todo en el tercer trimestre de gestación. Se considera una emergencia obstétrica potencialmente mortal, con una incidencia de 1 caso por cada 7,000 a 20,000 embarazos.1 La mortalidad materna ha presentado una disminución notable de un 70% desde la década de los ochentas, en la actualidad se estima que es del 2-4%, asumiendo que la reducción de estas cifras es debido al diagnóstico oportuno y al tratamiento multidisciplinario que recibe este tipo de pacientes.2,3
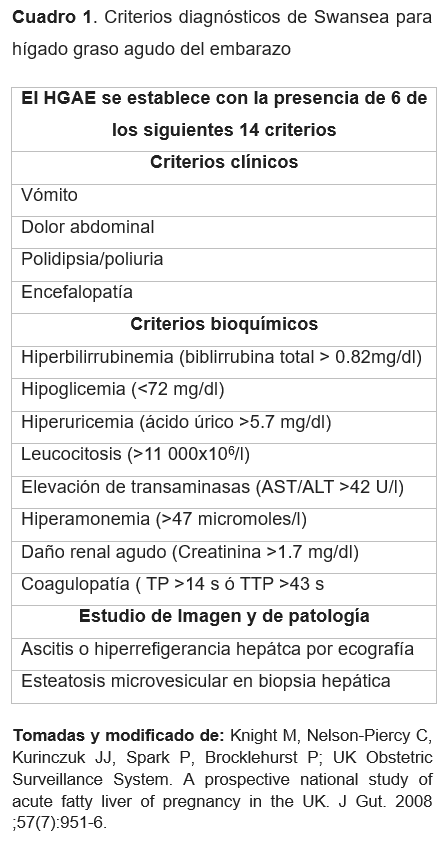
Los principales factores de riesgo para el desarrollo del HGAE son la nulíparidad y el embarazo con la presencia de un feto masculino. Así mismo, se asocia a episodios previos de HGAE, embarazos múltiples, índice de masa corporal inferior a 20kg/m2, preeclampsia y deficiencia de 3-hidroxiacil CoA deshidrogenasa de cadena larga.4 El estándar de oro para el diagnóstico es la biopsia hepática, la cual implica un alto riesgo de morbilidad, por lo cual, no se realiza de manera rutinaria, utilizando para su diagnóstico los criterios de Swansea (Cuadro 1), los cuales incluyen sintomatología característica, hallazgos bioquímicos y de imagen.5,6
Se ha propuesto que la resonancia magnética pudiera ser un método no invasivo auxiliar en el diagnóstico de HGAE, a través de la medición de los depósitos de grasa enterohepática lo que permite hacer un diagnóstico diferencial con otras patologías que presentan afección hepática como la preeclampsia-eclampsia y el síndrome de HELLP, evitando así, que la paciente se someta a una intervención de riesgo como la biopsia hepática.7 El manejo del HGAE es multidisciplinario y generalmente se resuelve después del parto, pero en ocasiones, las pacientes desarrollarán una insuficiencia hepática que va a requerir de un trasplante de hígado.8
El propósito de este reporte es describir el caso de un manejo exitoso en una paciente con HGAE, una enfermedad con alta morbi-mortalidad tanto materna como perinatal.

Presentación del caso
Paciente primigesta de 13 años, con embarazo de 38.3 semanas de gestación; acudió a valoración por algias obstétricas de 5 horas de evolución, con percepción de movimientos fetales, sin pérdidas transvaginales. Se realizó rastreo ultrasonográfico reportando producto único vivo en presentación cefálica, con movimientos fetales y respiratorios presentes, frecuencia cardiaca fetal de 90 a 105 latidos por minuto, peso fetal estimado de 3193gr, índice de líquido amniótico de 9, se decidió su ingreso con diagnóstico de riesgo de pérdida de bienestar fetal.
Antecedentes gineco-obstétricos, menarca 12 años, ciclos de irregulares, inicio de vida sexual activa 12 años, número de parejas sexuales 1, gesta 1, fecha de última menstruación el 4 de abril de 2023, control prenatal 5 consultas, refiere se realizó 5 ultrasonidos reportados normales, consumo de micronutrientes desde primer trimestre de gestación, niega infecciones urinarias y vaginales.
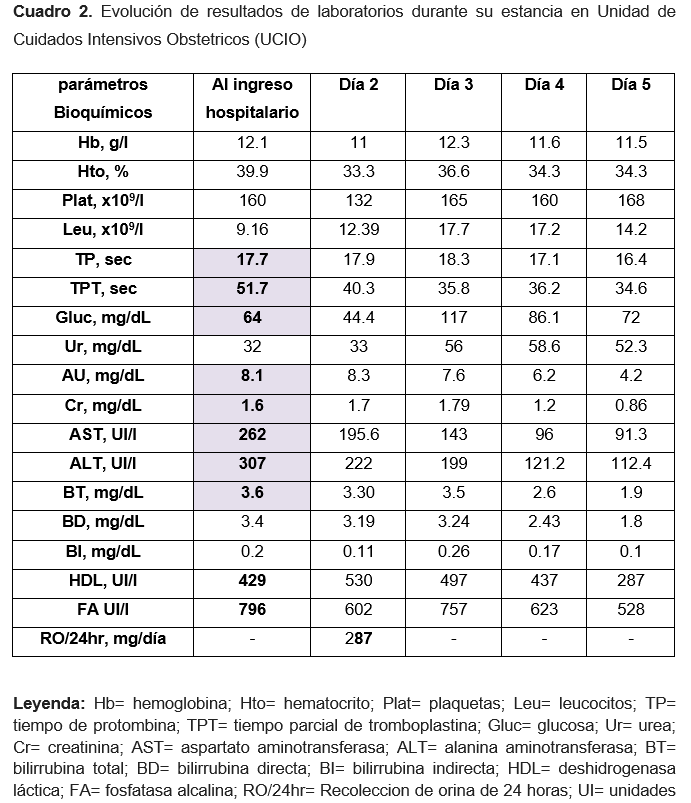
Exploración física en sala de labor paciente consciente, orientada en tiempo, espacio y persona, con buen estado de hidratación, cardiorespiratorio sin compromiso, abdomen globoso a expensas de útero gestante con producto único vivo, longitudinal, cefálico, frecuencia cardíaca fetal con variabilidad llegando a los 90 latidos por minuto y recuperando hasta 105 latidos por minuto, genitales acorde a edad y sexo, tacto vaginal 3cm de dilatación con 80% de borramiento, membranas corioamnióticas íntegras, extremidades íntegras sin alteraciones, buen llenado capilar, sin edema, reflejos osteotendinosos conservados. Se decide interrupción del embarazo mediante cesárea por riesgo de pérdida de bienestar fetal, obteniendo producto único vivo sexo masculino, peso de 3220gr, longitud de 52 cm, con APGAR 8-9, líquido amniótico claro, cavidad uterina normotérmica. Durante el transoperatorio se recabaron laboratorios de ingreso (Cuadro 2), la paciente cumple con 7 de los criterios de Swansea para el diagnóstico de HGAE por lo que se interconsulto a la unidad de terapia intensiva obstétrica (UCIO), con uresis calculada de 1.5 mL/kg/hr, se indicó recolección de orina de 24 horas.
Por la gravedad del cuadro, se ingresó a la UCIO con diagnóstico de puerperio quirúrgico inmediato patológico por preeclampsia con criterios de severidad por parámetros bioquímicos más síndrome de HELLP versus HGAE por cumplir con 7 criterios de Swansea y lesión renal aguda KDIGO II. Se solicitó ultrasonido de hígado y vías biliares el cual reportó hígado en su topografía habitual, de forma y tamaño normal, bordes regulares bien definidos, vías biliares intra y extrahepáticas sin presencia de lesiones, vesícula biliar de forma y tamaño normal, con pared de 2 mm, páncreas y bazo normales.
Requirió 4 días de estancia en la UCIO con manejo a base de tramadol 100 miligramos (mg) vía intravenoso (IV) cada 12 horas, ceftazidima 1 gramo (gr) IV cada 12 horas, fitomenadiona 10mg IV cada 12 horas, dexametasona 8mg IV cada 12 horas, alopurinol 50 mg VI cada 24 horas, se transfunde un plasma fresco congelado. Durante sus primeras horas de estancia en UCIO presentó cifras tensionales de 169/110mmHg, motivo por el cual se inicia con esquema zuspan de impregnación 6gr IV dosis única de sulfato de magnesio y se continúa con 1gr por hora, se inicia con nifedipina 30mg vía oral cada 8 horas y telmisartán 80mg cada 24horas.
Se decidió su egreso de la UCIO por franca mejoría del cuadro clínico, con diagnósticos de puerperio quirúrgico patológico más HGAE, lesión renal aguda remitida, hemodinámicamente estable en manejo farmacológico con esteroides, tramadol y ceftazidima. Con cifras tensionales dentro de los parámetros normales sin necesidad de fármacos antihipertensivos, uresis de 5ml/kg/hr por lo que se disminuye cantidad en solución base. Presento notable descenso de enzimas hepáticas, bilirrubinas y creatinina, mejoría significativa en tiempos de coagulación, aumento en conteo plaquetario, sin presentar hipoglucemia (Cuadro 2) durante últimas 48 horas. El quinto día de estancia intrahositalaria se egresó del nosocomio por mejoría clínica y bioquímica con cita de control a su unidad de salud, con información sobre datos de alarma y cita abierta a urgencias.
Discusión
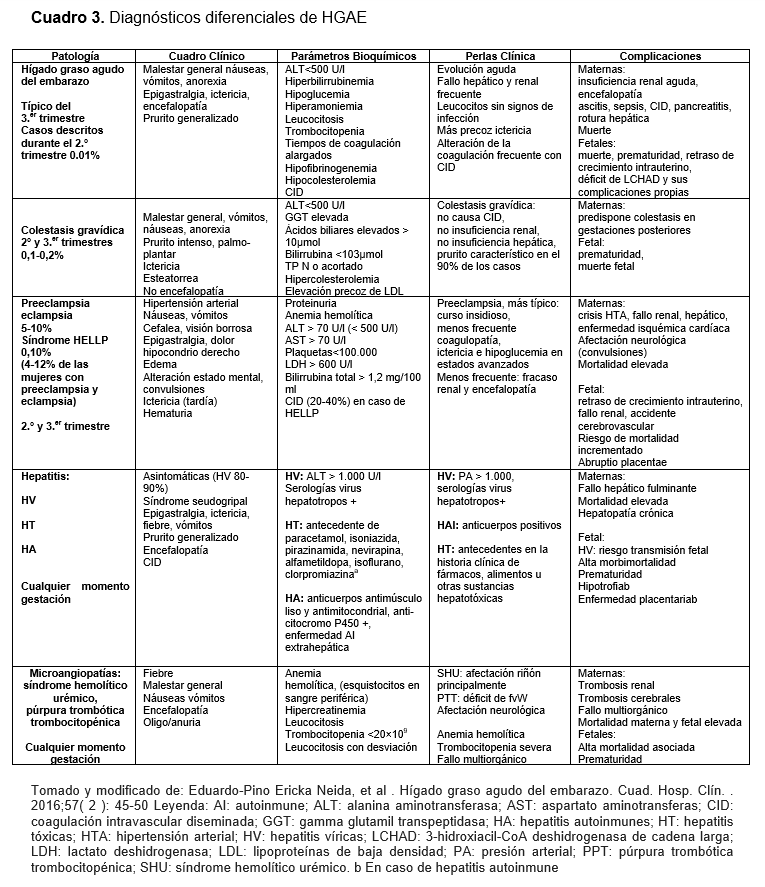
El HGAE es una patología que, a pesar de ser rara, su diagnóstico tardío puede ser mortal. Se presenta de manera habitual en el tercer trimestre de la gestación o en el puerperio temprano. El diagnóstico se realiza por exclusión de las patologías hepáticas asociadas al embarazo, como son colestasis del embarazo, preeclampsia, síndrome de HELLP, hepatitis viral (Cuadro 3).6,9,10
Los síntomas de la HGAE son muy subjetivos, asemejando el cuadro clínico de la preeclampsia con datos de encefalopatía hipertensiva y con criterios de severidad como son dolor, epigastralgia, náuseas y vómito; pudiendo presentarse falla hepática y falla orgánica múltiple y muerte.11,12
La fisiopatología del HGAE no se conoce del todo, sin embargo, un 20% de los casos presentan deficiencia enzimática, principalmente un defecto mitocondrial de la 3 hidroxiacil Coenzima A deshidrogenasa de cadena larga (3-HCADCL), así como de otras enzimas que intervienen en la oxidación de las grasas, lo que produce una acumulación de ácidos grasos en los hepatocitos. Esto ocurre sobre todo en el tercer trimestre del embarazo, debido a la deficiencia de 3-HCADCL y al aumento de los ácidos grasos libres que se incrementan en esta etapa para conseguir un crecimiento fetoplacentaria adecuado; este defecto en el metabolismo produce la infiltración de los ácidos grasos al parénquima hepático y por consiguiente el daño celular y la falla hepática.13
El embarazo es un estado que puede agravar o hacer que se manifiesten ciertas patologías existentes como la diabetes gestacional, el HGAE es una enfermedad que puede estar ligada a un metabolismo fetal anormal de los ácidos grasos, por lo que en estas pacientes se debería descartar que los fetos de madres con problemas hepáticos graves como el HGAE, presente una deficiencia de la 3-HCADCL, ya que hasta un 80% de los recién nacidos de madres con HGAE pueden presentar esta deficiencia.14 En este caso se habló con los familiares sobre la importancia de realizar los estudios necesarios para el diagnóstico de esta patología en el recién nacido, quienes se negaron por no contar con recursos económicos para que se llevaran a cabo.
El diagnóstico diferencial del HGAE se debe realizar con la preeclampsia-eclampsia y el síndrome de HELLP. En este caso se excluyó el diagnóstico de preeclampsia por no cumplir con los criterios completos, pues no se comprobó la presencia de proteinuria en 24 horas > 300 mg/dL, ni daño a órgano blanco, motivo por el cual se descartó como diagnóstico primario la preeclampsia, a pesar del aumento de las cifras tensionales, sin embargo, se sabe que ambas patologías pueden coexistir.15
Se descartó la presencia del síndrome de HELLP, aun cuando el cuadro clínico es muy similar, por la presencia de la hipoglucemia, pues no se presenta en esta entidad patológica, como si lo hace en el HGAE. El diagnóstico de HGAE se estableció por la presencia de 7 de los 14 criterios de Swansea. El diagnóstico histopatológico, el cual es considerado el estándar de oro no se realizó por la complejidad técnica y complicaciones que se pueden presentar, así mismo, se conoce que el valor predictivo negativo y positivo de los criterios de Swansea son de 85% y 100% al compararlo con la biopsia hepática al presentarse más de 6 de los 14 criterios.16
Conclusiones
El HGAE es una urgencia obstétrica rara, que se asemeja a otras patologías hepáticas asociadas al embarazo, como lo son preeclampsia con criterios de severidad, síndrome de HELLP, la colestasis intrahepática y hepatitis de origen viral, autoinmune y tóxica. Razón por la cual es importante realizar un diagnóstico diferencial por medio de los parámetros bioquímicos y clínicos. El diagnóstico se establecerá con la presencia de 6 o más de los criterios de Swansea. La biopsia hepática no se recomienda por la complejidad de la técnica y las complicaciones. El manejo se realiza de manera multidisciplinaria, de ser posible, con apoyo de médicos intensivistas o especialistas en terapia intensiva obstétrica. Se aconseja realizar una evaluación bioquímica entre el día 7 al 10 del puerperio, cuando teóricamente la función hepática se ha recuperado.
Referencias