Rev Med UAS
Vol. 13: No. 2. Abril-Junio 2023
ISSN 2007-8013
Serna-Calderón Marco Antonio1*, Cervín-Báez Cristhel1
*Autor de correspondencia: Serna-Calderón Marco Antonio
Ejército trigarante 1686 C, Colonia Insurgentes Oeste, Mexicali B.C. C.P. 21280
Correo electrónico: marcoserna1@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v13.n2.007
Texto Completo PDFRecibido 30 de octubre 2022, aceptado 18 de mayo 2023
RESUMEN
El melanoma maligno es una de las neoplasias más agresivas de la piel. Se han descrito cuatro subtipos principales de melanoma: melanoma de extensión superficial, melanoma nodular, melanoma lentigo maligno y melanoma lentiginoso acral. La etiología del melanoma es multifactorial, la incidencia es mayor en la población de piel clara. El factor de riesgo modificable más importante para desarrollar melanoma es la exposición a la radiación ultravioleta. El melanoma nodular es el segundo subtipo más común de melanoma, el melanoma nodular se caracteriza por un crecimiento vertical temprano en lugar del crecimiento radial inicial típico de la mayoría de los melanomas. En el melanoma nodular, las células del melanoma proliferan hacia abajo a través de la piel. La lesión se presenta como un nódulo que se ha ido agrandando rápidamente durante las últimas semanas o meses. Puede surgir de novo o dentro de un melanoma existente de otro tipo. El manejo quirúrgico del melanoma se planifica de acuerdo con la biopsia diagnóstica, la escisión local amplia y la estadificación de los ganglios linfáticos. La resección quirúrgica del tumor es el tratamiento primario del melanoma en todas las etapas; la lesión debe extirparse por completo con un margen de 2-3 cm de tejido normal. El tratamiento posterior depende principalmente del grosor de Breslow de la lesión. Incluso en sus primeras etapas, el melanoma nodular tiene el potencial de hacer metástasis en los órganos vitales.
Palabras clave: melanoma, melanoma nodular, neoplasia maligna
ABSTRACT
Malignant melanoma is one of the most aggresive neoplasms of the skin. Four main subtypes of melanoma have been described: superficial spreading melanoma, nodular melanoma, lentigo maligna melanoma, and acral lentiginous melanoma. The etiology of melanoma is multifactorial, the incidence is higher in fair skinned population. The most important modifiable risk factor to develop melanoma is the exposure to ultraviolet radiation. Nodular melanoma is the second most common subtype of melanoma , nodular melanoma is characterized by early vertical growth rather than the typical initial radial growth of most melanomas. In nodular melanoma, melanoma cells proliferate downwards through the skin. The lesion presents as a nodule (lump) that has been rapidly enlarging over the previous weeks to months. It can arise de novo or within an existing melanoma of another type. Surgical management of melanoma is planned according to diagnostic biopsy, wide local excision, and lymph node staging. Surgical resection of the tumor is the primary treatment of melanoma in all stages; the lesion should be completely excised with a 2-3 cm margin of normal tissue. Further treatment depends mainly on the Breslow thickness of the lesion. Even in its early stages nodular melanoma has the potential to metastasize to the vital organs.
Key words: melanoma, nodular melanoma, malignant neoplasm
Introducción
Los melanomas son tumores malignos que se originan en los melanocitos, células altamente diferenciadas que tienen su origen en la cresta neural. Aunque se pueden encontrar en otros sitios donde estas células migran por su origen, siendo el sitio más habitual de localización la piel, estos se dividen en melanomas de extensión superficial (70%) con ubicación en extremidades inferiores y tronco, nodular (15%) con ubicación en tronco, cabeza y cuello, lentigo maligno (5%) y acral lentiginoso (5-10%).1
A menudo es común utilizar los criterios clásicos de ABCDE (por las siglas de asimetría, borde, color, diámetro y evolución) como herramienta de detección temprana de lesiones malignas, sin embargo, los melanomas nodulares a menudo no se ajustan a estos criterios por lo que existe la amplia posibilidad de que el melanoma se extienda a la superficie. A diferencia del melanoma de extensión superficial, caracterizado por una fase de crecimiento radial seguida de invasión de la dermis, el melanoma nodular se caracteriza por un crecimiento vertical temprano, por lo que es crucial la precisión diagnóstica del melanoma nodular.2
El melanoma nodular por lo regular inicia como un área elevada en la piel, sin embargo, suele detectarse de forma tardía; los sitios más comunes de presentación son el tronco en hombres y las piernas en mujeres, que por lo regular como factores de riesgo tienen antecedentes familiares positivos, piel de color claro con incapacidad para broncearse, la presencia de nevus displásicos y exposición excesiva al sol.
La tasa de mortalidad y morbilidad por melanoma ha aumentado aproximadamente un 2% anual desde 19603, sin embargo, en México existen estudios muy limitados sobre la estadística de esta patología, aumentando en los últimos 20 años en un 78%, predominando en el sexo masculino de 60 años y más a pesar de que la curación en estadios localizados es posible4. El melanoma nodular conlleva un peor pronóstico debido a la detección tardía.
Presentación de caso.
Se trata de paciente femenino de 46 años, portadora de hipotiroidismo con antecedente de neoformación en espalda con aumento de tamaño lento de 2 años de evolución, sin lesión preexistente y sin síntomas referidos.
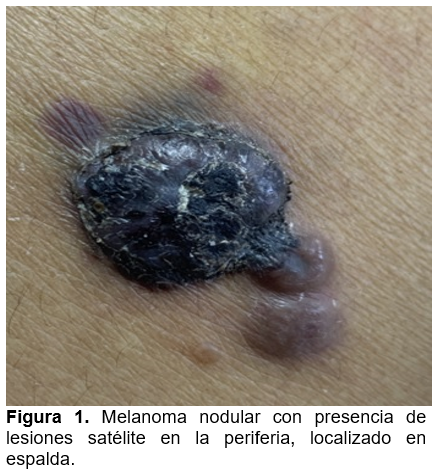
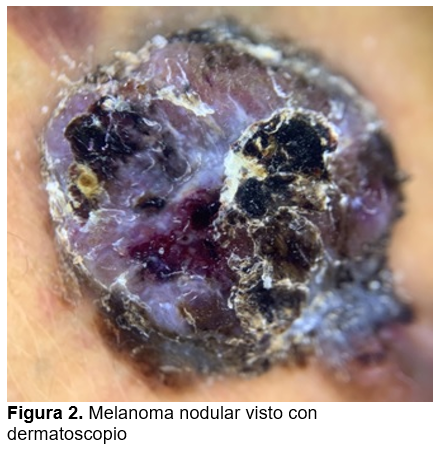
A la exploración dermatológica se evidenció dermatosis localizada en espalda en región central sobre línea media, constituida por neoformación de aspecto nodular de 1.5 cm de diámetro, hiperpigmentada en porción central, bordes irregulares, superficie ulcerada con presencia de costras hemáticas, aspecto áspero, en la periferia se observan pequeñas neoformaciones de color eritematovioláceo. Evolución de años, asintomática (Figura 1 y Figura 2). Como estudios de extensión se solicitó tomografía realizada de tórax simple y contrastada la cual reportó dos lesiones nodulares en región escapular derecha, en relación con proceso neo proliferativo conocido.
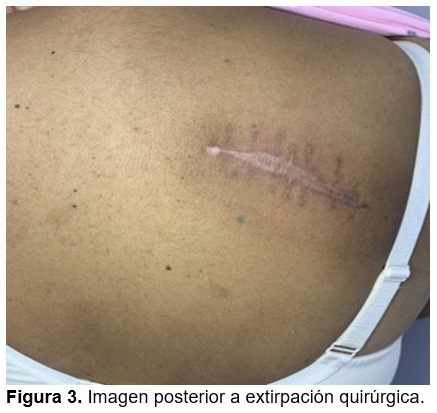
Se decide realizar biopsia de neoformación por punch 5 mm que reporta melanoma maligno nodular, infiltrante a la dermis papilar y adyacente a la reticular, nivel III de Clark con espesor máxima de profundidad en material de 0.5 cm y como parte del manejo quirúrgico se realiza extirpación del tumor con márgenes amplios (Figura 3) realizándose posteriormente escisión quirúrgica se envía pieza a patología que reportó melanoma maligno nodular de 1.4 cm de eje mayor con microsatelite focal a 2 cm de tumor primario a 1.6 cm del margen quirúrgico profundo. Basado en los estudios ya comentados acorde al sistema TNM American Joint Comittee on Cancer para melanoma T2B N2 M0.

Discusión
Los melanomas se presentan por mutaciones que brindan una función adicional a varios protooncogenes o dan como resultado la pérdida de la función de los genes supresores de tumores además de la activación de oncogenes como NRAS, BRAF y KIT, los cuales contribuyen a la inactivación de genes supresores de tumores, incluido el inhibidor de cinasa dependiente de ciclina 2A (CDKN2A), PTEN y p535. Algunos de los factores de riesgo para desarrollar melanoma, además de los factores genético son exposición solar crónica, nevus atípico e historia de trauma en el sitio de aparición y presencia de más de 50 nevos comunes, más de nevos atípicos, nevo congénito gigante.6,7
Dentro de las herramientas no invasivas para realizar diagnóstico de melanoma nodular se encuentra la dermoscopía, particularmente para lesiones pigmentadas. El melanoma nodular habitualmente carece de patrones específicos, dermatoscópicamente se caracteriza por presentar color azules y negro, definido como una combinación de áreas sin estructura color azul, negro y punto/glóbulos, que involucra por lo menos el 10% del área. Clínicamente carece de la regla ABCDE, por lo que se utiliza la regla de los 3C que significan color (uniforme de rojo a azul), contorno (redondeado) y cambio (crecimiento rápido).8
El diagnóstico se confirma mediante una biopsia de piel, la cual debe evaluar la profundidad de invasión (grosor de Breslow) que es el indicador más importante y guía el tratamiento. La histopatología del melanoma revela un aumento de melanocitos atípico en la epidermis y/o dermis. Los melanocitos atípicos se pueden ver arriba en la epidermis, lo que se denomina diseminación pagetoide, también puede haber melanocitos atípicos continuos a lo largo de la unión dermoepidérmica, lo que se denomina proliferación lentiginosa.9
Alrededor del 90% de los melanomas se diagnosticarán como tumores primarios sin ninguna evidencia de metástasis, siendo la supervivencia específica a 10 años por lo regular es del 75 al 85%. Los factores histológicos más importantes son grosor vertical (profundidad de Breslow), presencia de ulceración reconocida histológicamente (ausencia de estrato córneo y membrana basal), la tasa mitótica aparece como un factor pronóstico independiente en varios estudios de población y se utiliza para la subclasificación de melanomas delgados en la clasificación del American Joint Comittee on Cancer de 2009, sin embargo dentro de esta misma clasificación el nivel de invasión (nivel de Clark) no forma parte del sistema de estadificación.10
La cirugía es el tratamiento más efectivo para el melanoma en las primeras etapas y la linfadenectomía puede ser necesario. El tratamiento del melanoma en etapa tardía incluye quimioterapia, crioterapia, combinaciones de medicamentos, radioterapia, inyecciones de tumores, agentes químicos inhibidores de tumores y vacunas.11
Conclusión
A pesar de que los índices de sobrevida en pacientes con melanoma varían, es muy importante el estadio en el que se encuentra la enfermedad debido a que el tratamiento de melanomas in situ tiene altas probabilidades de curación de forma quirúrgica, sin embargo, representa menos del 2% del total de los melanomas diagnosticados en nuestro país, por lo que resulta altamente prioritario el diagnóstico oportuno. En el caso de la paciente como abordaje principal se realizó escisión quirúrgica con márgenes amplio y de acuerdo al estadio se establece una supervivencia a un año del 62 %, el manejo actual del melanoma con metástasis e enfoca en inmunoterapia y terapia dirigida a mutaciones genéticas encontradas, sin embargo en el caso especifico del caso descrito no fue imposible documentar seguimiento.
Conflicto de interés
Los autores no reportan ningún conflicto de interés.
Referencias