
Rev Med UAS
Vol. 13: No. 1. Enero-Marzo 2023
ISSN 2007-8013
Luis Arturo González-López1, Edgardo Tostado-Morales2*, VP Zamudio-Vázquez3, Saúl Canizales-Muñoz4, José Francisco Pacheco-Astorga4
* Correspondencia: Edgardo Tostado-Morales
Jefe del Servicio de Urgencias, Hospital Pediátrico de Sinaloa
Blvd. Constitución S/N, Colonia Jorge Almada Culiacán, Sin., C.P. 80200.
Correo electrónico: dr.tostado@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v13.n1.004
Texto Completo PDFRecibido 24 de enero 2023, aceptado 16 de febrero de 2023
RESUMEN
Objetivo: Describir la epidemiología de ingesta de cuerpos extraños en niños. --- Método: Estudio transversal descriptivo, se incluyó pacientes del Hospital Pediátrico de Sinaloa con diagnóstico de cuerpo extraño en vía digestiva, durante el periodo de enero 2015 a diciembre 2020. --- Resultado: Durante el período de estudio se realizó un total 32 514 ingresos hospitalarios, se identificaron 131 pacientes que presentaron ingesta de CE, encontrando una prevalencia de 0.4 %, de los cuales predomino el sexo masculino (59.5%), observando un alto padecimiento en niños de 0 a 5 años de edad, predominando el grupo de edad 1 y 2 años (43.5%), los síntomas más presentados fueron: vómito (20.75%), sialorrea (16.98%), odinofagia (10.69%) y tos (10.06%) y un (20.75%) se presentaron asintomáticos. La media del tiempo trascurrido entre la ingesta a la llegada al hospital fue de 55.87 horas. Los objetos más comunes ingeridos fueron las monedas (59.5%) y las baterías de botón (23.7%), el método el diagnostico más utilizado fue la radiografía (96.9%), el lugar donde se localizaron más comúnmente los CE fue el esófago (59.5%), el manejo terapéutico más utilizado fue endoscópico (64.9%). Se encontraron algunas complicaciones como eritema perilesional en un (9.16%), gastritis (3.05%), laceración (1.5%), necrosis (1.5%), ulceración esofágica superficial (1.5%). --- Conclusiones: Es importante conocer los síntomas, realizar el diagnóstico oportuno, identificar el tipo de cuerpo extraño y sus características composición, forma, tipo de bordes, así como su localización anatómica para realizar un manejo adecuado.
Palabras Clave:Singesta de cuerpo extraño, niños
ABSTRACT
Objective: To describe the epidemiology of foreign body ingestion in children. --- Methods: Descriptive cross-sectional study, in patients from a Pediatric Hospital in Sinaloa Mex. diagnosed with foreign body ingestion were included, during January 2015 to December 2020. --- Results: During the time of study, 32 514 hospital admissions were made, 131 patients presented foreign body ingestion, whit prevalence of 0.4%, of which the male sex from wich 59.5% were boys, idetinfying a more common presentation in the group of age 0 to 5 years old. Predominating children from 1 to 2 years (43.5). The most common symptoms were: vomiting (20.75%) sialorrea (16.98%) sore throath (dysphagia) (10.69%) and cough (10.00%). An important number of patients were asyntomatic (20.75%) The mean time between the ingestion and the hospital visit was (55.87%) hours. The most common ingest objects were coins (59.5%) followed by button batteries (23.7). X-Ray was the most flequent diagnostic method (96.9%). The foreign bodies were found (59.5%) of the time in the esophagus and (26.7%) in the stomach. Endoscopy was expectant in (22.1%) and loryngoscopy was used for (11.5%) of the patients. Complications such as perilesional erythema (9.16%), gastritis (3.05%), laceration (1.5%), necrosis (1.5%), and superficial esophageal ulceration (1.5%) were found. --- Conclusions: In order to provide a better management and treatmet it is extremely important to identify the symptoms, the localization and the characteristics of the FB.
Key Words: foreign body, ingestion, child.
Introducción
Uno de los padecimientos más frecuentes en los Servicios de Urgencias Pediátricas es la ingesta de cuerpos extraños (CE). En la edad pediátrica es más frecuente que ocurra de manera accidental. Esto debe a que los niños son propensos a meter objetos a sus bocas para explorar su entorno como parte de su desarrollo1-7. La epidemiología recopilada por el Sistema Nacional de Datos sobre Tóxicos (NPDS) de la Asociación Estadounidense de Centros de Control de Envenenamiento registró 68 707 casos en niños menores a 5 años con ingesta de cuerpos extraños tan solo en el año 20198. Los síntomas asociados a la ingesta de CE pueden ser asintomáticos a provocar una amplia gama de síntomas gastrointestinales como son náuseas, vómito, disfagia, odinofagia, sialorrea hasta incluso síntomas respiratorios si los objetos extraños son grandes como para comprimir las vías respiratorias donde los síntomas a presentar serán tos, estridor, asfixia1,5,9,10. La mayoría de las veces la ingesta de cuerpos extraños no conlleva complicaciones, pero puede presentar complicaciones con potencial riesgo para la salud como son esofagitis severa, laceración en mucosa, ulceración, hemorragias, necrosis, obstrucción y perforación intestinal, hasta la muerte si no se trata 4,5,11,12.
Conocer el tamaño, forma, material y número de piezas ingeridas es extremadamente importante para la intervención médica de emergencia13, en donde la radiografía es un método frecuente en la obtención de imágenes y seguimiento de los pacientes con CE ingeridos, aunque la endoscopia digestiva superior nos permite no solo la visualización sino también su extracción 10,14.
Entre los CE que principalmente ingieren los niños son: monedas, juguetes, partes de juguetes, pines, huesos, bolos de comida, joyería, imanes y baterías de botón etc., Se reporta que las monedas representan el 70% de los CE ingeridos por niños 4,15.
Métodos
El presente es un estudio transversal descriptivo, en el periodo de enero 2015 a diciembre 2020, se incluyeron pacientes con diagnóstico de cuerpo extraño en vía digestiva.
La recolección de los datos se realizó del expediente clínico, el análisis se realizó con el programa estadístico IBM SPSS V25, se expresaron en términos de estadística descriptiva en frecuencias y porcentajes.
Aspectos Éticos
La información recolectada se codificó manteniendo la privacidad y anonimato de los pacientes, en donde solo el investigador principal tuvo acceso a la información. El protocolo fue evaluado por el Comité de Ética en Investigación del Hospital Pediátrico de Sinaloa con registro: CONBIOÉTICA-25-CEI-001-20221007.
Resultados
Durante el período de estudio se realizó un total 32 514 ingresos hospitalarios, se identificándose 131 pacientes con presencia de cuerpo extraño en vía digestiva, encontrando una prevalencia de 0.4 %, de los cuales predominó el sexo masculino en un 59.5%, se observó un alto padecimiento en niños de 0 a 5 años de edad, especialmente en el grupo de 1 a 2 años de edad (43.5%). Los síntomas más comunes que se presentaron fueron vómito (20.75%), sialorrea (16.98%), odinofagia (10.69) y tos (10.06%). También se presentaron pacientes asintomáticos (20.75%) (Cuadro 1).

La media del tiempo trascurrido entre la ingesta y la llegada al hospital fue de 55.87 horas.
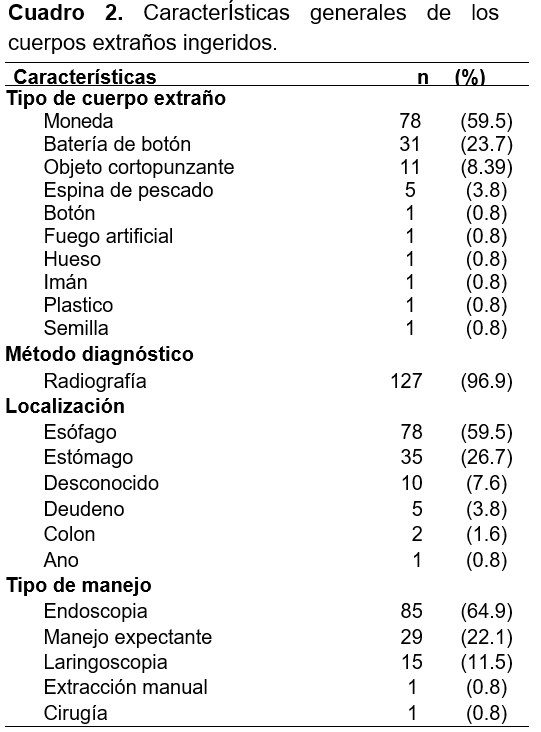
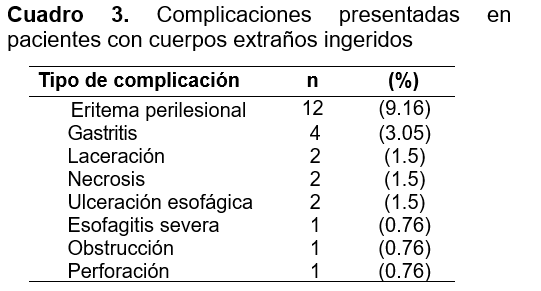
Los objetos más comúnmente ingeridos fueron las monedas (59.5%) y las baterías de botón (23.7%). El método diagnóstico más utilizado fue el estudio de rayos-x (96.9%), el lugar donde se localizaron más comúnmente los CE fue: esófago (59.5%), estómago (26.7%). El tipo de manejo utilizado para la ingesta de CE: fue endoscopia (64.9%), expectante (22.1%) y laringoscopia (11.5%) (Cuadro 2). Se observaron complicaciones en 25 pacientes (19%). En los pacientes con complicaciones los hallazgos más comunes fueron: eritema perilesional (9.16%), gastritis (3.05%), laceración (1.5%), necrosis (1.5%), ulceración esofágica superficial (1.5%) (Cuadro 3).
Discusión
El presente, es el primer estudio en reportar la prevalecía de la ingesta de CE en el Hospital Pediátrico de Sinaloa. No se encontró información acerca de la prevalencia a nivel nacional, se comparan los resultados obtenidos con los de otros autores encontrando similitudes, donde la ingesta de cuerpos extraños es un problema bastante común de consulta en los servicios de urgencias pediátricas de todo el mundo, predominando en edades de 0 a 5 años de edad disminuyendo conforme la edad aumenta en el crecimiento 1,2,4,6,10.
Se encontró en la población de estudio que las monedas son el CE mayormente ingerido reflejando con otros autores que los niños tienen fácil exposición 1,4,6,10,14,16, que puede variar según sea su región y costumbres. Un estudio de cohorte en el Hospital Itabashi de la Universidad de Nihon, que se ubica al norte de Tokio en Japón, menciona que el uso de tecnología para realizar pagos de manera electrónica dio como resultado disminución de ingesta de monedas y predominando la ingesta de cigarrillos 2.
La principal zona de localización anatómica para los CE se el esófago 5 y la mediana de tiempo desde la ingesta del CE a la llegada al hospital es elevada comparada con el estudio Navia-López que reporta una media de 6 horas 1.
En cuanto a los síntomas se encontró similitud a lo reportado en la literatura predominando los vómitos y sialorrea. Las complicaciones suelen presentarse por cantidad, tipo, tiempo transcurrido entre la ingesta y la llegada al hospital, la mayor parte de las complicaciones coincide la relación de ingesta de pila de botón 5,7,15. El método de elección para la extracción del cuerpo extraño que se utilizó principalmente por los autores es la terapia endoscópica.
Conclusión
La ingesta de CE sigue siendo una causa frecuente de consulta en los Servicios de Urgencias Pediátricas, especialmente en niños de 0 a 5 años de edad, predominando en el intervalo de edad 1 y 2 años (43.5%), se encontró una elevada frecuencia en la ingesta de monedas y baterías de botón. Una alta frecuencia de pacientes suele ser asintomáticos además de presentar una amplia gama de síntomas como vomito, sialorrea, odinofagia, tos y disfagia entre otras. El tiempo transcurrido entre la ingesta y la llegada al hospital suele estar relacionada con las complicaciones, en caso de sospecha se debe valorar y realizar un estudio radiográfico (rayos-x) con mínimo en dos proyecciones puede aportar información valiosa en cuanto a la localización y características del cuerpo extraño. La principal zona de alojamiento del CE es el esófago. La utilización de la endoscopia es una herramienta diagnostica y terapéutica muy importante en el manejo de estos pacientes. Una forma de evitar la ingestión de CE es la prevención, se recomienda retirar los objetos pequeños como monedas, batería de botón, imanes, objetos punzo cortantes y juguetes pequeños del alcance de los niños.
Conflictos de interés
Los autores declaran no tener conflictos de intereses.
Referencias