Rev Med UAS
Vol. 12: No. 4. Octubre-Diciembre 2022
ISSN 2007-8013
Dr. Humberto Peña-Guevara1, Dra. María Luisa Castañeda-Delgado2, Dr. José Antonio Quibrera-Matienzo3 y Dr. Jesús Ramón Figueroa-Vega4
* Correspondencia: Dr. Humberto Peña-Guevara
Hospital Pediátrico de Sinaloa “Rigoberto Aguilar Pico”, Sinaloa, México.
Dirección: Blvd Constitución S/N, Colonia Jorge Almada, Culiacán, Sinaloa, México. C.P. 80200
Correo electrónico: humbertopg94@hotmail.com Teléfono: 8184716841
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v12.n4.009
Texto Completo PDFRecibido 04 de agosto de 2022, aceptado 27 de octubre de 2022
RESUMEN
Las cardiopatías representan las malformaciones congénitas más frecuentes. Con una incidencia de 8 a 10 por 1,000 recién nacidos vivos, siendo el riesgo de padecerlas 2-3 veces superior en los recién nacidos pretérmino. Aproximadamente, en la mitad de estos pacientes la clínica comienza en el periodo neonatal. El corazón univentricular es una cardiopatía congénita poco frecuente, los pacientes con un desarrollo adecuado del árbol pulmonar pueden ser subsidiarios de un trasplante cardiaco, en caso de estar contraindicadas las técnicas habituales de paliación. Se reporta el caso de recién nacida con diagnóstico de cardiopatía prenatal, con cianosis, desaturación y soplo sistólico efectivo en área pulmonar. Se realiza angiotomografía y ecocardiograma reportando válvula AV común, ventrículo único de morfología izquierda y atresia valvular pulmonar. El paciente requirió infusión de prostaglandinas, cirugía paliativa a base de fistula blalock-taussig modificada izquierda, a las 2 semanas presenta crisis hipóxica sin reversión exitosa y fallece el paciente.
Palabras clave: Cardiopatía congénita, ventrículo único, atresia pulmonar y drenaje anómalo.
ABSTRACT
Heart disease represents the most common congenital malformations. The incidence of 8 to 10 per 1,000 live newborns, being the risk of suffering them 2-3 times higher in preterm newborns. Approximately half of these patients the clinic begins in the neonatal period. Univentricular heart is a rare congenital heart disease, patients with adequate lung tree development may be subsidiary to a heart transplant, if the usual palliation techniques are contraindicated. The case of a newborn with a diagnosis of prenatal heart disease, with cianosis, desaturation and effective systolic murmur in the pulmonary área is reported. The tomography and echocardiogram angiogram reporting common AV valve, single ventricle of left morphology and pulmonary valvular atresia. The patient required prostaglandin infusion, palliative surgery based of left modified Blalock-Taussing fistula, at 2 weeks hypoxic crisis without successful reversal and the patient dies.
Key words: Congenital heart disease, single ventricle, pulmonary atresia and abnormal drainage.
Introducción
Según estudios realizados en EUA el ventrículo único es una malformación congénita compleja que se manifiesta en 5 de cada 100 000 nacidos vivos, de estos casos cerca de un 70 a 80% presenta un ventrículo morfológicamente izquierdo, con una incidencia del 2% en las series fetales y representando el 1% de los casos de cardiopatías congénitas en lactantes.1
Alrededor de la mitad de los niños afectados mueren durante el primer año de vida si no se trata. El 80% de estos pacientes desde el punto de vista morfológico, presentan un ventrículo único semejante a la cavidad ventricular izquierda, separada de una cavidad infundíbulo de salida por un tabique bulboventricular. En esta anomalía la sangre venosa sistémica y pulmonar se mezcla en la cámara ventricular, dado como resultado la hipoxia general del paciente e insuficiencia cardiaca.1
El ventrículo único se da por un fallo en la formación del tabique IV, es excepcional y produce un corazón con tres cavidades. Casi siempre se acompaña de relaciones anormales en la posición de las grandes arterias, dextrocardia, estenosis valvular o sub-valvular pulmonar, estenosis sub-aortica, conexión venosa pulmonar anómala total o parcial y coartación de la aorta.2,3
Las cardiopatías congénitas cianóticas constituyen un grupo heterogéneo, siendo su característica común la presencia de cortocircuito de derecha a izquierda a nivel cardiaca, con la consiguiente hipoxemia, manifestada clínicamente por cianosis marcada en la piel y mucosas.3
El tratamiento consiste en una infusión de PGE1 tan pronto como se sospeche el diagnóstico para mantener la permeabilidad del conducto arterioso durante la exploración cardíaca y la intervención. 4
En cuanto a lo quirúrgico, las técnicas quirúrgicas más utilizadas para este cuadro clínico son: la operación de Blalock-Taussig que consiste en la sección de la arteria subclavia y anastomosis termino-lateral con la arteria pulmonar del mismo lado.
Reporte de caso
Se trata de un paciente femenino recién nacido de término que acude referida del hospital de segundo nivel por cardiopatía congénita.
Hija de madre de 28 años. Religión católica, estado civil unión libre, ocupación ama de casa. Hemotipo o (+), niega toxicomanías, niega enfermedades crónicas. Producto de la primera gesta con inicio de control prenatal desde el primer mes con 5 consultas y 8 ultrasonidos, se refiere de manera verbal diagnóstico prenatal de hipoplasia de ventrículo derecho e isomerismo. Nace en hospital el día 26/04/2021 a las 10:45 horas por vía abdominal por cesárea programada por patología de base, de 39 semanas de gestación por Capurro. Se refiere de difícil extracción por lo cual se emplea maniobra de Kristeller, se obtiene producto único vivo vigoroso por lo cual se da pinzamiento tardío de 60 segundos, se dan pasos iniciales de reanimación, así como aplicación de profilaxis con vitamina k y cloranfenicol. Apagar 8/9 y Silverman Anderson 0/0. Se pasa a transición por cianosis central y spo2 de 78% a los 10 minutos.
Inicia su padecimiento actual posterior a su nacimiento al no cumplir con saturaciones predeterminadas a los 10 minutos de vida extrauterina, con cianosis central; por lo cual se pasa a transición en donde inician con fase 1 de ventilación con puntas nasales a 1 litro, así mismo por antecedente de infección de vías urinarias materna se inicia con manejo para sepsis neonatal temprana, en base a amikacina y ampicilina. Debido a ecografía se envía a esta unidad para su valoración.
A la exploración física paciente tiene como relevante sin presencia de ingurgitación yugular, tórax cilíndrico, simétrico, campos pulmonares bien ventilados, murmullo vesicular audible, ruidos cardiacos con primer ruido aumentado de tono, segundo ruido con desdoblamiento no permanente. Soplo sistólico eyectivo en área pulmonar irradiado a la punta II/IV con componente de tercer ruido y soplo mesodiastólico. Precordio activo, no se palpa esplenomegalia y presencia de hepatomegalia 3 cm por debajo del reborde costal, ausencia de red venosa colateral.
Se realiza radiografía de tórax en donde se aprecia silueta cardiaca en “bota”, silueta cardiaca aumentada de tamaño, arco izquierdo pulmonar excavada y la puta levantada. Ramas pulmonares visibles. Con manejo a base de PGE1 que se encuentra en infusión a 0.2 mcg/kg/min.
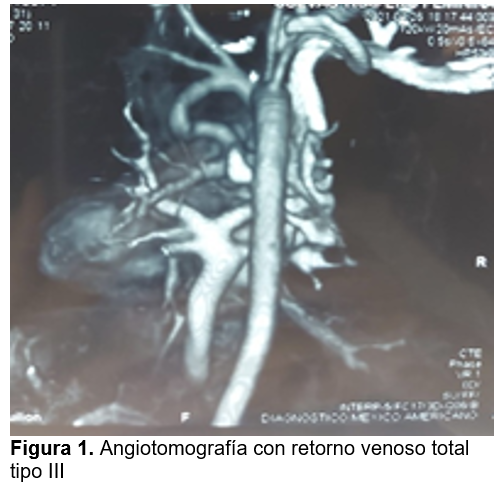
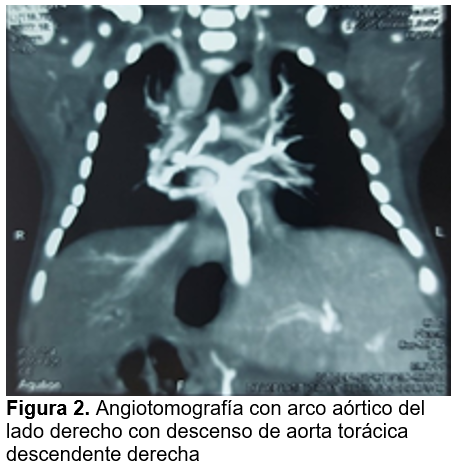
Se realiza Angiotomografía (figura 1) la cual reporta retorno venoso total tipo III, venas pulmonares que drenan en un tronco común venoso descendente en sentido vertical que se extiende hacia el sistema porta y se logra visualizar flujo hacia las venas suprahepáticas a nivel de venas pulmonares del lado derecho, no se logró identificar claramente la vena cava inferior. En la figura 2 , Se logra visualizar un arco aórtico del lado derecho con descenso de aorta torácica descendente derecha, asimismo se logra identificar estenosis del tronco de arteria pulmonar las cuales reciben flujo de un arco aórtico izquierdo, el cual drena hacia la rama de las arterias pulmonares con un elemento vascular tortuoso irregular a este nivel. Hepatomegalia importante, malformación en arco aórtico derecho, hipoplasia del tronco de las arterias pulmonares las cuales están recibiendo flujo de un arco aórtico izquierdo con un elemento vascular tortuoso, así mismo se logra visualidad una cavidad ventricular del lado derecho con aparente doble salida, no se visualiza el bazo.

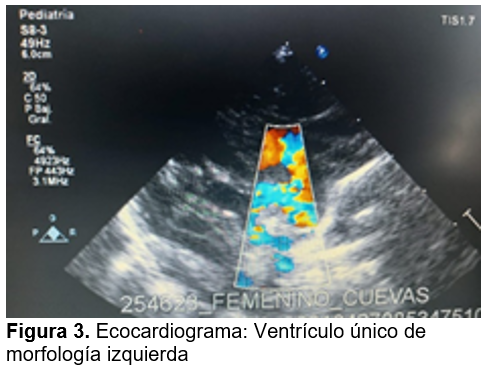
El día 1 de su ingreso se realiza el ecocardiograma como se observa en la imagen (figura 3), muestra 1. Situs ambiguo 2. yuxtaposición aortica cava a la izquierda, 3. Interrupción del segmento hepático de cava 4. Aurícula única con remanente del tabique interauricular 5. Válvula AV común 6. Ventrículo único de morfología izquierda 7. Atresia valvular pulmonar 8. Tronco pulmonar hipoplásico de 3.2 pulmonares confluentes de 3.3 mm la izquierda y 4 mm la derecha 9. Aorta anterior y derecha 10. Arco izquierdo 11. Conducto subclavio pulmonar que emerge de la subclavia izquierda con dirección a la izquierda y da un giro de 180 grados a la derecha para confluir a las arterias pulmonares, sin estenosis en su trayecto de 3.3 mm de diámetro y flujo continuo. 12. Venas pulmonares que confluyen dos a la porción derecha del atrio y dos a su izquierda.
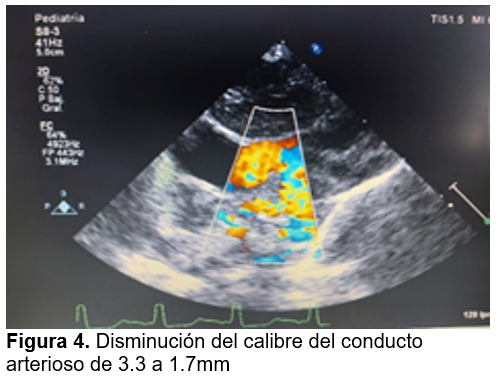
El día 2 se valora con nuevo ecocardiograma (figura 4) el cual reporta disminución del calibre del conducto arterioso de 3.3 a 1.7mm, se sugiere por parte de cardiología mantener saturaciones mínimas de 60% y en caso de presentarlas por debajo de esta cifra, reiniciar manejo con prostaglandinas. Se valora por cirugía cardiovascular y se considera actualmente candidato para cirugía paliativa debido al deterioro clínico.
El día 5 se realiza la cirugía paliativa en base a fistula blalock-taussig modificada izquierda. Como hallazgos se evidencio un arco aórtico derecho, vena cava superior izquierda.
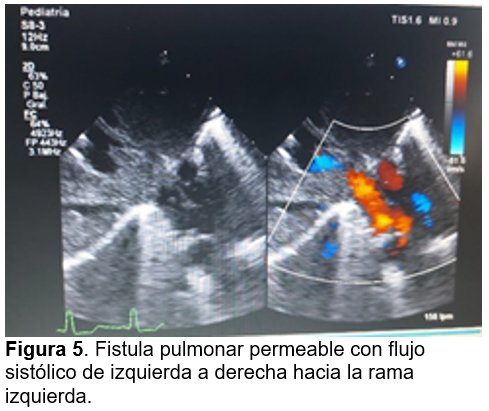
El día 9 se realiza ecocardiograma de control (figura 5) evidenciando lo siguiente: 1. Fistula pulmonar permeable con flujo sistólico de izquierda a derecha hacia la rama izquierda, 2. Se observa conducto subclavio pulmonar permeable con flujo continuo de izquierda a derecha, 3. Se observa confluencia de venas pulmonares en subcostal hacia colector que desemboca a vena porta, sin turbulencia al color.
A las 2 semanas presenta crisis hipóxica secundaria a la fistula Blalock-Taussig.
DISCUSIÓN
La denominación de ventrículo único o corazón univentricular es inexacta, ya que siempre hay 2 ventrículos, aunque uno de ellos sea muy pequeño o no identificable. Incluye, un amplio número de anomalías cuyo nexo común es que existe un camino de manejo e intervenciones que llevan a la fisiología univentricular con cirugías paliativa por estadios con el procedimiento intermedio de Glenn hasta el procedimiento de Fontan-Kreutzer, donde el retorno venoso sistémico conecta directamente con las arterias pulmonares y el ventrículo soporta solo la circulación sistémica.1
En la conexión AV univentricular se incluyen a continuación:1) doble entrada: permeable, en la que las dos aurículas conectan con orificios permeables a una sola cámara ventricular dominante o principal. 2) Ausencia: atresia (raramente imperforación) de conexión izquierda o derecha, atresia tricúspidea o atresia mitral (una aurícula no se relaciona con ventrículo alguno. 3) entrada común: en la que ambas aurículas conectan solo con un ventrículo a través de una válvula común y orificio único.5
La forma más frecuente es aquella en que la cavidad ventricular tiene el patrón trabécula propio del ventrículo izquierdo y comunica a través del foramen bulboventricular con una cámara accesoria de morfología derecha de la que nace generalmente la aorta (en el 90% de los casos con discordancia ventriculoarterial), existiendo en más del 25% de los pacientes estenosis o atresia pulmonar.6
Al nacimiento suelen mostrar cianosis moderada, taquipnea y taquicardia, si el ductus arterioso se cierra presentan clínica de insuficiencia cardiaca grave con acidosis metabólica. En la radiografía de tórax es común encontrar anodina o con prominencia del tronco pulmonar. En el electrocardiograma es común encontrar eje hacia la derecha, ondas P picudas e hipertrofia del ventrículo derecho. El estudio diagnóstico de elección es el ecocardiograma, el cual la objetivación de la desviación anterior del septoconal, cuantificación del gradiente sistólico pico máximo del TSVD al tronco pulmonar y determinación de las zonas de obstrucción (dinámica subvalvular, fija valvular), el cortocircuito y localización del arco aórtico.7
La cirugía paliativa generalmente consiste en conectar una rama arterial sistémica a una de las ramas arteriales pulmonares para asegurar un flujo sanguíneo pulmonar adecuado, generalmente a través de un tubo (Shut de Blalock Taussig modificado).3
El tratamiento consiste en infusión de PGE1 tan pronto como se sospeche el diagnóstico para mantener la permeabilidad del conducto arterioso durante la exploración cardiaca e intervención. En cuanto a las técnicas quirúrgicas tenemos:1) la operación de Blalock-Taussig que consiste en la sección de la arteria subclavia y anastomosis termino-lateral con la arteria pulmonar del mismo lado.2) cirugía de Glenn, consiste en unión de la cava superior con las arterias pulmonares. 3) Cirugía de Fontan, el objetivo de esta operación es mejorar la supervivencia, disminución de la mortalidad asociada a arritmias, dilatación cardiaca y fenómenos tromboembólicos.1
En el caso de nuestro paciente el plan es la realización de Fontan-Kreutzer y si no mejora la realización de transplante cardiaco, pero presenta defunción a las 2 semanas de la cirugía por crisis hipóxica secundaria a la fistula Blalock-Taussig.
Al Jubair y cols. (1998) observaron que en 546 fístulas Blalock-Taussig, la mortalidad temprana fue significativamente influida por la edad y el peso del paciente, observando una mortalidad de 3,7% en menores de 1 semana y 5,1% en menores de 3 Kg.8
Se realizó un estudio de cohorte en el Hospital de Pediatría del Centro Médico Nacional Siglo XXI, en el que se incluyeron pacientes con cardiopatía congénita hemodinámicamente estables antes de ser sometidos a derivación paliativa tipo Blalock-Taussig. Los resultados finales mostraron que la acidemia, hipoxemia e hiperlactatemia son variables intercurrentes que forman parte de la evolución del niño cardiópata hipóxico, que tienen como resultado final la falla ventricular.9
CONCLUSIONES
Se trata de una patología frecuente dentro de las cardiopatías complejas y cianogeas, la relevancia de este caso es la detección oportuna y ofrecer tratamiento tanto farmacológico (prostaglandina E), paliativo y definitivo; en el caso de nuestro paciente se realizó fistula blalock-taussig modificada izquierda.
Referencias