
Rev Med UAS
Vol. 12: No. 2. Abril-Junio 2022
ISSN 2007-8013
Martínez-Félix Melissa1*, Calzada-Pedroza Ángel1, Moran-Portela David de Jesús2, Merino-Ramírez Javier Francisco2, Lizárraga-Verdugo Erik3, Becerril-Camacho Delia Marily4, Ríos-Burgueño Efrén Rafael2
*Autor de correspondencia: Dra. Martínez Félix Melissa
Eustaquio Buelna 91, Burócrata, 80030 Culiacán Rosales, Sin.
Cel. 6672113182, correo electrónico: memafe92@hotmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v12.n2.005
Texto Completo PDFRecibido 31 de enero 2022, aceptado 16 de febrero 2022
RESUMEN
Objetivo: Determinar la concordancia entre el diagnóstico clínico y/o histopatológico de melanoma cutáneo. --- Metodología: Se realizó una serie de casos de pacientes con diagnóstico clínico y/o histopatológico de melanoma cutáneo atendidos en el departamento de dermatología y las muestras fueron analizadas en el departamento de anatomía patológica de enero del 2015 a diciembre del 2019 del HCC. --- Resultados: La concordancia entre el diagnóstico clínico para melanoma cutáneo comparado con el estándar de oro (resultado histopatólogico para melanoma) fue de 31.1% (n=14), mientras que la discordancia entre el diagnóstico clínico y el histopatológico para melanoma cutáneo observado fue de 51.1% (n=23), y para no melanoma fue de 15.6% (n=7). Índice de Kappa de Cohen -0.278 (-27.8%), significancia estadística p=0.011. X2 1gl 0.05 = 6.51, p=0.01. Conclusiones: En este estudio el diagnóstico clínico de melanoma cutáneo presentó una baja concordancia con el estudio histopatológico. Consideramos que, en estudios posteriores, podría ser útil un mayor número de muestra y la dermatoscopía para tener una mejor concordancia clínico-histopatológica.
Palabras Clave: melanoma cutáneo, concordancia, clínico-histopatológica.
ABSTRACT
Objective: To determine the concordance between the clinical and/or histopathological diagnosis of skin melanoma. --- Methodology: A series of cases of patients with clinical and/or histopathological diagnosis of cutaneous melanoma treated in the department of dermatology and the samples were analyzed in the department of pathological anatomy from January 2015 to December 2019 in the HCC was conducted. Results: The concordance between the clinical diagnosis for skin melanoma compared to the gold standard (histopathological result for melanoma) was 31.1% (n = 14), while the discrepancy between the clinical and histopathological diagnosis for cutaneous melanoma observed was of 51.1% (n = 23), and for non-melanoma it was 15.6% (n = 7). Cohen's Kappa index -0.278 (-27.8%), statistical significance p = 0.011. X2 1gl 0.05 = 6.51, p = 0.01. --- Conclusions: In this study, the clinical diagnosis of cutaneous melanoma presented a low concordance with the histopathological study. We consider that, in subsequent studies, a larger number of samples and dermoscopy could be useful to have a better clinical-histopathological agreement.
Keywords: skin melanoma, concordance, clinical-histopathological.
Introducción
El melanoma cutáneo (MC) es la neoplasia maligna de peor pronóstico de la piel. Éste se origina por la proliferación desregulada de melanocitos atípicos con o sin la función de producir melanina1. A nivel mundial se diagnostican aproximadamente 324,635 casos de MC2. Representa el 1,6% de los tumores malignos y se ubica en el número 17 de todos los cánceres en ambos sexos, con una mortalidad de alrededor de 57,000 personas por año. En México el MC ocupa el tercer lugar entre los diferentes tipos de cáncer de piel, con una incidencia de 2,051 casos por año y una mortalidad de 773 por año2.
El MC se clasifica como léntigo maligno, melanoma de extensión superficial (MES), melanoma nodular (MN) y melanoma acral lentiginoso (MAL), este último es el más frecuente en México3 y se caracteriza como una lesión asimétrica, de bordes irregulares, de tonos de color que varían del rojo, blanco, azul, marrón, negro y gris, con extensión superior a 6 mm de rápida evolución. El diagnóstico clínico de MC se basa en la regla “ABCDE” (“A” de asimetría, “B” de bordes irregulares, “C” de color, “D” de diámetro mayor a 6 mm y “E” de evolución) propuesta por la Academia Americana de Dermatología4.
El diagnóstico confirmatorio de MC se realiza con una biopsia escisional de la lesión sospechosa con margen quirúrgico sin tumor de 0.5 cm en etapas iniciales y de 1-3 cm en etapa avanzada, acompañado de una biopsia de ganglio centinela5. Las características histopatológicas varían según el MC, en el melanoma léntigo maligno se caracteriza por la presencia de melanocitos atípicos localizados en la unión dermoepidérmica con pigmentación variable, en el MES los melanocitos migran de manera pagetoide, observándose nichos pobremente formados de melanocitos a lo largo de la epidermis; en el caso del MAL, se presenta acantosis de las crestas interpapilares con melanocitos atípicos en la capa basal y por último, el MN se identifica como un nicho en la dermis de melanocitos atípicos sin extensión intraepidérmica adyacente1,6. De acuerdo a los parámetros histopatológicos se toma de referencia la escala de Breslow y la escala de Clark. Ambas escalas son empleadas para determinar el diagnóstico histológico, tomando en cuenta el grosor tumoral, crecimiento, índice mitótico, presencia ulcerativa, presencia de infiltrado linfocitario, linfovascular, perineural, así como de regresión y microsatélites en el tumor7.
Actualmente la relación del diagnóstico clínico con las características histopatológicas del MC no se ha dilucidado debido a que existen estudios muy limitados sobre este8,9. El objetivo del presente proyecto fue determinar la concordancia entre el diagnóstico clínico y/o histopatológico de melanoma cutáneo en los pacientes atendidos en el Centro de Investigación y Docencia en Ciencias de la Salud (CIDOCS) del Hospital Civil de Culiacán.
Metodología
El estudio fue aprobado y registrado con el núm. 072 por el Comité de Ética en Investigación del Centro de Investigación y Docencia en Ciencias de la Salud (CONBIOÉTICA-25-CEI-001-20180523). Los datos se obtuvieron de los pacientes que acudieron al departamento de Dermatología y Anatomía Patológica del CIDOCS con diagnóstico clínico y/o histopatológico de melanoma cutáneo del 1 de enero de 2015 hasta el 31 de diciembre de 2019. Durante el periodo de estudio se obtuvieron 45 expedientes de pacientes con diagnóstico clínico de MC sospechoso de los cuales 21 fueron confirmados histológicamente, ninguno de los pacientes tenían antecedentes familiares de melanoma. Los pacientes fueron diagnosticados clínicamente por un panel de médicos dermatólogos expertos y sus muestras de tejido por un panel de médicos patólogos expertos. Los procedimientos necesarios para la culminación de este proyecto fueron aprobados por el comité de ética en investigación con número de registro 19 CI 25 006 004 del CIDOCS. Se realizó un estudio observacional, transversal, retrospectivo y descriptivo. Se reunieron las variables de interés de los pacientes (edad, sexo, antecedentes familiares de melanoma cutáneo, evolución, fototipo [escala de Fitzpatrick], topografía y escala de Clark y Breslow), mediante los expedientes clínicos, laminillas y bloques de parafina de dichos pacientes.
Análisis histopatológico
A través de la observación de las laminillas de tejidos obtenidos de los pacientes se determinaron las características histopatológicas. Tomando en cuenta los parámetros en la escala de Breslow, T1 es cuando el tumor mide verticalmente menos o igual a 1 mm, en T2 el tumor mide de 1 a 2 mm, T3 va desde 2 hasta los 4 mm y en T4 el tumor supera los 4 mm; y la escala de Clark es descrita con cinco niveles: nivel I el melanoma no sobrepasa la membrana basal (melanoma in situ), nivel II el melanoma llega hasta la dermis papilar sin cubrir en su totalidad, nivel III el tumor ocupa toda la dermis papilar y se extiende hacia la dermis reticular pero sin invadir, en el nivel IV el tumor invade a la dermis reticular y el nivel V significa que el tumor involucra el tejido celular subcutáneo. El análisis histopatológico se realizó empleando un microscopio óptico Leica DM500.
Análisis estadístico
El análisis estadístico se realizó con el programa International Business Machines Corporation Statistical Package for the Social Sciences (IBM SPSS) versión 25.0. Se evaluó la concordancia de los diagnósticos clínico e histopatológico por medio de estadística descriptiva (medidas de tendencia central como media, mediana, medidas de dispersión como desviación estándar, rangos intercuartílicos). Para el análisis de concordancia se utilizó kappa de Cohen y se consideró un valor de p < 0.05 como estadísticamente significativo.
Resultados
Durante el periodo de estudio se revisaron 45 expedientes de pacientes con sospecha clínica de MC, sin antecedentes familiares de melanoma. La mediana de la edad fue de 58 años, rango intercuartílico (RIC) 38.5-68.0 años. La edad mínima registrada fue de 7 años y la edad máxima de 68 años. El 51.5% (n=23) de los pacientes fueron hombres, mientras que el 48.9% (n=22) mujeres. No se observó diferencia estadística significativa entre la edad de los pacientes de acuerdo al sexo, p=0.959.
Se registraron 21 casos de MC confirmados por estudio histopatológico, sin antecedentes familiares de melanoma. La mediana para la edad fue de 62 años con RIC de 56 a 74 años, la edad mínima fue de 27 años y máxima de 8 años. El 52.4% (n=11) de los pacientes con MC fueron del sexo femenino, mientras que el 47.6% (n=10) del sexo masculino. No se observó diferencia estadística entre la edad de los pacientes por la variable sexo (p=0.876). El MES se presentó con mayor frecuencia entre las biopsias con 47.6% (n=10), seguido de MN con 38.1% (n=8) y finalmente MAL con 14.3% (n=3). Las características histopatológicas se muestran en la (Figura 1).

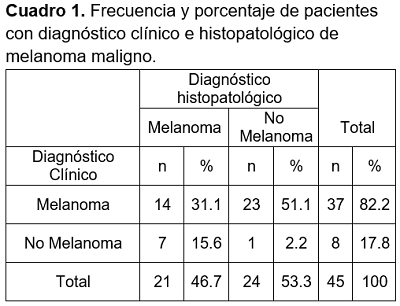
La concordancia entre el diagnóstico clínico para melanoma cutáneo comparado con el estándar de oro (resultado histopatológico para melanoma) fue de 31.1% (n=14), y la concordancia para el diagnóstico clínico de no melanoma comparado con el resultado histopatológico negativo para este tipo de cáncer fue de 2.2% (n=1). Mientras que la discordancia entre el diagnóstico clínico y el histopatológico para MC observado fue de 51.1% (n=23), y para no melanoma fue de 15.6% (n=7). Índice de Kappa de Cohen -0.278 (-27.8%), significancia estadística p=0.011. X2 1gl 0.05 = 6.51, p=0.01 (Cuadro 1).
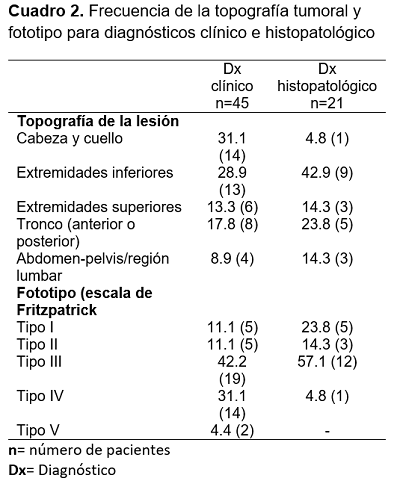
La frecuencia del tipo de MC a través del diagnóstico clínico para los pacientes varones se presentó en el 30% (n=3) de los casos MES, 20% (n=2) MAL y el 50% (n=5) MN. Mientras que en mujeres el 63.6% (n=7) de los casos presentaron MES, el 9.1% (n=1) MAL, y el 27.3% (n=3) MN, sin presentarse diferencia estadísticamente significativa (p=0.302). Por otro lado, la frecuencia del tipo de MC a través del diagnóstico histopatológico para pacientes varones se presentó en 30% (n=3) presentó MES, 20% (n=2) MAL y el 50% (n=5) MN. En las mujeres se presentó 63.6% (n=7) de los casos para MES, el 9.1%(n=1) MAL, y el 27.3% (n=3) MN, no se observó diferencia estadística (p=0.302). La frecuencia de la topografía de la lesión (p=0.587) y fototipo en la escala de Fritzpatrick se presentan en el Cuadro 2.
La profundidad de piel afectada por el MC fue medida por la escala de Clark. El grado I se reportó en el 42.9% (n=9), grado III el 19% (n=4), grado II en 14.3% (n=3), grado V en 14.3% (n=3), y el grado IV en 9.5%. El grosor tumoral del MC fue medida por la escala de Breslow. El índice de Breslow <1mm se reportó en 61.9% (n=13), >4mm en 23.8% (n=5), >2-4mm en 9.5% (n=2) y >1-2 mm en 4.8% (n=1). De éstos, La frecuencia del tipo de MC los varones fueron de 30% (n=3) con MES, 20% (n=2) MAL y el 50% (n=5) MN. En mujeres, el 63.6% (n=7) presentó MES, el 9.1%(n=1) MAL, y el 27.3% (n=3) MN, no se observó diferencia estadística (p=0.302).
Discusión
Estudios previos han encontrado una gran discordancia entre observadores en el diagnóstico histopatológico de lesiones pigmentadas. Patrawala y cols. en 2016 valoraron la discordancia de los parámetros histopatológicos en el MC de estudios previamente realizados, encontrando desacuerdos entre los informes externos e internos, que resultó en un cambio en la etapa patológica 19% de los casos, lo que resultó en un cambio en el manejo basado en las directrices de la Red Nacional Integral del Cáncer en 18% de los casos 8.
Otro estudio realizado por Bush y colaboradores en el 2015 intentaron determinar si la relación del diagnóstico atípico a maligno y la relación del diagnóstico benigno a maligno podían identificar diferencias entre los profesionales dentro de un grupo e individualmente, en el cual concluyeron que las medidas de la relación del diagnóstico atípico a maligno y del diagnóstico benigno a maligno son indicadores potenciales de rendimiento que pueden evaluar la incertidumbre del patólogo e identificar la desorientación diagnóstica10.
En este estudio, la prevalencia del MC en relación al sexo no presenta diferencia estadísticamente significativa en nuestro estudio, ya que, de los 21 casos diagnosticados histopatológicamente de MC, 11 casos (52.4%) corresponden al sexo masculino mientras que 10 (47.6%) corresponden al sexo femenino. Rosas y cols. encontraron en su estudio realizado en un periodo de 9 años 31 casos de MC, de los cuales 18 de estos (58.06%) corresponden al sexo masculino y 13 (41.94%) al sexo femenino, siendo estos datos similares a los vistos en nuestro estudio11.
En los pacientes de este estudio predominó el fototipo III con el 42.2% (n=19), lo que coincide con valores nacionales, siendo el fototipo III el más común que es más frecuente en el fototipo III y IV11. Además, dichas características pudieran deberse a factores en común, como la raza, pues en pacientes colombianos el fototipo III presenta la mayor frecuencia tanto en hombre y mujeres12. En contraste, en la pobación caucásica es más frecuente el fototipo I y II13.
En cuanto a la topografía, en el 31.1% (n=14) se presentó en cabeza y cuello, en 28.9% (n=13) se presentaron en extremidades inferiores, en tronco anterior o posterior fueron reportados en 17.8% (n=8), extremidades superiores en 13.3% (n=6) y en abdomen-pelvis o región lumbar el 8.9% (n=4), siendo distinto a lo visto en el estudio de Rosas y cols.11, en donde fue más frecuente en miembro inferior en un 41.95%, seguido de la cabeza, presentándose en un 25.80% de los casos, lo cual es similar a lo reportado en el estudio de Káram-Orantes y cols.13
El diagnóstico del MC es clínico e histopatológico. Para el diagnóstico clínico además de las características de las lesiones se utiliza el dermatoscopio, mientras que el diagnóstico histopatológico es considerado el estándar de oro con el que se puede medir la profundidad y el nivel de invasión. El porcentaje de concordancia del diagnóstico clínico comparado con el histopatológico no está completamente estandarizado. En este estudio se tomaron los casos de 5 años (2015 a 2019) de diagnósticos clínico e histopatológico de MC realizados en el Hospital Civil de Culiacán, siendo 45 casos a los que se consideró el diagnóstico de MC y, de los cuales, solo 21 casos resultaron con diagnóstico histopatológico de MC, obteniéndose una concordancia de 31.1% en los casos de diagnóstico clínico e histopatológico de MC y una discordancia de 51.1%. Dichos datos nos hacen tomar en cuenta que, aunque existen datos clínicos para poder sospechar o realizar el diagnóstico de MC, no existe algún método o escala con alta sensibilidad para diagnosticar MC. Además, ciertas características clínicas pueden ser similares al MC y llegar a confundir al médico, como la forma, diámetro o color.
Al evaluarse el material obtenido (laminillas y bloques de parafina), no hubo discordancia interobservador con el diagnóstico histopatológico, lo cual fue distinto a lo reportado por Patrawala y cols. en 2016, presentando desacuerdos entre los informes externos e internos, que resultó en un cambio en la etapa patológica 19% de los casos8.
De los subtipos de MC observados, el más frecuente fue el de extensión superficial con 47.6% (n=10) y el nodular con 38.1% (n=8), y acral lentiginoso 14.3% (n=3), sin ser diagnosticados por histología casos de léntigo maligno. En un estudio realizado por Káram-Orantes y cols. observaron que el subtipo de melanoma más frecuente fue el acral lentiginoso con 43% de los casos13, distinto a esta serie de casos, en la cual fue más común el de extensión superficial, siendo esto similar a la población caucásica como la europea5,14.
La profundidad de la piel afectada, medida por la escala de Clark, en este estudio se observó más frecuente el grado I en el 42.9% (n=9), y el grosor tumoral, medido por el índice de Breslow, fue de <1mm en 61.9% (n=13). En el estudio de Rosas y cols., el grado de Clark más común fue el IV, no documentando índice de Breslow, mientras que en el estudio de Káram-Orantes y cols., la escala de Clark fue de I y el índice de Breslow más frecuente fue de <0.75 mm (clasificación antigua), similar a nuestro estudio. 12,13
Conclusiones
En nuestro estudio el diagnóstico clínico de las lesiones presentó una baja concordancia en relación al estudio histopatológico. No obstante, incluir otros parámetros e incremento de tamaño de la muestra puede incrementar la relación entre ambos métodos diagnósticos.
REFERENCIAS