Rev Med UAS
Vol. 10: No. 3. Julio-Septiembre 2020
ISSN 2007-8013
Jesús Martinez-Garcia1*, Janice M. Vega-Meza2, Nora S. Martinez-Felix2, Gabriela Inzunza-Manjarrez2, José A. Quibrera-Matienzo3.
**Servicio de Neonatología, Centro de Investigación y Docencia en Ciencias de la Salud
de la Universidad Autónoma de Sinaloa en el Hospital Civil de Culiacán
*Correspondencia: : Dr. Javier Martínez García
Eustaquio Buelna No. 91, Col. Gabriel Leyva, CP. 80030, Culiacán, Sinaloa, México.
Tel: (667)7132606, Correo Electrónico: jjmtz64@hotmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n3.003
Recibido 06 de Marzo 2020, aceptado 28 de Agosto 2020
RESUMEN
Objetivos:Comparar la frecuencia de cardiopatía congénita en hijos de madre diabética e hijos de madre no diabética en el Hospital Civil de Culiacán. --- Material y métodos: (n=50) recién nacidos hijos de madre diabética y (n=50) recién nacidos hijos de madre no diabética fueron valorados por cardiología realizándose ecocardiograma doppler durante la 1er semana de vida. Se comparó la frecuencia de cardiopatía congénita en estos dos grupos. --- Resultados: Se diagnosticaron en el 78%(n=39) de los hijos de madre diabética algún tipo de cardiopatía congénita, mientras que en el grupo de madres no diabéticas se reportó en el 10% (n=5) algún tipo de cardiopatía. Con significancia estadística de (p=0.000). El riesgo de cardiopatía congénita en hijo de madre diabética fue de OR: 31.9 IC= 10.2-99.8. --- Conclusiones: Los hijos de madres diabéticas, tienen un porcentaje mayor de predisposición para presentar cardiopatía congénita debido a la acción ya conocida de la insulina la cual actúa como una horma anabólica primaria.
Palabras claves:Diabetes gestacional, cardiopatías congénitas.
ABSTRACT
Objectives: To compare the frequency of congenital heart disease in children of a diabetic mother and children of a non-diabetic mother at the Civil Hospital of Culiacan. --- Material and methods: (n = 50) newborn babies born to a diabetic mother and (n = 50) newborn babies born to a non-diabetic mother were evaluated by cardiology, performing a Doppler echocardiogram during the 1st week of life. The frequency of congenital heart disease in these two groups was compared. --- Results: Some type of congenital heart disease was diagnosed in 78% (n = 39) of the children of a diabetic mother, while in the group of non-diabetic mothers some type of heart disease was reported in 10% (n = 5). With statistical significance of (p = 0.000). The risk of congenital heart disease in the child of a diabetic mother was OR: 31.9 CI = 10.2-99.8. --- Conclusions: Children of diabetic mothers have a higher percentage of predisposition to present congenital heart disease due to the known action of insulin, which acts as a primary anabolic last.
Key words: Gestational diabetes, congenital cardiac anomalies.
Introducción
A nivel mundial se estima una prevalencia de diabetes gestacional (DG) del 7% de todos los embarazos, resultando más de 200,000 casos reportados anualmente. La DG en México afecta alrededor del 8 al 12% de los embarazos. Se considera que la población mexicana presenta una alta predisposición a desarrollarla. 1
Dentro de las complicaciones que llegan a manifestar los hijos de madre diabéticas, son peso excesivo o macrosomía, retraso en el crecimiento intrauterino sobre todo aquellas que ya se conocían con diabetes pregestacional, malformaciones más frecuentes reportadas son las cardiovasculares, trastornos metabólicos al nacer y respiratorios como la enfermedad de membrana hialina.3
Se recomienda solicitar glucosa en ayuno como primer tamizaje diagnóstico en la primera visita prenatal o bien realizarse, antes de la semana 13 de gestación, como detección temprana para las pacientes no diagnosticadas previamente con diabetes mellitus tipo 2. 4
Durante el control prenatal en la semana 18 – 20 de gestación se recomienda realizar ecografía (tamiz estructural); encaminada a valorar el corazón fetal con valoración de las 4 cámaras cardiacas y el tracto de salida debido a la fuerte asociación de malformaciones cardiacas en hijos de madre diabéticas.5-6
Actualmente la OMS estima que cada año 303,000 recién nacidos fallecen durante las 4 primeras semanas de vida, debido a anomalías congénitas, de los cuales las malformaciones del sistema cardiovascular representan un promedio de 6 a 8 por cada 1000 recién nacidos vivos. 7
De acuerdo con el reporte del INEGI de 2017 las malformaciones representan la segunda causa de muerte en menores de 5 años. Se reportaron 24,730 muertes de las cuales 3372 corresponde a malformaciones cardiovasculares. 8
En cuanto a la sobrevida de los pediátricos con diagnóstico de cardiopatía dependerá de la complejidad de está, así el momento de diagnóstico y tratamiento oportuno desde la etapa neonatal.
El sistema cardiovascular, inicia su formación a partir de la tercera semana de gestación e inicia su funcionamiento entre la cuarta y quinta semana de gestación. Se considera a las cardiopatías congénitas, como las alteraciones estructurales, patológicas y funcionales, generadas durante la organogénesis fetal, la cuales se manifiestan como alteraciones en el funcionamiento de la circulación sistémica. 9
Dentro de los factores de riesgo para presentar cardiopatías congénitas se enumeran grandes factores entre ellos la edad materna avanzada, edad paterna avanzada, madre adolescente, exposición durante el primer trimestre a las enfermedades del grupo TORCH,(toxoplasma, sífilis, rubéola, citomegalovirus, herpes) sarampión ,virus de la influenza, virus coxsakie, asma bronquial, epilepsia, hipertensión arterial crónica, alteraciones tiroideas, incompatibilidad a grupo ABO, o incompatibilidad al Rh, tanto bajo o sobrepeso materno, exposición a sustancias químicas, tabaco, alcohol y cafeína 10
En el periodo neonatal se recomienda clasificar las cardiopatías congénitas para mayor utilidad de la siguiente manera:
Material y metodos
Previa aprobación del proyecto por el comité local de investigación del Hospital Civil de Culiacán, de manera prospectiva se incluyeron 100 pacientes con nacimiento en el área de Neonatología de Hospital Civil con un embarazo de 37 semanas o más de edad gestacional que fueron programadas para operación cesárea durante el periodo comprendido de mayo a julio del 2017. Los criterios para ser incluidos en el estudio fueron: recién nacidos con nacimiento en el período de Junio a Noviembre de 2019, madre con prueba confirmatoria de diagnóstico de diabetes gestacional, recién nacidos con nacimiento en el período de Junio a Noviembre de 2019, madre sin diagnóstico de enfermedad gestacional. Los criterios de exclusión fueron recién nacidos pre término y puntaje bajo de Test de Apgar, los criterios de eliminación fueron los pacientes que no acudieran a la valoración.
En cada paciente se registraron datos como antecedentes: Edad de la madre, paridad, número de consultas, ultrasonidos, tratamiento para diabetes gestacional, edad gestacional, genero, vía de nacimiento, talla, test de Apgar.
El análisis de los datos se efectuó utilizando el programa estadístico SPSS v24, con cálculo de medias y desviación estándar para variables numéricas y en el caso de variables categóricas se calcularon proporciones y rango, como medidas de tendencia central y de dispersión. A todos los estimadores puntuales se les calcularon intervalos de confianza del 95%. Para la comparación de medias se utilizó la prueba t de student y para la comparación de proporciones la prueba Ji cuadrada. Un valor de P igual o menor a 0.05 fue considerado estadísticamente significativo.
Resultados
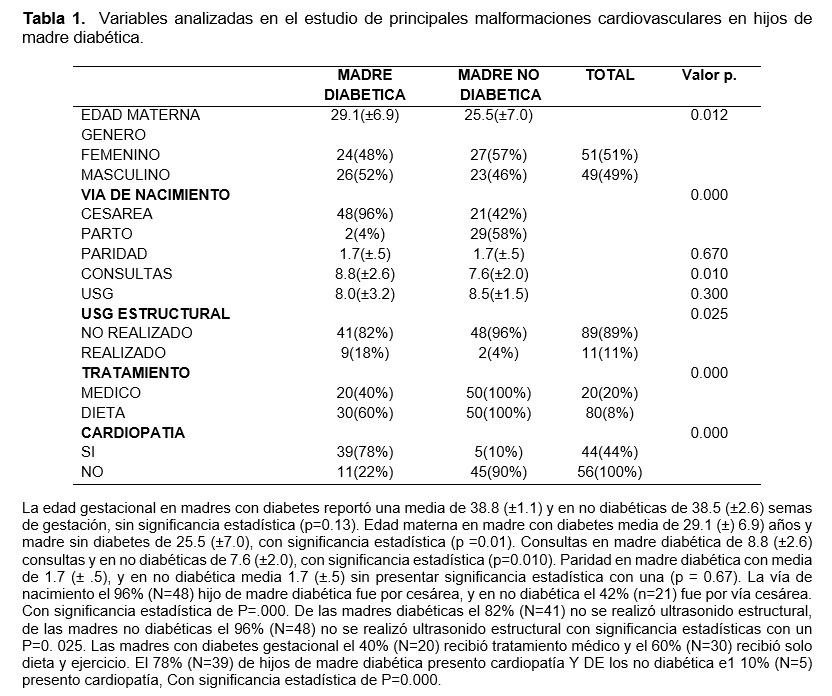
En lo que respecta a la edad materna la media de hijo de madre diabética fue de 29.1 (± 6.9) vs 25.5 (±7.0) ;(p =0.01). Las madres diabéticas no se realizaron ultrasonido estructural el 82% (n=41) vs 96% (n=48) ;(p= 0.025). De las madres con diagnóstico de diabetes gestacional el 40% (n=20) recibió tratamiento médico.
Se realizó cesárea a las madres diabéticas en el 96% vs 42%; (p= 0.000).
Se diagnosticó en hijos de madre diabética algún tipo de cardiopatía en el 78%vs 10%;(p=0.000). (Tabla 1)

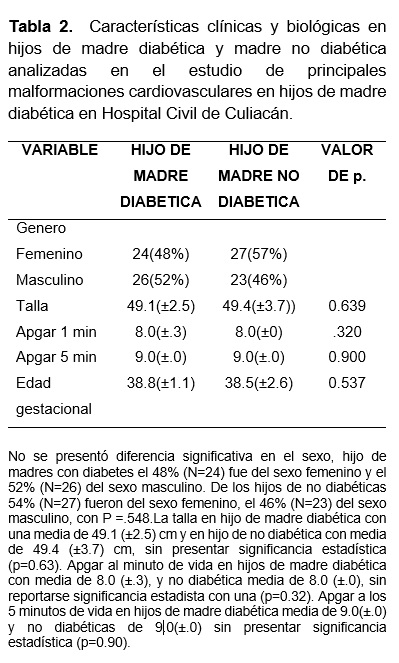
La distribución en cuanto al sexo de los recién nacidos de la muestra, no se presentó diferencia significativa, en madres diabéticas el 48% fueron del sexo femenino, del sexo masculino el 52%. Mientras que el grupo de no diabéticas 54% fueron del sexo femenino, el 46% fueron del sexo masculino, sin presentar significancia estadística con (p =.548). La edad gestacional de los recién nacidos se ubicó de la siguiente manera, madres con diabetes gestacional media de 38.8 (±1.1) vs 38.5 (±2.6) semas de gestación;(p=0.13).La talla reportada en hijos de madre diabética presento media de 49.1 (±2.5) cm vs 49.4 (±3.7) cm;(p=0.63). Apgar a los 5 minutos de vida en hijos de madre diabética se reporta una media de 9.0(±.0) vs 9.0(±.0) sin presentar significancia estadística (p=0.90). (Tabla 2)
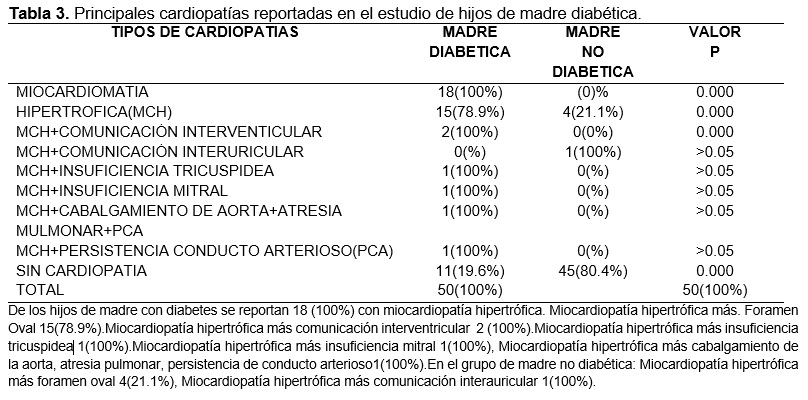
La principal cardiopatía reportada en el grupo de hijos de madre diabética fue Miocardiopatía hipertrófica reportándose un total de 18 pacientes lo que representa el 100%. La principal cardiopatía reportada en el grupo de hijos de madre no diabética fue miocardiopatía hipertrófica acompañada de foramen oval en 4 pacientes lo que representa 21.1%.Se reportaron en el grupo de hijos de madre diabética 15 pacientes con miocardiopatía hipertrófica, miocardiopatía más foramen oval lo que representa el 78.9%. Mientras que el grupo de madres no diabéticas se encontraron 4 pacientes con este tipo de cardiopatía, representando el 21.1%.En el grupo de hijos de madre diabética se reporta 1 paciente con miocardiopatía hipertrófica acompañado de comunicación interauricular, representando el (100%), no se encontró este tipo de cardiopatía en grupo de hijos de madre diabética. Se reporta 1 paciente en el grupo de hijos de madre diabética con cardiopatía de tipo miocardiopatía hipertrófica acompañado de insuficiencia tricúspidea, lo que representa (100%). En el grupo de madre no diabética no se encontró este tipo de cardiopatía. En el grupo de hijos de madre diabética se reporta 1 paciente con insuficiencia mitral representando el (100%), en el grupo de hijos de madre no diabética no se encontró esta cardiopatía. En el grupo de hijos de madre diabética se reporta 1 paciente con cardiopatía de tipo cabalgamiento de aorta más atresia pulmonar y conducto arterioso representando (100%). (Ver tabla 3). Se reportó en el grupo de hijos de madre de diabética 1 paciente con cardiopatía de tipo persistencia de conducto arterioso, representando 100%. Mientras que en el grupo de madre no diabética no se reportó esta cardiopatía. (Tabla 3). Reportándose en hijos de madre diabética un mayor riesgo de presentar cardiopatía congénita con un OR: 31.9 IC = 10.2-99.8.
Discusión
Se ha observado que en los hijos de madres diabéticas, tienen un porcentaje mayor de predispoción para presentar cardiopatía congénita debido a la acción ya conocida de la insulina la cual actúa como una horma anabólica primaria de crecimiento fetal ocasionando macrosomía y viceromegalia a nivel cardiaco y hepático. Cuando existe un exceso de glucosa, se produce un aumento en la síntesis de grasa y esta se deposita en los órganos antes mencionados, principalmente en el tercer trimestre del embarazo. 24
De acuerdo a Juan Calderon-Colmenero y colaboradores en su estudio de problemática de las cardiopatías congénitas en México se reporta como cardiopatía congénita más frecuente a la persistencia de conducto arterioso (20%), seguida de la comunicación interatrial (16.8%) y comunicación interventricular (11%); tetralogía de Fallot y atresia pulmonar con comunicación interventricular (9.3%); coartación aortica y estenosis pulmonar (3.6%) y la conexión anómala total de venas pulmonares (3%). 26
En nuestro estudio en comparación con el estudio realizado por de Parvin Akbariasbagh y colaboradores se reporta a la hipertrofia miocárdica en hijos de madre diabética como la principal cardiopatía con 25.7%, en nuestro estudio también encontramos a la hipertrofia miocárdica como la principal cardiopatía asociada hijo de madre con diabetes, reportándose en nuestro estudio a la hipertrofia miocárdica en un total de 100%.20
La segunda cardiopatía más frecuente reportada en el estudio previamente mencionado es la persistencia de foramen oval reportándose en el 22.8% de hijos de madre con diabetes, en nuestro estudio se reporta también el segundo lugar de frecuencia con el 78.9%.20
En nuestro estudio reportamos 1 recién nacido con cardiopatía hipertrófica más comunicación interventricular, mientras que algunos estudios como Juan Calderón-Colmenero y colaboradores, se reportan 8 casos y en el estudio de Akbariasbagh y colaboradores se reportan 8.9 casos, encontrándose por debajo de las estadísticas. 20
Se reportó 1 caso de miocardiopatía hipertrófica más insuficiencia de tipo tricuspidea así como también 1 caso de miocardiopatía hipertrófica más insuficiencia de tipo mitral en hijos de madre diabética, sin embargo este tipo de cardiopatía no se ha reportado en los estudios previamente mencionados. 20
Encontramos 1 caso de miocardiopatía hipertrófica más persistencia de conducto arterioso, el cual se ha reportado en otros estudios con 28.5 casos asociado a hijo de madre diabética, encontrándose por debajo de las estadísticas. 20
Se reportó en hijo de madre con diabetes 1 caso de miocardiopatía hipertrófica acompañado de atresia pulmonar y conducto arterioso actualmente no se han descrito casos similares. 20
En el presente estudio se describe una fuerte asociación de padecer cardiopatía congénita en hijos de madre diabética, reportándose un OR: 31.9 IC = 10.2-99.8
En el grupo de hijos de madre no diabéticas se reportaron un total de 5 pacientes con algún tipo de cardiopatía diabética, reportándose 4 pacientes con miocardiopatía hipertrófica acompañado de foramen oval lo que equivale al 21.1% del total de la muestra, encontrándose en un porcentaje mayor en comparación con otros estudios donde se reporta 12.9%.20
Se reportó 1 caso de miocardiopatía hipertrófica acompañado de comunicación interauricular, encontrándose en un porcentaje menor a lo reportado en otros estudios con 2.8 casos en hijos de madre no diabetica.20
La edad materna se reporta con una media en el grupo de madres con diabetes gestacional de 29.1± 6.9 años, mientras que el grupo de hijos de madre no diabética fue del 25.5±7.0 años, lo cual se reporta similar a la literatura, donde describen una media de 29.9±6 años para madres diabéticas y 28.6±4.5 años para las madres no diabéticas. 20
En cuanto al control prenatal se reportó una media de consultas prenatales en los hijos de madre diabética de 8.8 (±2.6) consultas, en el grupo de madre no diabética del 7.6(±2.0) consultas, en la literatura se describe un control prenatal en porcentaje de 100% para hijos de madre con y sin diabetes. 20
En cuanto a la edad gestacional reportamos una media en madres con diabetes gestacional de 38.8(± 1.1) y en las madres no diabéticas de 38.5(± 2.6) semas de gestación, considerándose pacientes más cercanos al termino del embarazo comparado con otros estudios donde se reporta una edad gestacional con media de 37.4(± 1.5) en las madres diabéticas y 36.9(± 1.1) 20
De los pacientes en estudio no se han reportado defunciones hasta el momento, refiriéndose 1 paciente a otra unidad hospitalaria para su tratamiento quirúrgico de manera urgente.
Conclusión
Concluimos que nuestro estudio es muy similar a lo reportado en la literatura actual, sin embargo, presenta algunas limitaciones como lo son el tamaño de la muestra, además de que no contamos con la medición de hemoglobina glucosilada lo cual nos proporcionaría el control glucémico de las madres previo al nacimiento.
Debido a la población y el número de nacimientos reportados en nuestro servicio, se logró recolectar un tamaño de muestra de 100 pacientes lo cual consideramos pequeño, sería importante incrementar el tamaño de la muestra para obtener resultados más significativos y así reportar una adecuada prevalencia o bien realizar algunos estudios retrospectivos con la información que se aporte con este estudio, sería importante continuar con el seguimiento pediátrico de cada uno de los pacientes e implementar estrategias diagnosticas más minuciosas en los hijos de madre diabética, en los primeros días de vida.
Referencias