Rev Med UAS
Vol. 10: No. 2. Abril-Junio 2020
ISSN 2007-8013
Patricia Zulema Márquez-Iribe1, Fred Morgan-Ortiz2*, Mario Alberto López-Castro3, Fred Valentín Morgan-Ruiz3, Maleni Martínez-Lopez4
*Correspondencia: Dr. Fred Morgan Ortiz
Eustaquio Buelna No. 91, Col. Gabriel Leyva, CP. 80030, Culiacán, Sinaloa, México
Tel: (667)7132606, Correo Electrónico: fmorganortiz@hotmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n2.002
Recibido 20 de Febrero 2020, aceptado 18 de Marzo 2020
RESUMEN
Objetivo: Evaluar la frecuencia de hallazgos histeroscópicos anormales en mujeres con falla recurrentes en la implantación en pacientes sometidas a fertilización in vitro/inyección intracitoplasmática de esperma (FIV/ICSI).--- Metodología: Estudio observacional, descriptivo, transversal, retrolectivo, en el cual se analizaron los expedientes clínicos de pacientes con falla en la implantación posterior a uno o más procedimientos de FIV/ICSI y que fueron sometidas a histeroscopía diagnostica en el periodo de junio de 2017 a junio de 2018 en el centro de reproducción asistida Embryogen, Culiacán, Sinaloa, México. Durante el estudio de la histeroscopía se analizó la frecuencia de alteraciones anatómicas y las principales alteraciones incluyendo pólipos, miomas submucosos, tabique uterino o si el estudio fue normal, así como las complicaciones relacionadas con el procedimiento.--- Resultados: En el 28.8% (n=15) de las pacientes sometidas a histeroscopía se encontró una alteración endocavitaria siendo el septo uterino el más frecuente con un 40% (n=6/15), los pólipos endometriales en un 26.6% (n=4/15) y las adherencias uterinas en un 20% (n=3/15). ---Conclusiones: En pacientes con falla de implantación es importante realizar la histeroscopía, para descartar la presencia de alteraciones anatómicas de la cavidad uterina que pueden afectar la implantación como el septo uterino, miomas y pólipos.
Palabras claves:Hallazgos histeroscópicos, infertilidad, falla de implantación.
ABSTRACT
Objective: To evaluate the frequency of abnormal hysteroscopic findings in women with recurrent implantation failure in patients undergoing in vitro fertilization/intracytoplasmatic sperm injection (IVF/ICSI). --- Methodology: Observational, descriptive, cross-sectional, retrolective study, in which the clinical records of patients with failure to implant after one or more IVF / ICSI procedures and who underwent diagnostic hysteroscopy in the period of June 2017 were analyzed. to June 2018 at the Embryogen assisted reproduction center, Culiacán, Sinaloa, Mexico. During the hysteroscopy study, the frequency of anatomical alterations and the main alterations were analyzed, including polyps, submucosal fibroids, uterine septum or if the study was normal, as well as complications related to the procedure. ---Results: In 28.8% (n = 15) of the patients undergoing hysteroscopy an endocavitary alteration was found, with the uterine septum being the most frequent with 40% (n = 6/15), endometrial polyps in 26.6% (n = 4/15) and uterine adhesions by 20% (n = 3/15). ---Conclusions: In patients with implantation failure it is always important to perform hysteroscopy, to rule out the presence of anatomical alterations of the uterine cavity that may affect implantation such as the uterine septum, fibroids and polyps. The correction of these alterations can increase the implantation rate.
Keywords: Hysteroscopic findings, infertility, implantation failure.
Introducción
La infertilidad se define como la condición caracterizada por la falta de lograr un embarazo clínico después de 12 meses de relaciones sexuales sin protección anticonceptiva o debido al deterioro de la capacidad de una persona para reproducirse.1 Puede ser primaria, si la pareja nunca ha logrado un embarazo, o secundaria, si tras haber tenido un embarazo, no logran concebir uno nuevo.2
Las causas de infertilidad son múltiples, siendo la causa masculina responsable en 30% de los casos y un 30% de causa femenina, el resto corresponde a causas mixtas e idiopática. Se estima que afecta entre el 8 y 12 % de las parejas en edad reproductiva en todo el mundo.3
El término falla de implantación se refiere a dos tipos diferentes de situaciones, aquellos en los que nunca ha habido evidencia de implantación (no hay producción detectable de HCG en suero) y aquellos que tienen evidencia de la implantación (producción detectable de HCG en suero) pero no avanzó más allá de la formación de un saco gestacional visible en la ecografía.4
La falla recurrente de implantación (FRI) es una entidad clínica en la que se presentan al menos dos fracasos consecutivos de implantación, a pesar de la transferencia de al menos tres embriones de buena calidad y clínicamente no se alcanza una etapa reconocible de embarazo por la ultrasonografía.5
La histeroscopía es actualmente el único método directo utilizado para observar cambios fisiológicos y patológicos endometriales, así como para realizar biopsias y tratamientos precisos. Se está convirtiendo rápidamente en el estándar de oro para el diagnóstico de enfermedades intrauterinas.6
La Histeroscopía se ha aplicado a mujeres sometidas a fertilización in vitro/inyección intracitoplasmática de esperma (FIV/ICSI) desde la década de 1980, esta presenta ventajas únicas en el diagnóstico y tratamiento de la infertilidad. Con los avances tecnológicos este procedimiento se ha vuelto más simple, económico y mínimamente invasivo y que puede ser realizado de manera ambulatoria.7
El presente estudio tiene como objetivo describir las alteraciones endocavitarias más frecuentes, asociadas al fallo recurrente de implantación.
Material y métodos
Se realizó un estudio observacional, descriptivo, transversal, retrolectivo. La población estudiada fueron pacientes infértiles con fallas en la implantación posterior a fertilización in vitro/inyección intracitoplasmática de esperma (FIV/ICSI) a las cuales se les realizó histeroscopía en la clínica de reproducción asistida Embryogen durante el periodo comprendido de junio de 2017 a junio de 2018. Se incluyeron todos los expedientes clínicos de pacientes con falla en la implantación que se sometieron a histeroscopía y posteriormente se les realizó un nuevo ciclo de FIV/ICSI. Se excluyeron a las pacientes con infecciones pélvicas y pacientes con sospecha de embarazo. Se eliminaron del estudio a las pacientes con los expedientes incompletos. En cada expediente clínico se analizó la edad de las pacientes, tipo de infertilidad (primaria o secundaria), hallazgos histeroscópicos encontrados, y numero de transferencias embrionarias controladas (TEC) realizadas posterior al procedimiento y frecuencia de pacientes que lograron el embarazo posterior a histeroscopía. Para el análisis estadístico se hizo cálculo de media y desviación estándar para el caso de variables numéricas y con proporciones y rango para el caso de variables categóricas. A cada estimador puntal se le calcularon intervalos de confianza del 95%. Con el propósito de hacer comparaciones internas de variables categóricas se utilizó la prueba Ji cuadrada para muestras independientes y prueba t de student. El cálculo de muestra fue no probabilístico por conveniencia. Una vez que se diagnosticó a la paciente con falla en la implantación se programó para realizarse una histeroscopía diagnóstica-quirúrgica bajo anestesia, con la paciente en posición de litotomía dorsal previa vaciamiento vesical. La histeroscopía se realizó utilizando un histeroscopio Storz tipo Betochi con canal de trabajo y en caso necesario de acuerdo con los hallazgos de la histeroscopía diagnóstica (Mioma o tabique uterino) se utilizó un resectoscopio con asa monopolar previa dilatación cervical. Se cuantificó la entrada y salida de solución de glicina al 1.5%. para distender la cavidad uterina. Posteriormente se realizó un análisis de datos sobre los hallazgos histeroscópicos.
Resultados
En este estudio se analizaron 52 pacientes con falla recurrente en la implantación (al menos dos fallas previas en ciclos de FIV/ICSI) que se sometieron a histeroscopía previa a un nuevo ciclo de transferencia.
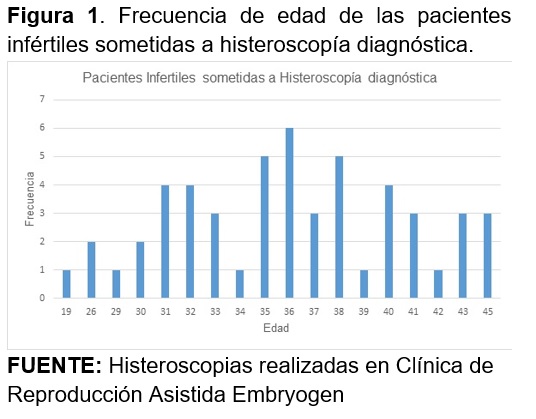
La edad promedio de las pacientes fue de 35.8 años (DE: 5.2; Mínimo 19 y Máximo 45). Al analizar la frecuencia de edad de las pacientes infértiles sometidas a histeroscopía diagnóstica, se encontró que el 34. 6% (n=18) eran menores de 35 años, mientras que el 65.38% mayores de 35 años (Figura 1).
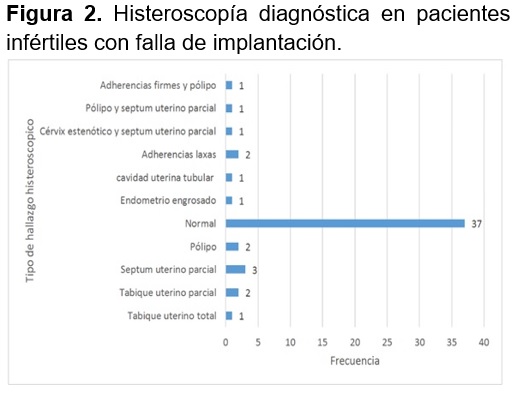
En el 28.8% (n=15) de las pacientes sometidas a histeroscopía se encontró una alteración endocavitaria siendo el septo uterino el más frecuente con un 40% (n=6/15), los pólipos endometriales en un 26.6% (n=4/15) y las adherencias uterinas en un 20% (n=3/15) (Figura 2).
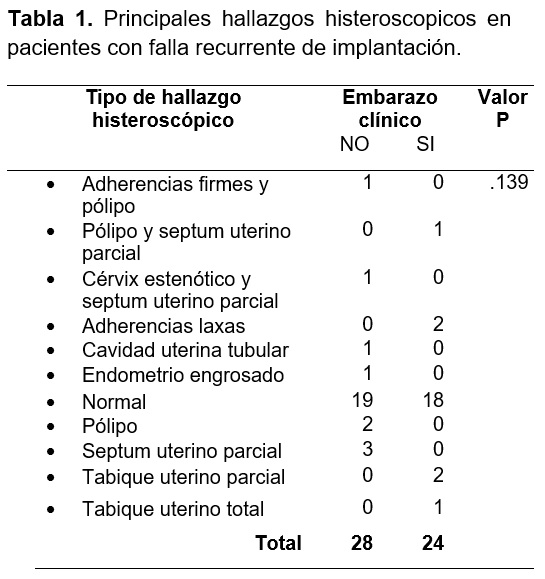
En el 46.1% (n=24) de las pacientes que se realizó TEC posterior al estudio histeroscópico lograron un embarazo (Tabla 1).
El número de ciclos necesarios para lograr el embarazo fue de 1.3 (DE:.7, con un mínimo de 1 y un máximo de 4 ciclos). 18 de las 24 pacientes lograron el embarazo en el primer ciclo (75 %), 5 en dos ciclos (20.8%) y solo 1 paciente (4.1%) requirió de 4 ciclos de TEC.

Discusión
Dentro de las causas de infertilidad femenina, el factor uterino tiene una prevalencia de un 10%. El útero desempeña un rol fundamental dentro del proceso reproductivo, participando en eventos claves como el transporte espermático, la implantación embrionaria y la nutrición fetal, motivo por el cual las anomalías uterinas congénitas y adquiridas, como miomas uterinos, pólipos endometriales y adherencias intrauterinas ejercen un impacto negativo significativo sobre la fertilidad.8
Se ha demostrado que la histeroscopía es el método definitivo para la evaluación de la cavidad uterina y el diagnóstico de anomalías asociadas. Varios estudios han demostrado que la cavidad uterina tiene que investigarse como parte del estudio de infertilidad, ya que la histeroscopía es mucho más precisa que otros métodos de diagnóstico, como, por ejemplo, la histerosalpingografia. En el estudio actual, esta también fue la principal indicación para realizar una histeroscopía diagnóstica. Según los resultados de los estudios previos, parece que más de 1/3 de los pacientes interpretados como normales después de una histerosalpingografia tienen una anormalidad uterina después de la histeroscopía diagnóstica, que podría ser una causa significativa de falla reproductiva.9
También se ha estudiado el papel de la histeroscopía en pacientes con ciclos de Fertilización in vitro previamente fallidos. Una revisión sistemática reciente y un metaanálisis de dos ensayos clínicos controlados aleatorizados y tres no aleatorizados en 1691 pacientes, concluyeron que la histeroscopía antes de un intento posterior de FIV aumenta significativamente las probabilidades de concepción en pacientes con al menos dos intentos fallidos de FIV.10
Aproximadamente un 5–10% de las mujeres infértiles presentan miomas, sin embargo, luego de excluir otras causas de infertilidad, son responsables de sólo el 1 a 3% de los casos de infertilidad. El impacto de los miomas sobre la fertilidad es controversial y la evidencia disponible proviene principalmente a partir de estudios observacionales, que señalan un aumento de las tasas de embarazo a continuación de la miomectomía.11
El mecanismo a través del cual los pólipos endometriales ejercen su impacto negativo sobre la fertilidad es desconocido y se ha especulado que podrían interferir con el transporte espermático y el proceso de implantación.12
El impacto de los pólipos en la infertilidad depende principalmente de su tamaño y ubicación. Un estudio prospectivo aleatorizado del impacto de los pólipos en un programa de fertilización in vitro, por Lass et al. ** concluyeron que los pólipos endometriales pequeños (menos de dos centímetros) no disminuyen la tasa de embarazo después de la fertilización in vitro, pero existe una tendencia hacia una mayor pérdida del embarazo.13
Estudios retrospectivos señalan una influencia indirecta sobre la fertilidad, ya que posterior a la polipectomía aumenta en forma significativa la tasa de embarazo hasta en un 76%. Yanaihara y col, han sugerido que la localización del pólipo endometrial es un factor determinante, y que a continuación de la resección de pólipos ubicados en el ostium tubario se observa un aumento significativo de las tasas de embarazos en ciclos espontáneos.14
Al comparar los resultados obtenidos con la literatura, los hallazgos fueron similares. Los hallazgos normales encontrados en este estudio fueron de un 72% de la población estudiada, ligeramente mayor al reportado en un estudio hecho en Francia 201012, el cual se reporta un 60% de sus pacientes sin alteraciones. Sin embargo, es menor el porcentaje reportado en un estudio hecho en Brasil durante el 201015 en el cual reporta un 38.3% de normalidad.
Con respecto a la edad promedio afectada en el estudio fue de 35 años con un rango de 19 a 45 años el cual difiere a los estudios realizados en Francia y Brasil, en donde su edad promedio es de 30 años.
Solo se presentó una complicación (1.9%) en el total de pacientes sometidas a histeroscopía, la cual fue un sangrado pro desagarro de cérvix, a diferencia de los estudios anteriormente mencionados donde no se presentaron.
Los hallazgos histeroscópicos más frecuentes fueron el septo uterino (40%), seguido de los pólipos endometriales (26%) y las adherencias uterinas en un (20%), datos similares a los encontrados en un estudio realizado en México 201516 en el cual los hallazgos más frecuentes fueron los pólipos en un (31%), a diferencia del septo uterino el cual se encontró solo en un (4%).
En el estudio, el tipo de infertilidad más frecuente fue la infertilidad primaria presentándose en un 55.8% de los casos, resultado similar al observado en Francia con un 73.4% de las pacientes. Y difiere al encontrado en Brasil ya que ellos reportan un 42.8%.
Los resultados que se obtuvieron reflejan que un alto porcentaje de las pacientes con infertilidad no tienen alguna alteración estructural en la cavidad uterina. Sin embargo, en las pacientes en que, si se encontraron alteraciones anatómicas, está demostrado que brindando un tratamiento con técnicas quirúrgicas (histeroscopía terapéutica o miomectomia) influye positivamente en la tasa de implantación.
Conclusiones
La histeroscopía es una herramienta útil para el diagnóstico y tratamiento de diversas alteraciones de la cavidad uterina en pacientes con infertilidad.
La causa más frecuente de alteración uterina fue la presencia del septo uterino.
No existe evidencia estadísticamente significativa que sugiera que los hallazgos histeroscópicos están relacionados con la falla de implantación (no consecución del embarazo).
No existe evidencia estadísticamente significativa que nos indique que existe relación entre la histeroscopía diagnóstica y la tasa de embarazo
No existe evidencia estadísticamente significativa que nos indique que existe una relación entre la preparación endometrial post-histeroscopía y la consecución del embarazo.
Referencias