Rev Med UAS; Vol. 9: No. 3. Julio-Septiembre 2019
ISSN 2007-8013
Alejandra Obeso-Pereda1, Karla Castro-Bórquez1, Érika Celis-Aguilar2, Eugenia Hernández-Castillo3
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v9.n3.005
*Autor de correspondencia: Érika Celis-Aguilar
Eustaquio Buelna #91 Col. Gabriel Leyva, C.P. 80030, Culiacán Sin. México.
Teléfono (667) 713-2606 y 713-7978 email erikacelis@hotmail.com
Recibido 16 de enero de 2019, aceptado 22 de mayo de 2019
RESUMEN
La trombosis del seno sigmoides (TSS) es una de las complicaciones intracraneales de la otitis media (OM) y consiste en la formación de un trombo en el seno sigmoides y/o en el seno transverso, que se puede extender hacia el bulbo yugular o a la vena yugular interna con desenlaces fatales si no es manejada de manera oportuna. Los signos típicos de la trombosis del seno sigmoides son fiebre en picos, cefalea y papiledema, los cuales pueden enmascararse por el uso previo de antibióticos, representando un reto diagnóstico. El tratamiento de la TSS es controversial. Se presenta un caso de TSS con síntomas atípicos en el que el diagnóstico fue radiológico, fue tratado con revisión quirúrgica de la mastoides y antibióticos obteniendo resultados favorables.
ABSTRACT
Lateral sinus thrombosis (LST) is one of the intracranial complications of otitis media (OM) and consists in the formation of a thrombus in the sigmoid sinus and/or in the transverse sinus, which can extend into the jugular bulb or the internal jugular vein with fatal outcomes if is not promptly treated. Typical signs of lateral sinus thrombosis are fever in spikes, headache and papilledema, which can be masked by previous use of antibiotics, representing a diagnostic challenge. The treatment of LST is controversial. We present a case of LST with atypical symptoms in which the diagnosis was made through imaging. It was treated with surgical revision of the mastoid and antibiotics obtaining favorable outcomes
INTRODUCCIÓN
La otitis media crónica se define como la persistencia de infección en el oído medio y mastoides por un período mayor o igual a 3 meses aunado a la perforación de la membrana timpánica (MT), dicha infección puede abarcar el oído medio y las celdillas mastoideas1. Por la proximidad a la fosa craneal media y posterior se pueden desarrollar complicaciones que, aunque infrecuentes en la actualidad por el uso de antibióticos, pueden llegar a poner en peligro la vida. Estas complicaciones se dividen típicamente en intratemporales, que incluyen mastoiditis aguda o crónica, parálisis facial, laberintitis, hipoacusia y petrositis; y extratemporales o intracraneales como lo son los abscesos epidurales, subdurales y cerebrales, meningitis otógena y la trombosis del seno sigmoides (TSS)2. El término de TSS se refiere a la formación de un trombo en el seno sigmoides y/o en el seno transverso, que se puede extender al bulbo yugular o a la vena yugular interna. Esta trombosis o tromboflebitis puede originarse debido a una extensión directa de la infección de oído medio o mastoides o por vía hematógena por las venas emisarias. Los signos típicos de la TSS son fiebre en picos, cefalea y papiledema, los cuales pueden enmascararse por el uso previo de antibióticos, representando un reto diagnóstico3. Presentamos un caso con síntomas atípicos de TSS, se describe el diagnóstico y tratamiento.
Presentación del caso
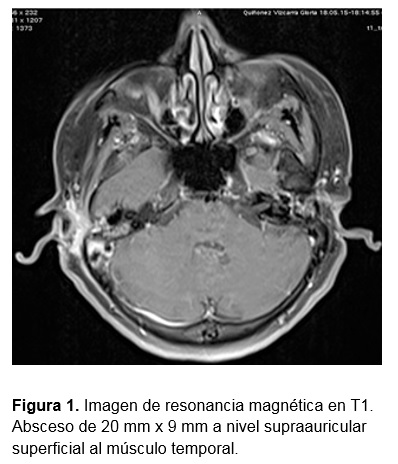
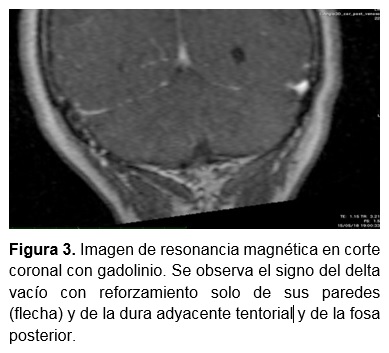
Paciente femenino de 60 años de edad con antecedente de otorrea bilateral intermitente desde la infancia, mastoidectomía izquierda a los 40 años sin complicaciones aparentes y mastoidectomía más timpanoplastía derecha 8 meses previos al padecimiento actual. Inicia un mes previo a su ingreso con dolor en región retroauricular derecha que se acompaña de aumento de volumen, rubor y calor localizado, lo cual mejora parcialmente con tratamiento sintomático. A las dos semanas se agrega salida espontánea de material purulento retroauricular acompañado de dolor, sin fiebre, cefalea u otorrea; acude a revaloración con médico tratante quien prescribe antibioticoterapia no especificada e inicia protocolo diagnóstico con tomografía de oído, la cual reporta cambios postquirúrgicos de mastoidectomía derecha, dehiscencia del tegmen mastoideo y TSS. Por presentar salida espontánea de material caseoso se realizó drenaje parcial de absceso en consultorio y se inició tratamiento con ceftriaxona y clindamicina, sin mostrar mejoría. La paciente acude a valoración a nuestro centro, encontrándose a la exploración física signos vitales dentro de parámetros normales, neurológicamente íntegra, sin datos de focalización; otoscopía con MT derecha íntegra con injerto retraído y blanquecino. Se observan datos de inflamación en región retroauricular derecha (signo de Griesinger) y fístula drenando material purulento escaso. Se solicita angioresonancia de cabeza y cuello la cual reporta ocupación líquida de celdillas mastoideas y ambos oídos medios, proceso inflamatorio de tejidos blandos en región periauricular derecha, absceso supraauricular (Figura 1) y se confirma TSS ipsilateral (Figuras 2 y 3). Se realiza biometría hemática y química sanguínea, que se reportan dentro de parámetros normales

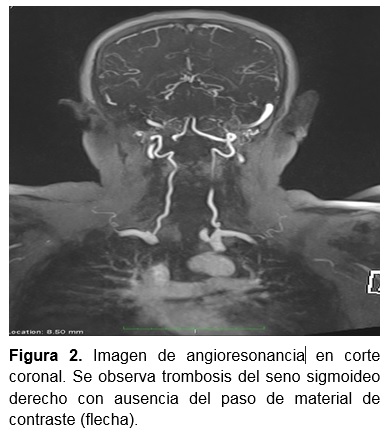
Es valorada en conjunto con el servicio de neurocirugía y se programa para revisión de mastoidectomía y drenaje de absceso de urgencia, además se inicia cobertura antibiótica de amplio espectro. Se realizó cirugía con los siguientes hallazgos: absceso temporal derecho, absceso en cavidad mastoidea derecha, dehiscencia del tegmen mastoideo y fístula de líquido cefalorraquídeo (LCR). Se realizó la plastia de tegmen mastoideo con un colgajo vascularizado de músculo temporal. Se drenaron abscesos. La paciente cursó bajo vigilancia intrahospitalaria sin presentar eventualidades, recibió manejo antibiótico con ceftriaxona 2g IV cada 12 horas y vancomicina 1g IV cada 12 horas por 8 días; por parte de neurocirugía se administró acetazolamida 250mg VO cada 8 horas y medidas generales para evitar el aumento de la presión intracraneana. Por adecuada evolución egresó en el sexto día postoperatorio y se continuó con seguimiento semanal por consulta externa. De manera ambulatoria se indicó enoxaparina 40mg SC cada 24 horas por 14 días como profilaxis antitrombótica por la indicación de reposo absoluto por neurocirugía y se completó antibiótico por vía oral con levofloxacino 500mg cada 24 horas por 21 días. La paciente fue sometida posteriormente a revisión de oído medio y timpanoplastía por colesteatoma residual en mesotímpano. La paciente se encuentra libre de infección y sin complicaciones asociadas al trombo.
Discusión
Las complicaciones de otitis media ocurren hasta en el 12.5% de los pacientes con OM y pueden desarrollarse por contigüidad o por invasión vascular4. Se presenta un caso con afección atípica del seno sigmoides, el diagnóstico fue inicialmente radiográfico. La tomografía simple de oído mostraba una heterogeneidad de densidades en seno sigmoides y una dehiscencia de este y la resonancia magnética confirmó el diagnóstico. El tratamiento se basó en antibióticos sistémicos y drenaje quirúrgico de los abscesos. Una segunda complicación se registró al encontrar dehiscencia del tegmen mastoideo.
La TSS, aunque en general infrecuente, representa la tercera complicación intracraneal de la OM, después de la meningitis y el absceso cerebral5. Ocurre tras la afectación mastoidea y extensión de la infección en dirección posterior, produciendo inflamación de la íntima del seno sigmoides, propiciando la formación de trombos, los cuales pueden sobreinfectarse o ser causa de émbolos4. La trombosis séptica se puede considerar un mecanismo de protección, en el cual se forma un trombo obliterante que impide la propagación de la infección al resto del sistema nervioso central. Inicia con erosión de la región mastoidea secundaria a la presencia de colesteatoma, tejido de granulación o ambos, causando formación de absceso adyacente al seno; el cual ocasiona necrosis de la pared dural y adherencia de fibrina, células sanguíneas y plaquetas, dando como resultado la formación de un trombo mural3. Frecuentemente se encuentran involucrados gérmenes como Streptococcus pneumoniae, estreptococos del grupo A, Staphylococcus aureus, Haemophilus influenzae y Pseudomonas aeruginosa, siendo más frecuente en la población general el neumococo6. El cuadro clínico involucra signos inespecíficos, así como datos de focalización en algunos pacientes. Ha de sospecharse ante un paciente con OM que refiere cefalea intensa (que puede ser unilateral), otalgia, mareo e inestabilidad, mal estado general, fotofobia, diplopía (por parálisis del nervio abdúcens) o rigidez nucal (con el resto de signos meníngeos negativos); la fiebre en picos, presentación clásica de TSS en la era preantibiótica, no se presenta de manera constante hoy en día debido al uso de antibióticos que enmascaran el cuadro7. El signo de Griesinger, descrito como dolor y edema sobre la apófisis mastoides ocasionado por la trombosis de las venas emisarias, se considera patognomónico de la TSS3. En ocasiones puede objetivarse papiledema por hidrocefalia secundaria. Con frecuencia se presenta asociada a otras complicaciones intracraneales (abscesos epidurales o cerebrales, meningitis, hidrocefalia8. El diagnóstico por imagen, al igual que la clínica, es muy variado. Se debe considerar una investigación sistemática apropiada de estudios de neuroimagen, que incluyen tomografía computada, resonancia magnética nuclear y angiografía (angiotomografía, angioresonancia o angiografía computada). La resonancia magnética nuclear se considera superior a la tomografía computada para la detección de trombosis. En ella es posible encontrar interrupción del flujo en el sitio de la obstrucción del seno venoso, así como retorno del flujo sanguíneo. Un signo típico encontrado en los estudios de imagen contrastados es el signo “delta” (Figura 3), el cual consiste en un defecto del flujo del seno sigmoides con realce de la pared dural en la región subyacente al trombo.9
Debido a su baja incidencia, es difícil la realización de revisiones sistemáticas que permitan llegar a un consenso en cuanto al tratamiento óptimo de la TSS en adultos. La mayoría de los reportes son de población pediátrica, por la mayor frecuencia de OM en este grupo etario.
Aunque su mortalidad es baja (menos del 1%)10, complicaciones de la TSS incluyen síndrome de vena cava superior y émbolos sépticos, entidades que ponen en riesgo la vida. Las modalidades de tratamiento actuales incluyen tratamiento con antibióticos y cirugía con o sin uso de anticoagulantes. Tradicionalmente las intervenciones incluyen timpanomastoidectomía, aspiración del trombo o evacuación del seno sigmoides y en ocasiones ligadura de la vena yugular interna.
En una serie de casos realiza por Funamura y colaboradores, se reportaron 5 casos de pacientes pediátricos, todos fueron sometidos a procedimientos quirúrgicos desde una miringotomía hasta timpanomastoidectomía y ligadura de la vena yugular interna o craneotomía; tres fueron sometidos a anticoagulación con heparina no fraccionada seguido de heparina de bajo peso molecular. El seguimiento a largo plazo con imagenología no correlacionó la resolución del trombo con la persistencia o resolución de los síntomas11. Se concluyó que no está claro el papel de los procedimientos quirúrgicos y el uso de anticoagulantes de rutina. Algunos otros autores abogan por un tratamiento conservador, en el que en casos seleccionados el uso de antibióticos y con una respuesta temprana se puede suspender la intervención quirúrgica12.
Singh y colaboradores reportaron su experiencia en dos casos de TSS otógena, ambos fueron tratados con cirugía de mastoides e impregnación antibiótica bajo el principio de que la formación del trombo es secundaria a la infección y el control de ésta representa el objetivo principal. Así, con el control del sitio de infección, el trombo resuelve.7
En otro estudio retrospectivo se analizaron los resultados de 15 pacientes a lo largo de 11 años con trombosis otógena del seno lateral. Doce pacientes se sometieron a una manipulación operatoria del seno lateral, que incluyó: descompresión, aspiración con aguja, venotomías con evacuación de coágulo o pus. Doce pacientes fueron anticoagulados con heparina de bajo peso molecular y tres pacientes no fueron anticoagulados. Diez de catorce pacientes que se sometieron a una venografía de resonancia magnética de seguimiento tuvieron evidencia de recanalización parcial o completa del seno lateral. Los cinco pacientes con hidrocefalia ótica se recuperaron según lo determinado por un examen fundoscópico normal y la recuperación de paresia abdúcens. Se concluyó que la recanalización del seno venoso intracraneal lateral ocurrió en la mayoría de los pacientes en esta serie. Sin embargo, el papel de la intervención quirúrgica y la anticoagulación sigue sin ser claro13.
En pacientes con otitis media crónica complicada se requiere un alto grado de sospecha con realización temprana de estudios radiográficos. Las complicaciones de la otitis media pueden ser múltiples como en este caso. El tratamiento de la TSS es controversial (ver tabla 1), en el caso presentado no se requirió apertura del seno o drenaje de trombo, se obtuvieron resultados favorables con el control del sitio de infección con drenaje de absceso mastoideo e impregnación antimicrobiana; no se ligó la vena yugular interna. La paciente recibió anticoagulantes por el reposo absoluto requerido por la fistula de LCR. Estudios en la literatura muestran controversia en el tratamiento de estos casos, más pacientes son necesarios para normar conducta. Se recomienda manejo conservador con antibioticoterapia sistémica y mastoidectomía simple en pacientes con trombosis de seno sigmoides.
Conclusión
La TSS es una entidad poco frecuente en la actualidad por el uso de antibióticos de manera temprana en la OM. Sin embargo, son estos mismos los que pueden enmascarar la sintomatología en caso de existir complicaciones, por lo que ha de considerarse siempre la posibilidad de trombosis u otras complicaciones aún en ausencia de signos clínicos típicos. El tratamiento de la trombosis debe individualizarse en cada caso.
REFERENCIAS