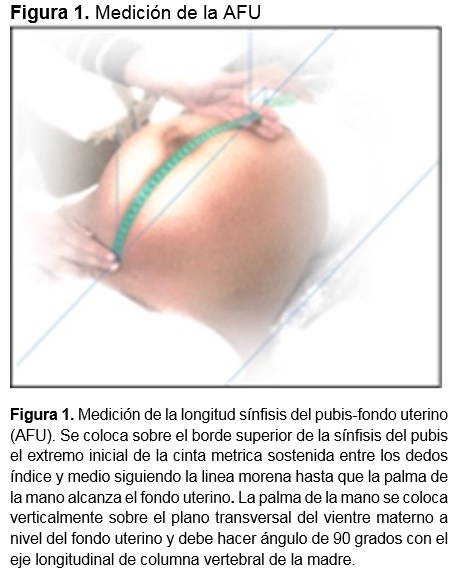
Rev Med UAS; Vol. 8: No. 4. Octubre-Diciembre 2018
ISSN 2007-8013
Marco Antonio Avila-Vergara1,2,*, Alejandra Perea-Maldonado3, Maria Isabel Torres-Lugo3, Ubaldo Iñiguez-Abitia1,2, Javier Conde-Romero1, Manuel Rendón-Moreno1, Ma Armida Fernández-Angulo4, Yesenia Felix-Felix5
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v8.n4.003
*Correspondencia: Marco Antonio Avila Vergara
Calle Sauces s/n, Fraccionamiento Los Fresnos, C.P.80019
Culiacán, Sinaloa, México.
Correo electrónico: mavila_v@uas.edu.mx
Recibido 10 Julio 2018, aceptado 22 Agosto 2018
Resumen:
Objetivo. Evaluar la exactitud de la estimación del peso fetal al inicio del trabajo del parto mediante la medición estandarizada de la altura del fondo uterino (AFU) y la fórmula de Johnson/Toshach ajustada al índice de masa corporal materno (JTA). Material y Métodos. Se estudiaron 293 pacientes con embarazo a término en trabajo de parto, con feto único vivo. Se usó regresión lineal para estimar el peso fetal (PF) con la fórmula de Johnson/Toshach (JT) e índice de masa corporal (IMC) materno como variables independientes y el peso del recién nacido (PRN) como la variable dependiente, a este modelo lo denotamos JTA. Se comparó JTA contra JT y USG, para medir su exactitud mediante el Error Medio Absoluto (DAM) y el Porcentaje de Error Medio Absoluto (PEMA). Resultados. El modelo JTA fue: PF=680.3 + 0.869 x JT - 9.38 x IMC, R2=82.7%. Los errores de estimación de acuerdo al IMC materno fueron: Peso normal, USG (DAM=102.8, PEMA=3.2), JT (DAM=128.1, PEMA=3.9), JTA (DAM=132.8, PEMA=4.2); Sobrepeso: USG (DAM=172.8, PEMA=5.4), JT (DAM=137.9, PEMA=4.3), JTA (DAM=143.1, PEMA=4.3); Obesidad: USG (DAM=161.3, PEMA=5.0), JT (DAM=180.2, PEMA=5.7), JTA (DAM=169.8, PEMA=5.3). No se observó diferencia significativa entre el PRN (3281.2±448.9 g.) y los PF estimados por USG, JT o JTA. Conclusión. La estandarización en la medición de la AFU y el modelo ajustado JTA, mejora la exactitud de la estimación del PF en mujeres con sobrepeso y obesidad, al momento del parto.
Palabras clave: Johnson/Toshach, peso fetal, altura del fondo uterino, índice de masa corporal, embarazo a término.
Estimation of the fetal weight at the time of delivery using standardized measurement of the fundal height and Johnson/Toshach formula adjusted to the body mass index
ABSTRACT
Objective. To evaluate the accuracy of standardized symphysis fundal height (SFH) using the Johnson/Toshach formula adjusted to the body mass index (JTA) for the estimation of the fetal weight at the beginning of labor. Material and Methods. A total of 293 patients with a single live fetus and full-term pregnancies were studied. Linear regression was used to estimate the fetal weight (FW); the maternal body mass index (BMI) and Johnson/Toshach formula (JT) as the independent variables and the weight of the newborn as the dependent variable, this model was denoted JTA. The FW estimated by JTA was compared against JT and ultrasound fetometry using the mean absolute error (MAE) and the mean absolute percentage error (MAPE). Results. The JTA adjusted model was FW = 680.3 + 0.869JT - 9.38BMI and R2 = 82.7%. In women with normal BMI, USG showed prediction errors (MAE=102.8, MAPE=3.2), JT (MAE=128.1, MAPE=3.9), JTA (MAE=132.8, MAPE=4.2); overweight, USG (MAE=172.8, MAPE=5.4), JT (MAE=137.9, MAPE=4.3), JTA (MAE=143.1, MAPE=4.3); Obesity, USG (MAE=161.3, MAPE=5.0), JT (MAE=180.2, MAPE=5.7), JTA (MAE=169.8, MAPE=5.3). No significant difference was observed between birth weight and estimated FW by USG, JT or JTA. Conclusion. Using standardized symphysis fundal height (SFH) and the Johnson/Toshach formula adjusted to the body mass index (JTA) improve the accuracy of FW estimation in overweight and obese women at the time of delivery.
Key Words: Johnson-Toshach; fetal weight; symphysis fundal height; body mass index; term pregnancy.
Antecedentes
La alta prevalencia de sobrepeso y obesidad en mujeres embarazadas se asocia a macrosomía fetal, por lo que el conocimiento del peso fetal al inicio del trabajo de parto es relevante para prevenir resultados perinatales adversos1. Antes de la introducción del ultrasonido (USG), el juicio clínico sobre el tamaño del feto dependía de la palpación externa del feto y medición del contorno uterino2,3,4. La fórmula de Johnson/Toshach ha sido el procedimiento clínico mas utilizado para estimar el peso fetal durante el embarazo 5,6. Se ha reportado que la medición de la altura del fondo uterino (AFU) mejora al final del embarazo, con una especificidad de 94% para detectar fetos mayores de 4000 g. y tiene buena correlación con el método ultrasonográfico7,8,9,10,11. Actualmente el estándar diagnóstico de crecimiento fetal es el ultrasonido seriado durante el curso del embarazo12. Desafortunadamente no todas las mujeres tienen esta posibilidad, por lo cual los métodos clínicos siguen siendo de uso común en unidades hospitalarias de atención del parto13. La obesidad y su acelerado ascenso en algunos países, en los cuales más de la mitad de las mujeres embarazadas presentan sobrepeso u obesidad14,15 y los reportes de que la tercera parte de las mujeres embarazadas incrementará su peso por arriba de lo recomendado a lo largo de la gestación independientemente de su IMC pregestacional16,17, representa un problema de salud pública. Esto plantea la necesidad de evaluar los procedimientos utilizados para estimar el peso fetal antes del nacimiento en este contexto. Debido a que la obesidad materna puede afectar la precisión ultrasonográfica del estado anatómico-fetal18,19,20, el efecto en la estimación del peso fetal tanto clínica como ultrasonogáfica siguen siendo controvertidos7,21. La nueva tecnología y la aplicación de modelos matemáticos a los procedimientos clínicos con el objetivo de mejorar la precisión en la predicción del peso del recién nacido (PRN), deben ser validados en la práctica clínica22,23,24. En este trabajo se evalúa la exactitud de la estimación del peso fetal con el método de Johnson/Toshach ajustado al IMC de la madre.
Material y métodos
Diseño del estudio. Cohorte. Población de estudio. Participaron 302 mujeres con embarazo a término no complicado, que acudieron de manera consecutiva a la atención del parto en el Hospital General Regional No. 1 del Instituto Mexicano del Seguro Social, Culiacán, Sinaloa, México. Previo consentimiento de la paciente, se realizaron los procedimientos de la norma de atención del parto normal. El protocolo fue aprobado por la Coordinación de Investigación en Salud con registro R-2013-2501-48. Se incluyeron pacientes sanas con embarazo a término no complicado, con feto único vivo en presentación de vértice y que hayan tenido su parto o cesárea dentro de las primeras 24 horas de su ingreso a sala de labor. Se excluyeron pacientes con ruptura de membranas, oligohidramnios o polihidraminios. Los criterios de eliminación fueron miomas uterinos o restricción del crecimiento fetal intrauterino.
Mediciones en sala de labor

Metódos estadísticos.
Se usó regresión lineal para estimar el peso fetal (PF) con la fórmula de Johnson/Toshach (JT) e IMC materno como variables independientes y el peso del recién nacido (PRN) como la variable dependiente. Se seleccionó una muestra aleatoria del 30% del total de la muestra inicial para ajustar el modelo JTA. Como medidas de exactitud en la estimación clínica del PF, tanto para JT como JTA, se calcularonl el error absoluto medio (DAM) definido como el peso estimado menos el peso real al nacimiento, y el porcentaje de error absoluto (PEMA) definido como el error absoluto medio entre el peso real por 100,. Para medir la concordancia entre observadores se calculó el coeficiente de correlación intraclase (CCI). Los procedimiento estadísticos se realizaron en SPSS v22. Un valor de p<.05 se consideró estadísticamente significativo.
Resultados
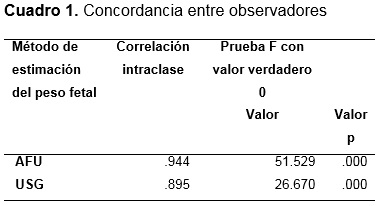
Se utilizaron tres observadores para estimar la concordancia entre observadores utilizando coeficiente de correlación intraclase (ICC), para la medición de AFU (ICC=.944, F=51.5, p=.000) y para USG (ICC=.895, F=26.7, p=.000) lo cual muestra excelente concordancia. Cuadro 1
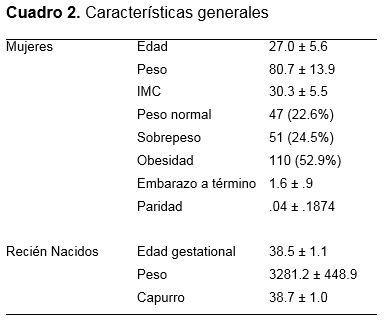
De 302 mujeres seleccionadas se eliminaron 9 (5 por oligohidramnios, 3 por RCIU y 1 por miomas). Se analizó la muestra de n=293 pacientes, se seleccionó aleatoriamente el 30% (n=100) para ajustar el modelo de regresión. La muestra final para comparar los métodos fue de n=193. Las características generales muestran, pacientes con promedio de edad 26.8±5.8 años, IMC 30.3±5.5 kg/m2, embarazos a término 1.6±.07, paridad .04±.19, edad gestacional 38.5±1.1 semanas. Cuadro 2
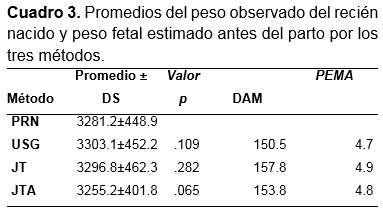
El modelo de regresión para estimar el peso fetal con la fórmula de Johnson/Toshach ajustada por el IMC (JTA) fue PF=680.3+.869JT-9.38IMC, con los tres parámetros significativos (p=.000, p=.000, p=.008) y R2=82.7%. No se observó diferencia significativa entre el peso promedio observado del RN 3281.2±448.9 g. con el estimado por JT que promedió 3296.8±462.3 g. (p=.282) o con USG que promedió 3303.1±452.2 g. (p=.109) ni con JTA 3259.9±401.8 g. (p=.065). El error absoluto promedio y el porcentaje de error absoluto promedio fue menor al utilizar USG (DAM=150.5, PEMA=4.7) que por JTA (DAM=153.8, PEMA=4.8) o por JT (DAM=157.8, PEMA=4.9). Cuadro 3
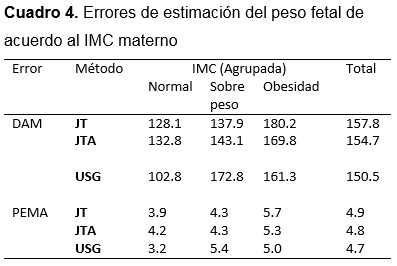
En mujeres con IMC normal, USG tiene menores errores de predicción (DAM=102.8, PEMA=3.2) que JT (DAM=128.1, PEMA=3.9) o JTA (DAM=132.8, PEMA=4.2); no así en mujeres con sobrepeso donde USG tiene (DAM=172.8, PEMA=5.4) los cuales son mayores a JT (DAM=137.9, PEMA=4.3) o JTA (DAM=143.1, PEMA=4.3). En mujeres con obesidad USG obtuvo los menores errores de predicción (DAM=161.3, PEMA=5.0) que JT (DAM=180.2, PEMA=5.7) o JTA (DAM=169.8, PEMA=5.3) . Cuadro 4
Discusión
Nuestros resultados muestran que la predicción clínica y ultrasonográfica del PRN en mujeres con embarazo a término al inicio del trabajo de parto, ambos tienen buena exactitud con un PEMA menor al 5%, manteniéndose la superioridad del método ultrasonográfico, sin diferencias significativas entre las medias. Por lo que la medición de la AFU para predecir el PRN sigue siendo útil y confiable en lugares donde no se cuenta con historial médico de seguimiento del crecimiento fetal por USG. Las limitaciones de la medición de la AFU son la forma en que se realiza y la variabilidad entre diferentes observadores, en este estudio al comparar entre tres médicos que fueron entrenados en el procedimiento de medición de la AFU, se obtuvo una concordancia excelente. La estandarización en la medición y la relación lineal de las mediciones de AFU (SFH por sus siglas en inglés) conforme avanza el embarazo, explicaría que AFU al final del embarazo mejore la exactitud12,28 .
Mongelli y Gardosi29,30 proponen utilizar modelos ajustados a las características de la madre para mejorar la predicción del PRN de ambos métodos y Chien y cols.31 reportan que la estimación clínica es afectada por el IMC. En esta muestra el 77.4% de las mujeres tuvieron un IMC igual o mayor de 25 kg/m2 de ahí la importancia de hacer estas consideraciones. El modelo ajustado PF=680.3+.869JT-9.38IMC muestra una relación significativa entre el PF y el IMC de la madre. Al igual que USG o AFU la media de la predicción con este modelo (JTA) no tiene diferencia significativa con el PRN; con errores de predicción mayores a USG) y menores a JT de manera mínima.
Al categorizar el IMC de la madre en normal, sobrepeso y obesidad, observamos que en mujeres con IMC normal, el error de predicción por USG es menor que JT y JTA con una diferencia de 30 en DAM. En mujeres con sobrepeso, los errores de predicción por USG (DAM=172.8, PEMA=5.4) son mayores que los de JT (DAM=137.9, PEMA=4.3) y JTA (DAM=143.1, PEMA=4.3). En mujeres con obesidad, USG fue el mejor (DAM=161.3, PEMA=5.0), seguido por JTA con (DAM=169.8, PEMA=5.3) y por último JT (DAM=180.2, PEMA=4.9). Esto concuerda con otros estudios que han reportado que en mujeres con IMC mayor a 25 kg/m2 el USG pierde exactitud al final del embarazo 32,33; así, Kritzer y cols.34 reportan PEMA 5.0, 6.8 y 5.1 para USG en mujeres con IMC normal, sobrepeso y obesidad clase 1 respectivamente34. Por último, Weiner y cols. 35 reportan que los métodos ultrasonográfico, clínico y USG extrapolado tienen una exactitud de 72.5, 74.3, y 71.1% respectivamente. Lo cual significa que los procedimientos clínicos deben ser estandarizados y evaluados en poblaciones diferentes en estudios subsecuentes, para conocer las ventajas del método clínico AFU.
En este reporte, donde los médicos residentes fueron estandarizados en el método clínico de medición de la AFU, observamos estimaciones del PF similares a la fetometría por USG realizada por médicos certificados. La fetometría por USG es el procedimiento más exacto en mujeres con IMC normal. Sin embrago, en mujeres con sobrepeso es mejor el modelo ajustado JTA. Por tanto en mujeres con sobrepeso y obesidad los métodos clínicos JT o JTA, se mantienen como una buena alternativa para estimar el peso fetal al inicio del trabajo de parto, en embarazos a término con feto único vivo.
Referencias