Rev Med UAS
Vol. 10: No. 4. Octubre-Diciembre 2020
ISSN 2007-8013
Dr. Oscar Abelardo Murúa-Millán1*. Dra. Martha Adriana González-Fernández2
*Correspondencia: Oscar Abelardo Murúa-Millán.
Dirección: Laguna de Tamiahua No. 1247, Col. Periodistas, Culiacán, Sinaloa. CP. 80060.
e-mail: dr.oscarmurua@gmail.com Tel. 6691417736.
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n4.008
Recibido 30 de Septiembre de 2020, aceptado 28 de Octubre 2020
RESUMEN
La apendicitis aguda es causa frecuente de asistencia al servicio de urgencias y la apendicectomía predomina como una de las intervenciones quirúrgicas de urgencia más practicadas en todo el mundo. El apéndice es el órgano abdominal más variable en términos de posición y extensión. El diagnóstico clínico de apendicitis aguda es incierto en el 30-40% de los casos, la decisión de operar basado en la misma puede conducir a encontrar apéndices normales en el 15-30% de los casos. El protocolo diagnóstico por imagen incluye el ultrasonido, la tomografía computarizada y la resonancia magnética. La tomografía computarizada es el método de elección, por su alta sensibilidad y especificidad, permitiendo una evaluación detallada de la anatomía, así como valorar la presencia de hallazgos secundarios y presencia de complicaciones, en casos negativos es capaz de detectar diagnósticos diferenciales de la apendicitis aguda.
Palabras clave: Apendicitis, anatomía, tomografía computarizada, ultrasonido, resonancia magnética.
ABSTRACT
Acute appendicitis is a frequent cause of emergency department attendance, and appendectomy predominates as one of the most commonly performed emergency surgeries in the world. The appendix is the most variable abdominal organ in terms of position and extension. The clinical diagnosis of acute appendicitis is uncertain in 30-40% of cases, the decision to operate based on it can lead to finding normal appendices in 15-30% of cases. The diagnostic imaging protocol includes ultrasound , computed tomography and magnetic resonance imaging. Computed tomography is the method of choice, due to its high sensitivity and specificity, allowing a detailed evaluation of the anatomy, as well as assessing the presence of secondary findings and the presence of complications, in negative cases it is capable of detecting differential diagnoses of acute appendicitis
Key words: Appendicitis, anatomy, computed tomography, ultrasound, magnetic resonance.
Introducción
El abdomen agudo es un concepto descriptivo amplio que define una situación clínica de urgencia o emergencia, caracterizada por un comienzo agudo de síntomas abdominales. Su importancia radica en que el actuar de forma precisa repercute en el pronóstico del paciente.
La apendicitis aguda es una razón habitual de asistencia al servicio de urgencias, su intervención quirúrgica predomina como una de las más practicadas en todo el mundo.1-3
La estrategia diagnóstica debe de ser precisa para evitar complicaciones, por lo que es necesario la combinación de una clínica adecuada en combinación con estudios de laboratorio y de imagen como métodos complementarios, en caso de que la clínica no sea concluyente.
En la rutina clínica el diagnóstico se rige con base de la anamnesis y exploración física habitual, así como por la presencia de marcadores inflamatorios en sangre periférica elevados, sin embargo, ninguno de estos es diagnóstico ni específico para esta enfermedad.4
Mitigar la tasa de mortalidad de esta patología depende de las estrategias del sistema de salud para un diagnóstico y tratamiento oportuno en presentaciones agudas.1
Embriología del apéndice.
El apéndice tiene un origen embriológico en el intestino medio en conjunto con otras estructuras anatómicas del tracto gastrointestinal como el intestino delgado, el ciego, el colon ascendente y la mitad derecha del colon transverso; todas estas estructuras a su vez tienen suministro arterial por la arteria mesentérica superior. Está presente en la octava semana de gestación y los primeros acúmulos de tejido linfático se desarrollan durante la semana quince de gestación. 5
Histológicamente el apéndice es similar al ciego, ya que incluye fibras musculares circulares y longitudinales. Dentro de la capa submucosa se contienen los folículos linfoides en número aproximado de 200, el mayor número de ellos se encuentra entre los 10 y los 30 años de edad con un descenso en su número después de los 30 años y ausentes completamente después de los 60, esto podría explicar la forma de presentación clínica de esta enfermedad. 6
El ciego corresponde al inicio del intestino grueso. Es caudal a la apertura ileocecal y se localiza en la fosa ilíaca derecha. Es una estructura en cavidad intraperitoneal. El ciego continúa con el colon ascendente a la entrada del íleon y habitualmente está en contacto con la pared anterior del abdomen. 7
El apéndice es un cilindro hueco y estrecho fusionado al ciego, conserva tejido linfoide en la pared y está adherido al íleon terminal por el mesoapéndice, que contiene los vasos apendiculares.7-8
Su diámetro longitudinal promedio es entre los 5 – 10 cm, aunque puede conseguir medidas iguales o mayores a 30 cm, y su grosor oscila con diámetros menores a 7 mm. 9
El suministro arterial del ciego y el apéndice, incluye:
La arteria cecal anterior con origen en la arteria ileocólica (rama de la arteria mesentérica superior).
La arteria cecal posterior con origen en la arteria ileocólica (rama de la arteria mesentérica superior).
La arteria apendicular con origen en la arteria ileocólica (procedente de la arteria mesentérica superior).7,8
La posición del apéndice está ampliamente relacionada con el desarrollo embriológico del ciego después de la décima semana de vida intrauterina, el intestino fetal regresa a la cavidad abdominal, para bajar gradualmente hacia la fosa ilíaca derecha, la pared anterolateral del ciego se prolonga y aumenta sus dimensiones más rápido que las otras partes, y esto resulta en el desplazamiento del apéndice de su posición original en el ápice del ciego, hasta una posición anteromedial. Por lo que se puede concretar que los cambios de posición sufridos por la migración cecal determinen el trayecto del apéndice y por lo tanto la clínica en su forma patológica.
El apéndice es el órgano abdominal más variable en términos de posición, extensión y relación con otros órganos. El conocimiento de las variaciones en la posición es importante porque, en la apendicitis, las posiciones variables pueden producir síntomas y signos diferentes que pueden enmascarar el diagnóstico. 10
Se ha establecido una fuerte asociación entre posiciones atípicas del apéndice (post-ileal y pélvica) y el desarrollo de una apendicitis avanzada. 11
Las posiciones del apéndice y su trayecto se definen en:
- Retrocecal: el trayecto del apéndice es hacia cefálico detrás del ciego llegando a la porción inicial del colon ascendente.
- Pélvica: el trayecto del apéndice se dirige hacia caudal, sobre el músculo psoas mayor, con su punta superando el borde superior de la parte inferior de la pelvis.
- Post-ileal: la porción distal del apéndice está en una posición posterosuperior al íleon terminal y dirigido hacia el bazo.
- Subcecal: el trayecto del apéndice se encuentra caudal al ciego, descansando en la fosa ilíaca derecha y separada del músculo ilíaco por un revestimiento peritoneal local.
- Pre-ileal: la porción distal del apéndice se encuentra en una posición anterior-superior al íleon terminal y dirigida hacia el bazo.
- Paracecal: el trayecto del apéndice se sitúa lateralmente al ciego y colon ascendente.
- Otras posiciones (ectópicas): el apéndice no se ajusta a ninguna de las posiciones descritas anteriormente. 7
Localización del apéndice cecal.
Se realizó un estudio, donde a partir de la autopsia de 377 cadáveres. Donde el 87.8 % (N = 288) eran hombres y 12.2 % (N = 46) eran mujeres. La edad osciló entre 18 y 89 años (media = 33.6 años). En orden descendente, las posiciones encontradas del apéndice fueron las siguientes: retrocecal: 43.5 % (164), Subcecal: 24.4 % (92), post-ileal: 14.3 % (54), pélvica: 9.3 % (35) Paracecal: 5.8 % (22), pre-ileal: 2.4 % (9), y otras posiciones: 0.27 % (1) La mayoría de los apéndices retrocecales (98.8 % - 162) descansaban libremente en el receso retrocecal. La longitud del apéndice varió de 1.0 a 20.0 cm (Media = 11.4 cm). 11
Etiología y fisiopatología.
El término apendicitis hace referefencia al proceso apendicular agudo del apéndice debido a la obstrucción de su luz y a la infección resultante.12
Su etiología es multifactorial, se asocia con mayor frecuencia a la formación de apendicolitos o a la hipertrofia de las placas de Peyer que originan proceso infeccioso en el cual existe acumulación de material purulento en su interior y engrosamiento en su pared por infiltración por células inflamatorias, con posterior isquemia y necrosis de la misma que puede resultar en perforación y la subsecuente formación de absceso apendicular como principales complicaciones agudas.1,12.
La posibilidad de perforación apendicular se basa en una relación entre el tiempo y la progresión de la enfermedad, a medida que transcurre el tiempo, existe un incremento en la tasa de perforación. 4
Epidemiología.
Hasta el 12 % de la población internacional presenta un cuadro de apendicitis aguda en algún momento de su vida. Es más común en sexo masculino que en el sexo femenino.2
La edad de presentación más frecuente es entre 10 y 20 años y es poco comun en pacientes menores de 2 años y mayores de 60 años.2 Después de los 70 años el riesgo de presentar apendicitis es del 1 %. 6
Cuadro clínico y presentación.
La variabilidad de las localizaciones apendiculares puede dificultar el diagnóstico de esta enfermedad, ya que pueden presentar una clínica que se puede contextualizar en síntomas típicos y atípicos, aún no se cuenta con un marcador específico confiable y la tasa de apendicectomías negativas se mantiene entre el 15 % y el 50 %. 4,13-14
En un cuadro clínico típico el dolor es progresivo en el transcurso de 12 a 24 horas, y está presente en el 95% de los pacientes con esta patología. El dolor está en determinar por fibras viscerales aferentes, y se caracteriza por ser localizado en topografía de epigastrio asociado a anorexia (90 % de los casos) y a náuseas (60 % de los casos). En el paso de 6 a 12 horas de iniciado el cuadro la inflamación del apéndice se expande a los órganos que lo rodean y al peritoneo parietal, por el cual el dolor es localizado en el punto de Mc Burney (este se encuentra en la línea que une la espina ilíaca anterosuperior derecha con el ombligo, a una distancia respecto al ombligo equivalente a dos tercios de la distancia entre el ombligo y la espina ilíaca). En el examen físico el paciente adquiere posición antiálgica, con elevación leve de la temperatura de hasta 38 grados centígrados, sin embargo, hasta 50 % de los pacientes mantienen una temperatura normal. La palpación abdominal muestra rebote positivo, resistencia abdominal voluntaria e involuntaria. 6
El examen físico minucioso en los pacientes con sospecha de apendicitis tendría más importancia incluso que la historia del dolor, la cual en muchas ocasiones es subjetiva y el paciente o los familiares no responden con exactitud al interrogatorio clínico. Es así que de los síntomas, solamente el dolor continuo en la fosa ilíaca derecha tuvo una elevada sensibilidad y una asociación estadísticamente significativa con un diagnóstico definitivo de apendicitis, mientras que tres signos físicos: el dolor a la palpación del abdomen en el cuadrante inferior derecho, la presencia del punto doloroso de McBurney y el signo doloroso de Rovsing muestran sensibilidad y simultáneamente buenos valores predictivos positivos. 15
En un comportamiento clínico atípico la manifestación más frecuente es la diarrea (40 % de los casos), seguido del dolor en el hipogastrio (25.7 % de los casos), y otros de menor frecuencia como el dolor periumbilical (17.1 % de los casos), dolor en cuadrante superior derecho (8.5 % de los casos), dolor dorsolumbar (8.5 % de los casos ), disuria (7.8 % de los casos), y fiebre elevada (5 % de los casos ). 14,16
Las consideraciones anatómicas del cuadro inicial en adultos, incluyen, en un apéndice retrocecal dolor en flanco derecho a la palpación, el psoas está irritado y origina flexión de la cadera con dolor a su extensión, así como relación con síntomas urinarios. En el apéndice subcecal y pélvico es mas comun el dolor suprapúbico y el aumento en la frecuencia urinaria. En localización pre-ileal y post-ileal el apéndice se ve envuelto por el íleon lo que impide su contacto con el peritoneo parietal y el retraso en los síntomas.17
Escala de Alvarado.
La escala de Alvarado (AS) hace referencia en dar un puntaje por síntoma, signo y anormalidad en el estudio de laboratorio encontrada en pacientes con sospecha de apendicitis aguda. Se suman los puntos y se clasifica según corresponda.
Los criterios que incluye la escala de Alvarado son dolor en fosa ilíaca derecha y leucocitosis >10,000 células/mm3 con 2 puntos, dolor migratorio, dolor a la descompresión, fiebre, náusea o vómito, anorexia, leucocitosis, neutrofilia >75 % con 1 punto. Una vez que se establece el puntaje de Alvarado, se puede clasificar en menor de 5 puntos a pacientes con duda diagnóstica, 5 a 6 sugestivo, 7 a 8 probable y 9 a 10 muy probable apendicitis, con una sensibilidad del 89 % en el diagnóstico de apendicitis.18
El sistema de calificación de Alvarado es uno de los sistemas de clasificación más ampliamente utilizados por los médicos, donde la puntuación de más de 7 es considerada suficiente para realizar apendicectomía. 19
Hallazgos por imagen de apendicitis aguda.
Tomografía en fase simple:
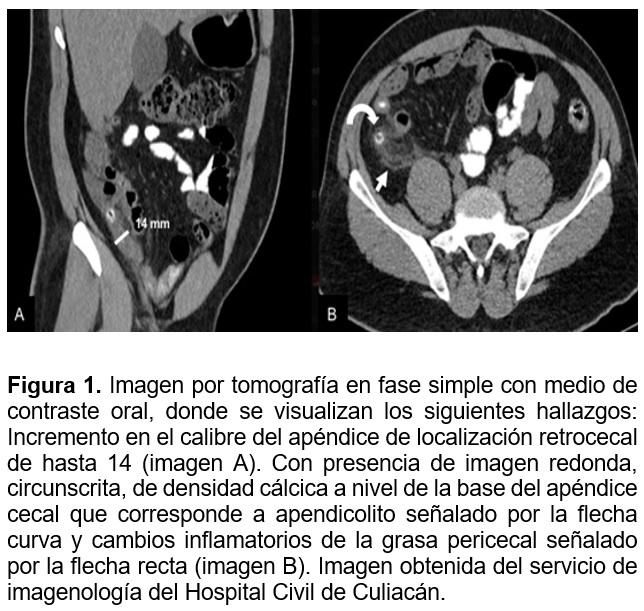
Los hallazgos por imagen en tomografìa en fase simple con o sin contraste oral incluyen el incremento en el calibre del apéndice igual o mayor a 7 mm, con o sin la presencia de apendicolito, asociado a inflamación de la grasa periapendicular, adenopatias pericecales y líquido libre en corredera paracólica derecha.20,21 Ver Figura 1.
Tomografía con contraste intravenoso:
Los hallazgos por imagen en tomografía complementada con contraste intravenoso incluyen el incremento en el calibre del apéndice igual o mayor a 7 mm en asociación con ausencia de realce submucoso a la administración de contraste intravenoso (sensibilidad 95 % -especificidad 95 %), asociado al engrosamiento en la pared del ciego. 20,21
Un aumento en el calibre apendicular entre los exámenes tomográficos en serie, incluso en ausencia de cambios inflamatorios de la grasa apendicular, puede ser señal de apendicitis aguda en etapa temprana. Sin embargo debe ser correlacionado con la clínica. 22

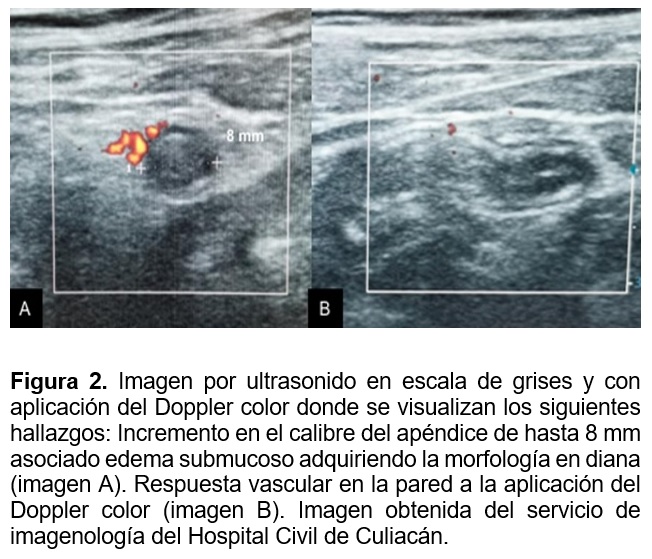
Hallazgos por ultrasonido
Ecografía en escala de grises
Los hallazgos por ultrasonido en escala de grises es la visualización de estructura tubular, con fondo ciego en fosa ilíaca derecha, no compresible con calibre igual o mayor a 7 mm, asociado o no a la presencia de apendicolito, el cual se visualiza por ultrasonido como estructura redonda, ecogénica que proyecta sombra posterior; así mismo el apéndice puede adquirir morfología en diana, por el edema submucoso y estar asociado a la presencia de líquido libre en la corredera paracólica derecha.Si durante la exploración hay sensibilidad dolorosa en el punto de McBurney, se refiere en el reporte como signo de McBurney ecográfico.20,21
Ecografía en escala Doppler.
A la aplicación del Doppler color existe aumento del flujo vascular en la pared del apéndice, indicando inflamación (sensibilidad 85 %, especificidad 90 %). 20,21 Ver Figura 2.
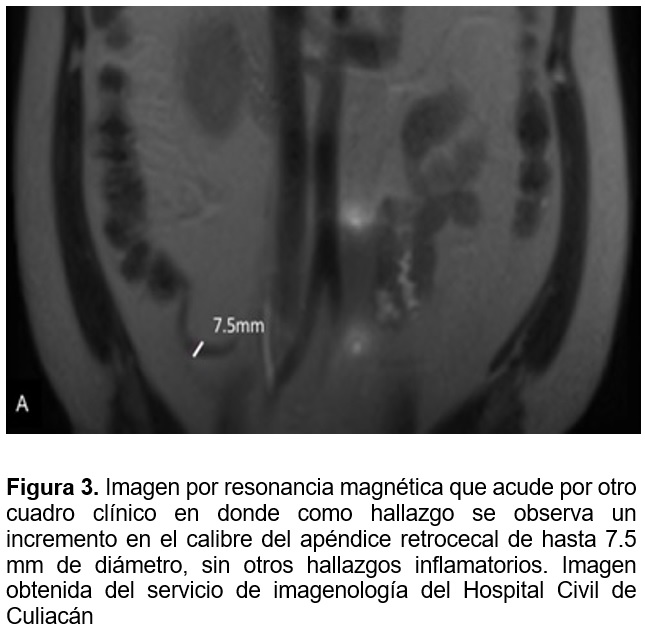
Hallazgos por resonancia magnética.
Los hallazgos por resonancia magnética son similares a aquellos visualizados por tomografía, existe un incremento en el calibre del apéndice igual o mayor a 7 mm. En secuencia de difusión existe restricción de la pared apendicular. Cambios inflamatorios peri-apendiculares, visualizados por RM como un aumento de intensidad de señal en secuencias potenciadas en T2, en la grasa pericecal. Presencia de apendicolito, visualizado en la RM como imagen con pérdida de señal en secuencias potencias en T2 y se asocia con adenopatías pericecales mejor vistas en secuencias potenciadas en T2. 20,21 Ver Figura 3.
Ventajas y desventajas de las diferentes modalidades de imagen en pacientes con sospecha diagnóstica de apendicitis aguda.
Modalidad: Ultrasonido. Sensibilidad / especificidad limitadas.
Ventajas:
No hay exposición a la radiación.
Tiempo de examen corto.
Alta disponibilidad.
No necesita preparación del paciente.
No es invasivo.
Desventajas:
Altamente dependiente del operador.
Evaluación limitada en el caso de gas intestinal superpuesto, adiposidad y embarazo.
Modalidad: Tomografía.Alta sensibilidad / especificidad.
Ventajas:
Tiempo de examen corto.
Alta disponibilidad.
Evaluación de la anatomía detallada.
Hallazgos secundarios y complicaciones.
Evaluación de diagnósticos diferenciales.
Desventajas:
Exposición a radiación.
Riesgos asociados a la administración de contraste.
Modalidad: Resonancia magnética.Alta sensibilidad/especificidad.
Ventajas:
No hay exposición a radiación.
Limitado el uso medio de contraste intravenoso.
Evaluación de anatomía detallada.
Hallazgos secundarios y complicaciones.
Evaluación de diagnósticos diferenciales.
Desventajas:
Tiempo de examen prolongado.
Baja disponibilidad.
Costo elevado.
Susceptibilidad a los artefactos ferromagnéticos.14
Enfoque actual de las diferentes modalidades de imagen en paciente con sospecha diagnóstica de apendicitis aguda.
El diagnóstico clínico de proceso apendicular inflamatorio agudo es incierto en el 30-40 % de los casos, la decisión de someter al paciente a un procedimiento quirúrgico basado en la misma puede conducir a encontrar apéndices normales en el 15-30 % de los casos, con una morbilidad post operatoria en estos pacientes de hasta el 15 %. 19
La imagenología es un complemento diagnóstico fundamental en pacientes adultos con sospecha de apendicitis aguda, para disminuir la tasa de apendicectomías negativas y de complicaciones que se puedan presentar ante una etapa aguda de la patología.
El protocolo diagnóstico por imagen incluye el ultrasonido, la tomografía computarizada y la resonancia magnética. 23
En su mayoría se utiliza un protocolo de imágenes escalonadas, siendo el ultrasonido primero y luego la tomografía para la corroboración diagnóstica. 21,24
A pesar de que el estándar del oro sigue siendo el diagnóstico patológico después de la apendicectomía, existe una controversia entre el ultrasonido y la tomografía como método de imagen de primera línea. 21,25
La tomografía computarizada en el análisis de los diferentes artículos de revisión es el método de elección, por su alta sensibilidad y especificidad, permitiendo una evaluación detallada de la anatomía, así como valorar la presencia de hallazgos secundarios y presencia de complicaciones, en casos negativos es capaz de detectar diagnósticos diferenciales de la apendicitis aguda, su uso se recomienda en el paciente adulto y es limitado en el paciente pediátrico y la paciente embarazada.
La tomografía en comparación con el ultrasonido permite establecer parámetros métricos más precisos. Sin embargo, aumenta el número de falsos positivos por lo que es necesaria la correlación clínica y laboratorial en todos los casos. 26,27
El ultrasonido es la segunda modalidad de elección, su sensibilidad y especificidad es menor en comparación con la tomografía al ser operador dependiente, su uso se recomienda en el paciente pediátrico y en el abordaje en paciente femenino en edad adulta, el tercer método de imagen utilizado es la resonancia magnética el cual tiene alta sensibilidad y especificidad, pero por su alto costo y baja disponibilidad no es utilizada de forma rutinaria, se recomienda como primera elección por no emitir radiación en la paciente gestante y en caso de no obtener un diagnóstico certero en el ultrasonido en el paciente pediátrico . 14,23,28
En un futuro podría sustituir a la tomografia, debido a la tendencia hacia secuencias cada vez más rápidas. 23
En un ensayo clínico que se realizó entre la tomografía versus el ultrasonido utilizado en pacientes cooperadores con la opción de utilizar la resonancia magnética en aquellos que no cooperan, se concluyó que no existe diferencia significativa en la tasa de apendicetomía negativa, tasa de perforación y/o en la tasa de estancia hospitalaria 23. Sin embargo, otro estudio asevera que la tomografía tiene un impacto terapéutico significativo. (19,29) Si la tomografía del apéndice tiene una influencia significativa en el tratamiento del paciente debe utilizarse de forma rutinaria o de forma selectiva en pacientes con sospecha de apendicitis. 19
Conclusión.
Es importante disminuir la morbilidad y mortalidad causada por la apendicitis aguda, con un diagnóstico oportuno, solicitando la modalidad de imagen de elección enfocándonos en los datos personales y clínicos del paciente.
Referencias