Rev Med UAS
Vol. 10: No. 3. Julio-Septiembre 2020
ISSN 2007-8013
Leticia Paulina Alfaro-Orozco1, Edna Azucena Gaxiola-Álvarez1, Jesús Sebastián Rodríguez-Gutiérrez2*, Maricela Omaña-Domínguez2
Centro de Investigación y Docencia en Ciencias de la Salud. Hospital Civil de Culiacán.
Universidad Autónoma de Sinaloa. Culiacán, Sinaloa, México.
*Correspondencia: Jesús Sebastián Rodríguez Gutiérrez.
Domicilio: Eustaquio Buelna 91, Burócrata, Tierra Blanca. C.P. 80030. Culiacán, Sinaloa.
Tel. 6671944583. Correo: jesus.rodriguez.3691@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n3.007
Recibido 18 de Marzo 2020, aceptado 12 de Junio 2020
RESUMEN
La escabiasis es una parasitosis ocasionada por Sarcoptes scabiei variedad hominis. La fuente de transmisión más frecuente es el contacto directo con un individuo previamente infestado. Existen principalmente tres formas clínicas: clásica, costrosa y nodular. La forma nodular es la menos frecuente y se manifiesta con lesiones de aspecto nodular, eritematosas de hasta 2 cm de diámetro, en glúteos, genitales, ingles y axilas; esta forma clínica suele ser poco pruriginosa. El diagnóstico se realiza ante la presencia de lesiones cutáneas características, prurito de intensidad variable y predominio nocturno, así como antecedente de contacto con un individuo afectado. La permetrina tópica y la ivermectina oral son los tratamientos de primera línea. Se presenta el caso de un paciente femenino de 55 años, sin antecedentes de importancia, en quien se realiza diagnóstico de escabiasis nodular de topografía infrecuente; recibió tratamiento con escabicida tópico y oral, así como esteroides tópicos con adecuada respuesta.
Palabras clave: Escabiasis nodular, hipersensibilidad, esteroides.
ABSTRACT
Scabies is an ectoparasitic dermatosis caused by the mite Sarcoptes scabiei var. hominis. The most frequent source of transmission is direct person-to-person contact or through objects that carry the mites.
There are three major clinical variants: classical, crusted and nodular. Nodular scabies is the least frequent variety and it manifests with erythematous nodules up to 2 cm in diameter, with a characteristic distribution in the buttocks, genitalia, intertriginous areas, and axillae. This clinical form is mildly pruritic. Clinical diagnosis is based on the presence of characteristic skin lesions, pruritus at night and history of exposure with an infected individual. First-line treatment includes topically administered permethrin and orally administered ivermectin. We report the case of a 55-year-old female, with no relevant history, diagnosed with nodular scabiasis with atypical topography, who received topical and oral scabicidal treatment, along with topical steroids, and presented an adequate response to therapy.
Keywords: Nodular scabies, hypersensitivity, steroids.
Introducción
La escabiasis, también conocida como escabiosis, sarna o rasquiña, es una enfermedad causada por un ectoparásito, Sarcoptes scabiei variedad hominis.1,2 Se trata de una dermatosis cosmopolita, la cual se conoce desde hace más de 2500 años, con un estimado de 300 millones de casos al año en el mundo;3,4 en México, la incidencia anual es de 56 casos por 100,000 habitantes.1 Afecta por igual a ambos sexos, sin diferencia por grupos sociales, etarios ni étnicos. En las áreas urbanas, la frecuencia es mayor en centros de concentración como guarderías, asilos y orfanatos.5
La transmisión de la enfermedad se presenta una vez que el ácaro hembra fertilizado penetra la piel y se introduce en el estrato córneo donde deposita de 0 a 4 huevos al día hasta por 2 meses. En promedio, el número de ácaros en un huésped es alrededor de 10 a 12. La fuente de transmisión más frecuente es el contacto directo con un individuo previamente infestado. Los hallazgos en la piel corresponden a la respuesta del hospedero al ácaro, su saliva, excremento y huevos.5
Existen principalmente tres formas clínicas de escabiasis: clásica, costrosa y nodular.1 La forma clásica en el adulto afecta particularmente espacios interdigitales de manos, superficies flexoras de muñecas y codos, axilas, genitales masculinos y senos en las mujeres. Aunque el surco escabiótico es la lesión elemental característica, suele estar ausente, mientras que las pápulas se presentan en la mayoría de los casos acompañadas de costras hemáticas y escoriaciones. El prurito intenso generalizado de predominio nocturno es un dato cardinal de esta variedad clínica.3 La sarna costrosa es una forma poco frecuente y severa de escabiasis, sumamente contagiosa debido a la gran cantidad de ácaros que se encuentran en la piel y afecta principalmente a individuos inmunodeprimidos.6 La forma nodular es la menos frecuente1,7 y se manifiesta con lesiones de aspecto nodular, eritematosas, de hasta 2 cm de diámetro en glúteos, genitales, ingles y axilas, menos pruriginosa que la variedad clásica.1,8 Se sugiere que dichas lesiones representan una reacción de hipersensibilidad a productos de los ácaros.7,9
El diagnóstico generalmente se basa en los antecedentes de contacto con un individuo infestado, prurito de intensidad variable de predominio nocturno y la presencia de lesiones cutáneas características. Algunos auxiliares de diagnóstico son el estudio directo con hidróxido de potasio (KOH), el cual nos permite observar el ácaro al microscopio óptico; en la biopsia de piel ocasionalmente se puede encontrar al ácaro o los residuos de este.7
La permetrina tópica y la ivermectina oral son los tratamientos de primera línea. El benzoato de bencilo, azufre tópico, crotamitón, lindano e ivermectina tópica son ejemplos de otros tratamientos.10
En la escabiasis nodular, los nódulos pueden persistir después de la erradicación del ácaro. El tratamiento más utilizado en estas lesiones son los esteroides de alta potencia, tanto tópicos como intralesionales.8,11–13 La atrofia cutánea es un posible efecto secundario de la terapia con corticosteroides, ante lo cual una alternativa de tratamiento son los inhibidores de calcineurina tópicos como tacrolimus o pimecrolimus.11,12
Caso clínico
Paciente femenino de 55 años, originaria y residente de Culiacán, Sinaloa, México; ama de casa y sin antecedentes de importancia. Acude a consulta por granitos en el cuerpo de un mes de evolución, los cuales iniciaron en codos, posteriormente en abdomen y piernas acompañados de ardor leve. Previamente tratada con levocetirizina y remedios caseros como cebolla y jugo de limón.
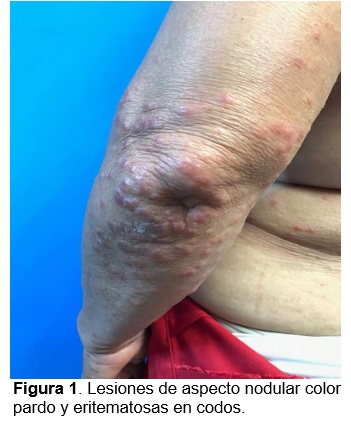
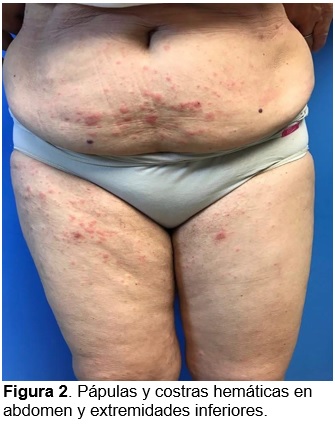
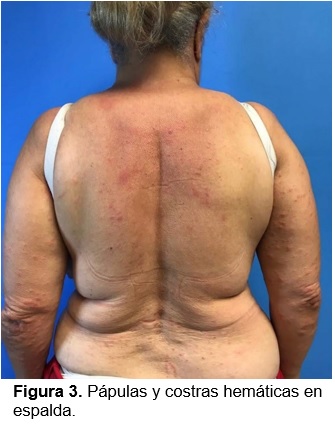
A la exploración física, dermatosis diseminada a tronco, extremidades superiores e inferiores, de los cuales afecta abdomen, tórax posterior, región lumbar, brazos, antebrazos, codos, pliegues inguinales y poplíteos, bilateral con tendencia a la simetría, de aspecto polimorfo, constituida por lesiones de aspecto nodular de 0.5 a 1 cm de diámetro algunas de color pardo y rojo que predominan en codos (fig. 1), así como pápulas y costras hemáticas en el resto de la topografía (fig. 2 y 3) ; 1 mes de evolución, que se acompañan de dolor tipo ardoroso, intensidad leve sin predominio de horario. En el resto de la exploración física sin hallazgos de importancia. Al interrogatorio, refiere que su esposo presenta prurito intenso de predominio nocturno.
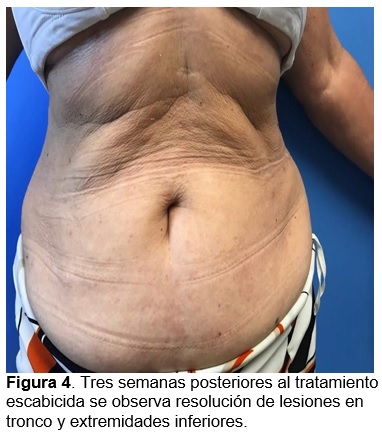
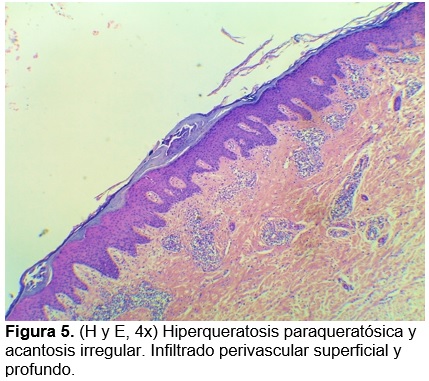
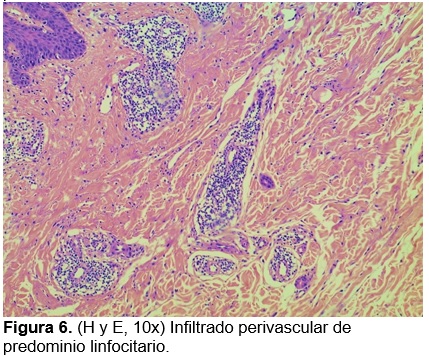
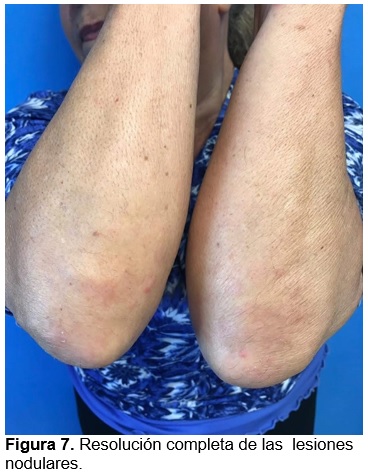
De acuerdo con la topografía de las lesiones no nodulares, morfología de lesiones en codos y características epidemiológicas, se diagnostica escabiasis nodular y prescribe ivermectina 12 mg vía oral y permetrina emulsión vía tópica, ambos una dosis semanal durante dos semanas y tratamiento familiar. Tres semanas posteriores al tratamiento, la paciente se presenta asintomática con resolución de lesiones en tronco y extremidades inferiores (fig. 4), y persistencia únicamente de lesiones de aspecto nodular en codos por lo que se indica clobetasol crema cada 24 h por dos semanas con mejoría parcial. Ante la falta de resolución se realiza biopsia de una de las lesiones en codo cuyo análisis histológico reporta una epidermis con hiperqueratosis paraqueratósica focal y acantosis irregular a expensas de procesos interpapilares. En dermis superficial y dermis media se observa una densa reacción inflamatoria perivascular constituida por linfocitos e histiocitos, integrando diagnóstico de dermatitis perivascular superficial compatible con escabiasis nodular (fig. 5 y 6). Se indica nuevamente clobetasol crema cada 24 h por dos semanas con resolución completa de las lesiones (fig. 7).

Discusión
Se considera importante reportar este caso debido que en nuestra paciente la dermatosis presenta una topografía infrecuente, siendo los genitales de varones la zona habitualmente afectada.8,11
La escabiasis nodular es una variedad infrecuente de sarna que se caracteriza por nódulos.7 Dichas lesiones corresponden a reacciones de hipersensibilidad hacia los ácaros o los productos de estos como saliva, huevos o excremento.7 Sin embargo, existen teorías que afirman que algunos casos de escabiasis nodular consisten en auténticas formas habitadas de sarna las cuales responden apropiadamente a la combinación de tratamientos escabicidas y esteroides tópicos y deben diferenciarse de los nódulos postescabióticos, una reacción de hipersensibilidad que persistirá aun después del tratamiento escabicida.9 La fricción es un factor que contribuye al desarrollo de lesiones nodulares en la sarna14 y al ser los codos una zona de roce frecuente se explicaría la morfología adoptada de esta dermatosis en la paciente.
Es importante destacar que, en el caso presentado, el prurito no era el síntoma predominante. La paciente, en cambio, refería sensación de ardor, el cual, puede ser atribuido tanto a la afección principal como al uso de remedios caseros como jugo de limón y ajo. En la literatura se reporta que la escabiasis nodular no suele ser tan pruriginosa como la variedad clásica1 y por lo tanto dicho síntoma puede pasarse por alto al momento del interrogatorio15 y son otros datos de la historia clínica los que orientan el diagnóstico, como la afectación familiar, presente en el cónyuge de nuestra paciente.
El diagnóstico de escabiasis es clínico. El estudio histopatológico representa una opción de abordaje cuando el diagnóstico clínico no es concluyente, como en este caso. Los hallazgos histológicos descritos en la literatura son compatibles con un proceso inflamatorio denso de predominio perivascular en dermis media y profunda incluyendo tejido celular subcutáneo, que puede recordar un proceso linfoproliferativo cutáneo o pseudolinfoma.1,14–17
La respuesta de la paciente a los escabicidas fue satisfactoria y el tratamiento se completó con un mes de esteroide tópico de muy alta potencia, el cual se puede ofrecer tanto de forma simultánea como posterior al tratamiento antiparasitario;3,9 sin embargo, la recidiva respecto a los nódulos es alta. Una alternativa a los esteroides, son los inhibidores de calcineurina, con tasa de respuesta variada.11,12
Conclusiones
La escabiasis tiene diversas formas de presentación, siendo la variedad nodular la menos frecuente. En estos casos el manejo es mediante una combinación de escabicidas con esteroides tópicos o intralesionales; sin embargo, la tasa de respuesta es variable y el porcentaje de recurrencia alto.
La presentación atípica de una dermatosis frecuente nos permite recordar la importancia de una exploración física e interrogatorio minucioso al momento de la consulta para un diagnóstico correcto.
Referencias