Rev Med UAS
Vol. 10: No. 2. Abril-Junio 2020
ISSN 2007-8013
Martín Adrián Bolívar-Rodríguez1, Adrián Pamanes-Lozano2*, Marcel Antonio Cázarez-Aguilar2, José Cándido Ortiz-Bojórquez2, Pedro Alejandro Magaña-Zavala2, Fred Morgan-Ortiz3, Benny Alonso Osuna-Wong4, José Martín Niebla-Moreno5
*Correspondencia: Dr. Adrián Pamanes Lozano
Domicilio: Calle Eustaquio Buelna No. 91, Colonia Gabriel Leyva C.P. 80030, Culiacán, Sinaloa, México
Tel. (667) 7132606, Correo: pamanes.adrian@gmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n2.006
Recibido 05 de Mayo 2020, aceptado 05 de Junio 2020
RESUMEN
El riesgo de síndrome respiratorio agudo por coronavirus 2 (SARS-CoV-2, COVID-19) en el personal de salud y de pacientes que ingresan a un área hospitalaria es más alto que la población en general, el cual persistirá al no existir vacuna. No solo debido a la exposición tan cercana con pacientes infectados o sospechosos de COVID-19, sino también al aumento de aerosoles que un paciente quirúrgico genera. Todo paciente quirúrgico deberá considerarse COVID-19 positivo hasta no tener la comprobación de negatividad. Se deben identificar los recursos disponibles para cirugía programada no diferible y cirugía de urgencia, además proveer al personal de salud y al paciente con las medidas de seguridad necesarias. Se elaboraron medidas fundamentadas con la experiencia clínica y recomendaciones de otros centros hospitalarios nacionales sobre el ingreso de paciente COVID-19 positivo a quirófano para obtener una disminución de riesgos para todos los integrantes involucrados en el proceso quirúrgico.
Palabras claves: Cirugía, COVID-19, Pandemia, SARS-CoV-2, Seguridad
ABSTRACT
Compared to the general population, there is an increased risk of SARS-CoV-2 contagion in patients admitted to hospitalization as well as the working health personnel. Due to the lack of a vaccine, risk reduction will be hard to acquire. Surgical patients involve even a higher production of droplets and aerosol suspension. Therefore, every patient admitted to the operating room should be considered COVID-19 positive until ruled otherwise. Human and material resources should be identified for emergency and scheduled surgery during the pandemic. We elaborated a risk reduction scheme following international recommendations, clinical experience and resource accessibility.
Key words: Surgery, COVID-19, Pandemic, SARS-CoV-2, Safety
Introducción
El 11 de marzo de 2020, la Organización Mundial de la Salud (OMS), declara a la enfermedad por el virus Coronavirus 2019 (COVID-19) como una pandemia. La frecuencia en la severidad de la enfermedad se ha estimado en un 81% leve (sin o con neumonía leve), 14% como severa (disnea, taquipnea mayor de 30 rpm, saturación de oxígeno por debajo de 93%, cociente PaO2/FiO2 por debajo de 300, y/o infiltración pulmonar mayor de 50% dentro de 24-48 hrs) y 5% como críticos (falla respiratoria, choque séptico, y/o falla orgánica múltiple), con letalidad promedio de 2.3%.1
La creciente pandemia y las proyecciones de brotes recurrentes de infección por SARS-CoV-2 durante las temporadas de invierno por venir,2 impulsa a enfocar el esfuerzo, al personal y a la capacidad hospitalaria para priorizar a los pacientes COVID-19. La guía quirúrgica de pandemia (Pandemic Surgery Guidance)3 promueve la responsabilidad y destino para asegurar la protección del personal de salud y del paciente. Es obligación del hospital equipar al personal con las medidas necesarias denominadas equipo de protección personal que incluye guantes, caretas resistentes a fluidos (tipo IIR), cubre bocas (FFP, clase 3 o FRSM) y, bata impermeable.3
Los pacientes que se enfrenten a un escenario quirúrgico de urgencia deberán de ser protocolizados con las herramientas disponibles para confirmar o descartar COVID-19 (Reacción de Cadena de Polimerasa [PCR], en tiempo real o bien Tomografía de tórax). Siempre hay que tener presente que hasta un 48% de los pacientes infectados con SARS-CoV-2 son asintomáticos.4
La estrategia actual prefiere abordar a las patologías con opciones no-quirúrgicas mediante manejos conservadores aprobados y escogiendo abordajes quirúrgicos óptimos considerando la reducción de riesgo a los pacientes y personal de salud. El quirófano deberá de adecuarse con medidas de aislamiento y reducción de aerosoles conforme a las recomendaciones establecidas por la guía quirúrgica de pandemia.
1. Clasificación
Seguridad en el Paciente Quirúrgico COVID-19 positivo.
U07.1 COVID-19, virus identificado, U07.2 COVID-19, virus no identificado.
2. Definiciones
COVID-19: causado por un virus de ácido ribonucléico de cadena sencilla, asociado con un síndrome respiratorio agudo grave coronavirus 2 (SARS-CoV-2).
Una urgencia quirúrgica es todo aquel proceso que sufre un paciente y que si no se opera con carácter urgente pone en peligro la vida del enfermo.
Se denomina cirugía electiva al procedimiento que puede ser diferido hasta por tres meses sin poner en riesgo la integridad del paciente.
3. Factores de riesgo
Edad ≥65 años (cociente de riesgo [HR, por sus siglas en inglés de hazard ratio]: 3.26, IC95: 2.08-5.11),5 obesidad (HR: 1.27 Indice de Masa Corporal [IMC] de 30-35 y HR: 2.27 con IMC >40), sexo masculino (HR: 1.99, IC95%: 1.88-2.10),6 diabetes (HR: 1.59, IC95%: 1.03-2.45), hipertensión arterial sistémica (HR: 1.58, IC95%: 1.07-2.32), enfermedad pulmonar obstructiva crónica (EPOC) (HR: 2.681, IC95%: 1.424-5.048), enfermedad maligna (HR: 3.50, IC95%: 1.60-7.64), 1 comorbilidad (HR: 1.79, IC95%: 1.16-2.77) y 2 o más comorbilidades (HR: 2.59, IC95%; 1.61-4.17).7
4. Diagnóstico
Cirugía de Urgencia
Todo paciente se deberá someter a una valoración de riesgo para COVID-19. En cirugía de urgencia se deberán de pedir estudios de laboratorio (de manera recurrente presentan trombocitopenia, aumento de DHL, troponina, Proteína C Reactiva, dímero-D, ferritina sérica e interleucina 6). Se pueden formular paquetes de análisis serológicos como precursor de sospecha.
La tomografía de tórax tiene una especificidad elevada (93-100%) con sensibilidad moderada (72-94%). Es herramienta útil para estadificar a los pacientes en ausencia de una prueba rápida de COVID-19.8
Si existe la posibilidad de realizar PCR en tiempo real se mejora la sensibilidad a 97%, cuando se combina con una tomografía de tórax positiva para COVID-19.9
En pacientes que por su condición crítica de salud debido a la patología requiere de cirugía inmediata y no presenta oportunidad para realizarle estudios ante riesgo de mortalidad, deberá pasar a quirófano para la realización de cirugía y se deberá considerar como un paciente COVID-19 positivo.
Cirugía Electiva (no diferible)
Se deben realizar pruebas de COVID-19 y evaluación de riesgos quirúrgicos. Hay que llevar a cabo el mismo protocolo que en cirugía de urgencia, específicamente en pacientes asintomáticos. Considerar realizar PCR en tiempo real, pruebas serológicas generales, tomografía de tórax y evaluar los riesgos quirúrgicos.
Se puede ampliar la valoración con una prueba de esfuerzo con valoración gasométrica.10
Si es posible, se deberá de diferir el acto quirúrgico, todas las cirugías tienen elevado riesgo de transmisión de infecciones respiratorias, las cuales pueden llegar a ser letales cuando se relacionan con una infección por COVID-19 y pasa desapercibida o con diagnóstico tardío.11
Se podrá considerar cirugía laparoscópica con el implemento de filtros de humo y de CO2, filtros de agua clorada o con cirugías laparoscópicas sin insuflación de neumoperitoneo y que las incisiones sean lo suficientemente pequeñas para evitar fuga alrededor del sitio de inserción del trócar. Se ha comprobado un incremento significativo en la concentración de partículas causadas por el uso de energía eléctrica o ultrasónica, durante 10 minutos o más, en cirugía laparoscópica comparado con laparotomía.12
5. Estrategias de manejo
Considerar todo paciente COVID-19 positivo, incluso asintomático, hasta no demostrar su negatividad.
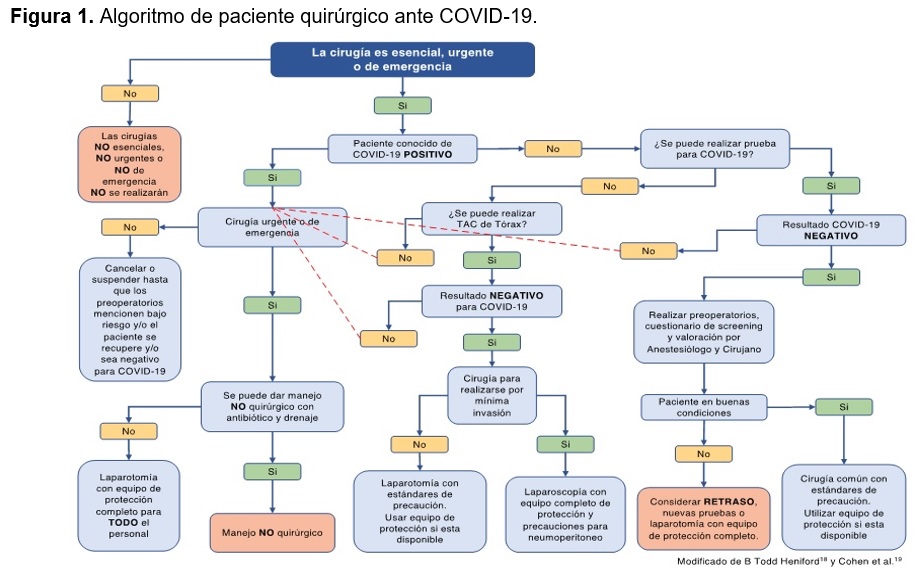
Seleccionar de manera objetiva a los pacientes quirúrgicos conforme algoritmo de paciente quirúrgico ante COVID-19 (Figura 1).
Durante la cirugía, se debe limitar el uso de la electrocirugía por el alto riesgo de aerolización.
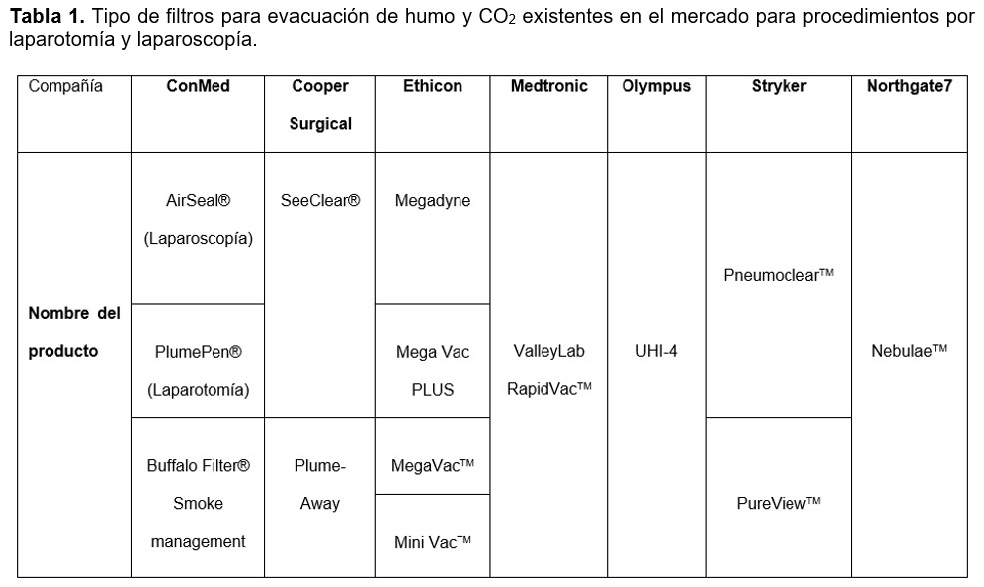
Aunque no existen evidencias que demuestren la presencia del SARS-CoV-2 (diámetro de 0.06 a 0.14 micrones y el tamaño de las gotas respiratorias son mayores de 5 a 10 micrones) en aerosoles liberados durante la cirugía abdominal o laparoscópica por el usos de electrocirugía, se recomienda que en cirugía laparoscópica y abierta se deben de emplear filtros de aire de alta eficiencia para partículas (HEPA, por sus siglas en inglés de High Efficiency Particle Air, con una eficiencia para filtrar partículas de al menos 0.3 micrones con una efectividad del 99.97%) y/o filtro de aire de ultra baja penetración (ULPA, por sus siglas en inglés de Ultra Low Penetration Air, con capacidad para filtrar partículas del al menos 0.05 micrones con una efectividad del 99.99%) para la evacuación de gases, de los cuales existen varios tipos en el mercado tanto para procedimiento por laparotomía como por laparoscopía (Tabla 1).13,14 Utilizar neumoperitoneo de baja presión (10-12 mmHg), trócares con sello neumático y evacuación de neumoperitoneo previo a la extracción de piezas quirúrgicas.15
Siempre elegir los abordajes mínimamente invasivos que permitan al paciente tener menor tiempo de días de estancia intrahospitalaria.

6. Quirófano
El equipo quirúrgico deberá ser valorado para COVID-19 y se les analizarán los factores de riesgo. Si es posible y hay la disponibilidad, todos los integrantes que participen en quirófano deberán de tener muestra negativa para COVID-19 y utilizar equipo de protección personal según el caso. Se dividirá al equipo y las áreas quirúrgicas con alto y bajo riesgo para contagio.
Alto riesgo de contagio: serán áreas designadas para el tránsito de pacientes positivos o sospechosos a COVID-19. En estas áreas el personal deberá de tener el equipo de protección personal adecuado. Se deberá de mantener solo el personal que sea estrictamente necesario, procurando organizar equipos pequeños.
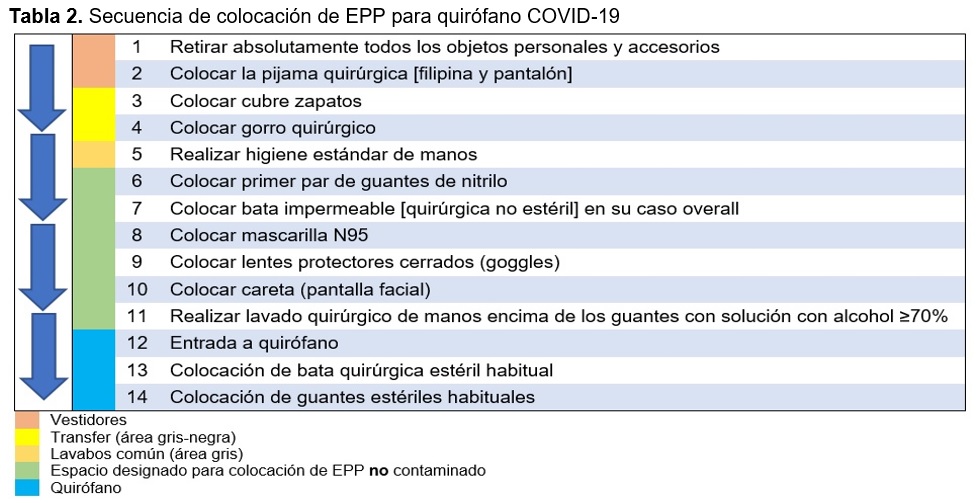
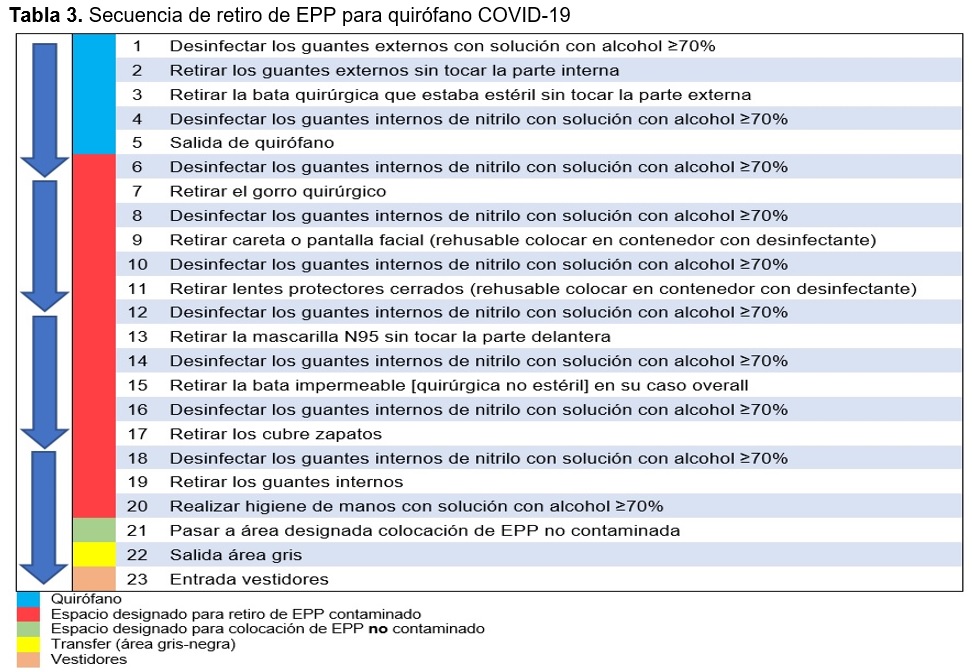
El equipo de protección personal incluye: guantes dobles, cubre botas, bata quirúrgica, cubre bocas FFP3 (N95/99) ó P3 (N100), careta (+/- googles), gorro quirúrgico, traje impermeable tipo overall debajo de bata quirúrgica, lugar para colocación y retiro de equipo, apegado a la norma y modificado por los autores (Tabla 2 y 3)
Cuando el paciente ingrese a la sala de operaciones, el personal no podrá entrar y salir, anestesiología deberá apegarse a los protocolos de seguridad y seguir las recomendaciones para procedimientos anestésicos con el fin de minimizar el riesgo de producción de aerosoles y con ello el riesgo de infección por SARS-CoV-2 tanto del personal de anestesia y el resto del personal de salud que interviene en el procedimiento,16 con la utilización de equipo de protección personal adecuado y el uso de caja de acrílico diseñada para disminuir al mínimo el riesgo de contaminación por aerosoles durante manejo de la vía aérea, realizando el protocolo pre y trans intubación endotraqueal con el personal de salud mínimo indispensable, permitiendo la entrada del resto del personal hasta completado este proceso.
Se deben establecer rutas de ingreso y salida, procurando que sean lo más cortas posibles, lejos de personal no participante, desinfectados y listos en todo momento. Tener una ruta aislada para pacientes que ingresan de urgencias a quirófano, haciendo las modificaciones que sean necesarias.
El quirófano deberá de tener alta tasa de ciclos de recambio de aire (mayor a 25 por hora) y sistemas de filtros tipo HEPA, descontaminar dispositivos después de su uso o aquellos potencialmente contaminados.
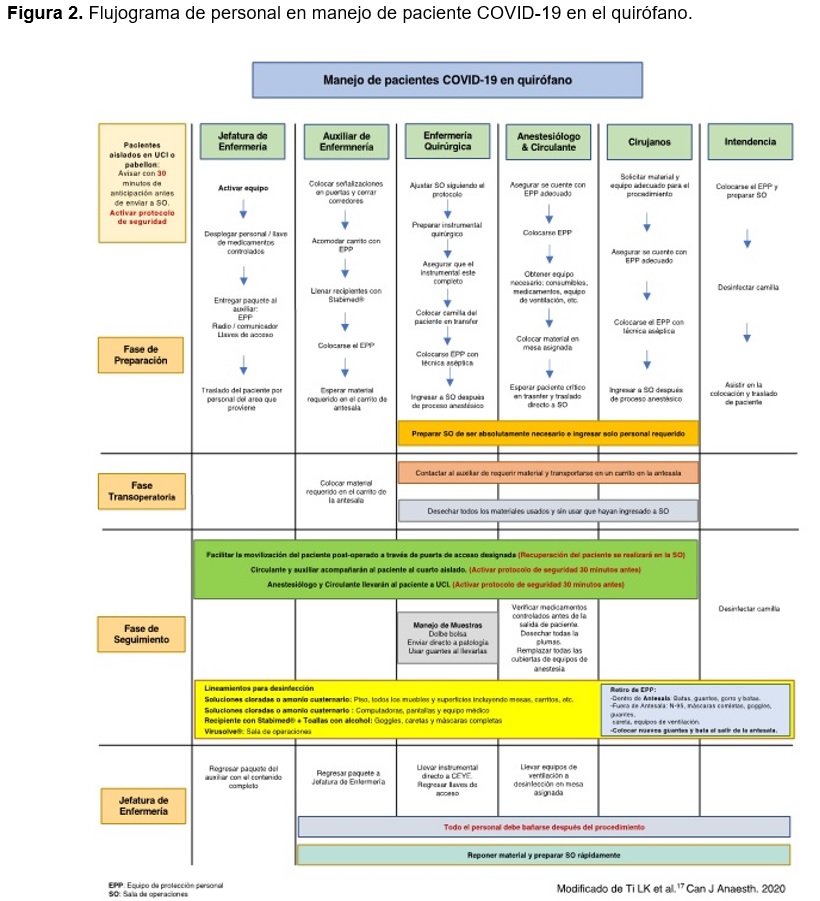
Considerar el número de integrantes del equipo dentro de la sala de operaciones para tener el equipo de protección personal suficiente. Diagrama de flujo para personal participante basándose en el modelo de Ti et al17 (Figura 2).
Finalizada la cirugía el paciente deberá de recuperarse en el quirófano. Preparar la ruta de salida, procurando medidas de aislamiento ventilatorio y pasar directo a la sala designada para pacientes COVID-19.
Bajo riesgo de contagio: serán áreas designadas para pacientes negativos o no sospechosos a COVID-19. El quirófano designado para bajo riesgo de contagio deberá permanecer para cirugías en donde el paciente se someta previamente a los exámenes pertinentes para descartar la presencia de COVID-19.
En este tipo de procedimientos, el equipo de protección personal deberá incluir: guantes dobles, cubre botas, bata quirúrgica, cubre bocas FFP3 (N95/99) o P3 (N100), careta (+/- goggles), gorro quirúrgico.
Se deberán respetar las normas quirúrgicas hospitalarias para no incrementar el riesgo de contagio del paciente ni del equipo participante.
Finalizada la cirugía, el paciente se recuperará en área asignada como libre de COVID-19. En caso de ser cirugía ambulatoria, se mandará al paciente con alta desde la recuperación en área de quirófanos.
Atendiendo las recomendaciones descritas se podrá minimizar el riesgo de contagio para el personal de salud y se garantiza el manejo quirúrgico oportuno para los pacientes que lo requieran, sean positivos o no a infección por SARS-CoV-2
Referencias