
Rev Med UAS
Vol. 10: No. 2. Abril-Junio 2020
ISSN 2007-8013
Martín Adrián Bolívar-Rodríguez1*, Pedro Alejandro Magaña-Zavala1, Marcel Antonio Cázarez-Aguilar1, Adrián Pamanes-Lozano1, Oscar Abelardo Murúa-Millán2, Felipe de Jesús Peraza-Garay3.
*Correspondencia: Dr. Martín Adrián Bolívar-Rodríguez
Domicilio: Calle Eustaquio Buelna No. 91, Colonia Gabriel Leyva C.P. 80030, Culiacán, Sinaloa
Tel. (667) 7132606. Correo: bolivarmartin64@hotmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n2.004
Recibido 09 de Mayo 2020, aceptado 24 de Mayo 2020
RESUMEN
Objetivo: Determinar las complicaciones pulmonares producidas en el postoperatorio inmediato de la colecistectomía laparoscópica electiva sin eventualidades. --- Material y métodos: Se realizó un estudio prospectivo, descriptivo, analítico, transversal y observacional, durante el primero de septiembre de 2017 al 30 de septiembre de 2018, de pacientes sometidos a colecistectomía laparoscópica electiva con monitorización en el postoperatorio inmediato, realizando tomografía simple de tórax a 24 horas de realizado el evento quirúrgico. --- Resultados: Se incluyeron 139 pacientes, ninguno desarrolló complicación pulmonar postoperatoria. dieciocho (12.9%) pacientes asintomáticos presentaron alteraciones pulmonares en tomografía de tórax, correspondientes a atelectasias lineales asociadas estadísticamente al tiempo de cirugía, índice de masa corporal y neumoperitoneo. --- Conclusiones: La colecistectomía laparoscópica electiva no complicada en pacientes sin obesidad ni comorbilidades presenta un riesgo nulo de desarrollar complicaciones pulmonares.
Palabras clave: Complicaciones pulmonares postoperatorias, atelectasias, colecistectomía laparoscópica.
ABSTRACT
Objective: To determine the pulmonary complications produced in the immediate postoperative period by elective laparoscopic cholecystectomy without eventualities. --- Material and methods: A prospective, descriptive, analytical, cross-sectional and observational study was conducted, from September 1, 2017 to September 30, 2018, in patients underwent to elective laparoscopic cholecystectomy with immediate postoperative monitoring, performing a simple thorax tomography 24 hours after the surgical event. --- Results: 139 patients were included, none of them developed postoperative pulmonary complication. Eighteen (12.9%) asymptomatic patients presented pulmonary abnormalities on thorax tomography, corresponding to laminar atelectasis, statistically associated with surgical time, body mass index and pneumoperitoneum. --- Conclusions: Elective laparoscopic cholecystectomy without eventualities in patients without obesity or comorbidities presents a null risk of developing pulmonary complications postoperatory.
Key words: Postoperative pulmonary complications, atelectasis, laparoscopic cholecystectomy
Introducción
En décadas recientes las innovaciones en cirugía han aumentado significativamente y con ellas el número de procedimientos que se realizan cada año, beneficiando a los pacientes y cirujanos con más tecnología y mejores técnicas quirúrgicas1. Actualmente se realizan más de 300 millones de cirugías al año a nivel mundial2. Entre ellas la colecistectomía laparoscópica considerada el estándar de oro en el tratamiento para la colecistitis y es uno de los procedimientos quirúrgicos electivos más realizado, debido a que el 6% de los hombres y el 9% de las mujeres tienen cálculos biliares, que aunque en su mayoría son asintomáticos, el 20-25% desarrollarán síntomas a lo largo de 10-15 años, ya que la probabilidad de desarrollar síntomas o complicaciones en pacientes con colelitiasis descubierta incidentalmente es de 1-2% por año3. En México la prevalencia de Colelitiasis se estima en 14.3% por datos de institución del sector salud, que es ligeramente más alta que en los países desarrollados, sin embargo, no hay estadísticas globales suficientes y fidedignas que establezca una incidencia real, así como tampoco se conoce el dato exacto de cuantas colecistectomías laparoscópicas se realizan al año, pero se conoce que en Estados Unidos de América se realizan más de 700,000 colecistectomías la gran mayoría laparoscópicas4.
Las complicaciones pulmonares postoperatorias (CPP) son la segunda causa de complicación peri operatoria, seguida de la infección del sitio quirúrgico5, sin embargo, a la fecha no existe un acuerdo para su definición, variando según artículos publicados, lo más aceptado es que son una serie de hechos combinados de eventos pulmonares fatales y no fatales que se relacionan con cirugía y/o anestesia y se presentan desde el inicio del procedimiento hasta máximo al día 5-7 del postoperatorio, sin haber consenso en cuales eventos puedan considerarse como CPP6, entre ellos están principalmente: atelectasias, neumonía, síndrome de distrés respiratorio agudo y bronco aspiración, por su mayor frecuencia y su fisiopatogenia asociada directamente al evento quirúrgico y en segundo plano: tromboembolia pulmonar, derrame pleural, edema agudo pulmonar cardiogénico, neumotórax y broncoespasmo por considerarse menos frecuentes y tener un componente de patología previa asociado2.
A pesar de las mejoras continuas en la sala de operaciones y la atención postoperatoria, las CPP continúan representando una grave amenaza para los resultados exitosos, su incidencia es incierta desde <1 hasta 90% dependiendo de las definiciones utilizadas y la literatura revisada 1,2,7,8, situándolas como una de las principales causas de prolongación en la estancia intrahospitalaria.
La European Perioperative Clinical Outcome (EPCO) en 2015 estableció la definición de Atelectasia como la opacificación pulmonar con desplazamiento mediastínico, hilio o hemidiafragma hacia el área afectada, con hiperinflación compensatoria en pulmón adyacente no afectado en Tomografía o radiografía de tórax.2,7
do Nascimento et al9 definen la atelectasia en el contexto de complicación postquirúrgica como la presencia de cambios pulmonares por imagen, ya sea en radiografía de tórax postero-anterior, por estudio tomográfico simple de tórax o por broncoscopía asociado a síntomas respiratorios agudo como disnea, tos o sibilancias.
El Centro de Control de Enfermedades de Estados Unidos de América en consenso con la EPCO2,7,10 define la neumonía con la presencia de dos o más radiografías de tórax en serie con cuando menos uno de los siguientes: Infiltrado pulmonar nuevo o progresivo y persistente, consolidación y cavitación asociado cuando menos a uno de los siguientes: fiebre mayor de 38oC sin otra causa, leucocitosis >12x103 mL, leucopenia <4x103 mL, alteración del estado mental para mayores de 70 años sin otra causa y al menos dos de los siguientes: aparición de esputo purulento o cambio en el carácter del esputo, o aumento de las secreciones respiratorias, o aumento de los requisitos de succión, aparición o empeoramiento de la tos, disnea o taquipnea, estertores bronquiales, empeoramiento del intercambio de gases (hipoxemia, mayor requerimiento de oxígeno, mayor demanda de ventilador).
El síndrome de distrés respiratorio agudo el grupo de Berlín11 lo cataloga con una aparición de la sintomatología menor a una semana posterior al evento quirúrgico, cambios radiológicos específicos no asociados a patologías cardiacas o sobre carga de líquidos, y alteraciones gasométricas.
Se han asociado factores de riesgo para presentar CPP, los factores preoperatorios más frecuentes son el tabaquismo, enfermedades pulmonares previas, enfermedades crónico-degenerativas, obesidad, enfermedades neuromusculares subyacentes y pacientes de edad avanzada, los transoperatorios son principalmente los procedimientos bajo anestesia general (debido a la aplicación de FiO2 al 100%), el uso de relajantes musculares y la retención de moco, los relacionados con la cirugía (abdomen superior, torácicas, cirugías ortopédicas, cirugías de aneurisma aórtico, incisiones amplias, el uso de neumoperitoneo a altas presiones, el uso de CO2 y tiempo quirúrgico de más de 2 horas). Los factores de riesgo en el postoperatorio inmediato son el dolor, la poca o nula movilización, respiración superficial y las influencias fisiológicas y psicógenas, que incluyen patrones de respiración alterados relacionados con el tratamiento, debilidad diafragmática y miedo al dolor1.
Durante décadas se ha reconocido que las atelectasias se desarrollan hasta en el 90% de pacientes con pulmones previamente sanos que se someten a anestesia general e implica un elemento clave en la progresión a otras complicaciones pulmonares más complejas, esto debido a su presencia como un hallazgo universal en el resto de las patologías pulmonares postoperatorias, lo cual sugiere una especial atención a la patogenia de estas1,6,12-14.
Durante la cirugía y sobre todo la cirugía laparoscópica la presión intraabdominal juega un papel importante en la formación de atelectasias debido que la presión intraabdominal elevada y la expansión abdominal desplazan el diafragma en dirección cefálica, causando un aumento en la presión intratorácica, provocando que la parte abdominal de la pared del tórax pierda movilidad y restringe la expansión de los pulmones15.
Con el objetivo de disminuir la formación de atelectasias durante la anestesia general y por consiguiente en el postoperatorio, se han descrito múltiples procedimientos, el más utilizado por parte de anestesiología incluye la utilización de volumen tidal bajo, presión espiratoria final positiva (PEEP) y maniobras de reclutamiento alveolar intermitente, debiendo utilizarse las tres en forma concomitante para lograr resultados pulmonares clínicos significativamente mejorados y una reducción en la duración de la estancia hospitalaria en pacientes sanos que se someten anestesia general durante cirugía, ya que de manera independiente no han demostrado una disminución de la formación de atelectasias16.
Material y métodos
Se realizó un estudio prospectivo, descriptivo, analítico, transversal y observacional, el cual incluyó a pacientes del hospital Civil de Culiacán con litiasis vesicular programados para colecistectomía laparoscópica electiva, del primero de septiembre del 2017 a 30 de septiembre del 2018, los cuales cumplieron con los siguientes criterios de inclusión: que fueron programados para colecistectomía laparoscópica, que no contaron con antecedentes de patología pulmonar crónica o neuromuscular, con calificación en la escala de riesgo ASA I y II, que se les hubiera realizado radiografía de tórax y/o estudio tomográfico previo al evento quirúrgico y que aceptaron la realización del estudio tomográfico simple 24 horas posterior al evento quirúrgico; así mismo fueron excluidos aquellos pacientes que presentaban patología pulmonar previa y/o tabaquismo, calificación en la escala de riego ASA mayor a II, aquellos que se les realizó más de un procedimiento quirúrgico laparoscópico o que se requirió convertir a colecistectomía abierta, aquellos que fueron egresados del servicio antes de completar las 24 horas postquirúrgicas y pacientes con índice de masa corporal mayor de 30kg/m2.
Métodos estadísticos. El tamaño de la muestra se calculó con la fórmula para la estimación de una proporción suponiendo una prevalencia de .10 y un error de .05. Para analizar la relación entre alteración tomográfica (ya que no se presentó complicación pulmonar postoperatoria) y otras variables categóricas se utilizaron pruebas Chi cuadrada y prueba T para variables numéricas. Se estimó el riesgo relativo e intervalos de confianza del 95%. Un valor de p<0.05 se consideró estadísticamente significativo. Se utilizó SPSS v22 para el análisis de los datos.
Resultados
La muestra estuvo constituida por 139 pacientes, la mayoría 121 (87%) mujeres con edad promedio 42.2±16.3 años (Cuadro 1).

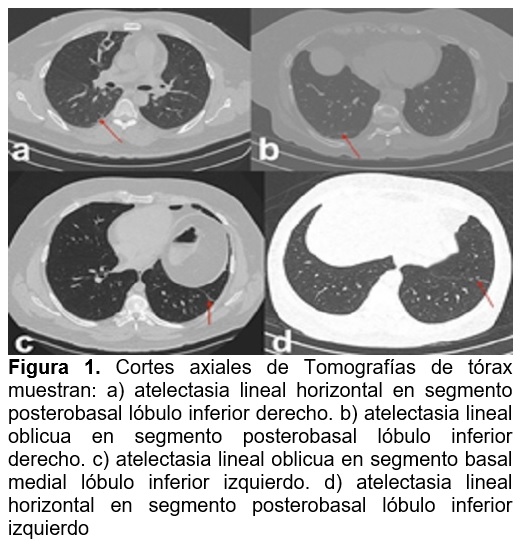
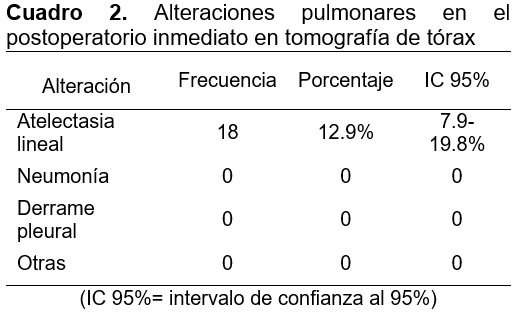
De los 139 pacientes, presentaron alteraciones tomográficas pulmonares en el postoperatorio inmediato 18 pacientes (12.9%) IC95% (7.9%-19.8%), todas las alteraciones encontradas fueron compatibles con cambios atelectásicos lineales (Fig. 1), sin identificarse otros cambios pulmonares en el estudio (Cuadro 2); del total de pacientes ninguno presentó sintomatología respiratoria ni fiebre durante su estancia hospitalaria.
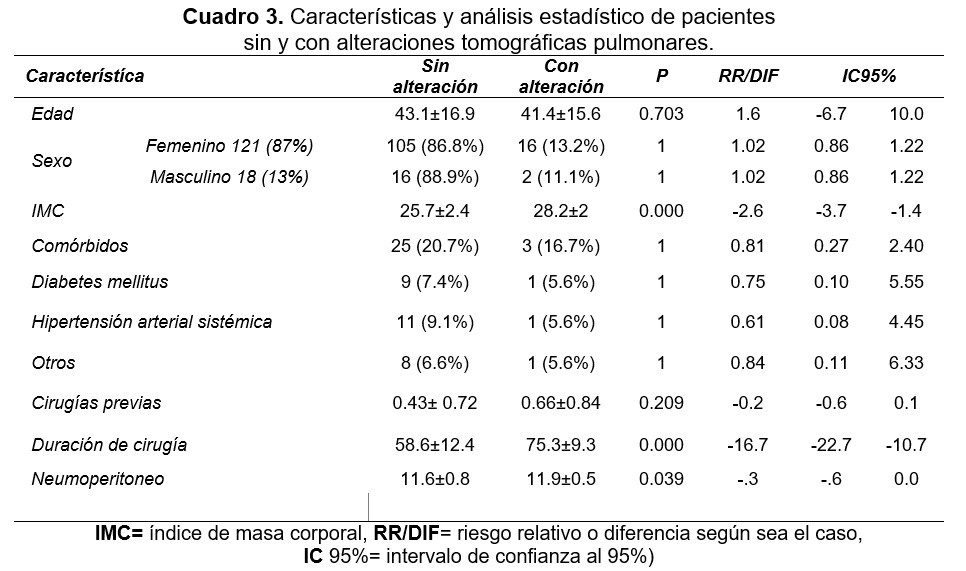
La comparación entre pacientes con y sin alteraciones tomográficas pulmonares se muestra en el cuadro 3. Grupos sin diferencias significativas en edad (p=.703) o sexo (p=1.00). Los pacientes sin alteraciones tomográficas con IMC promedio de 25.7±2.4 kg/m2 contra 28.2±2 kg/m2 del otro grupo (p=.000). Grupos sin diferencia significativa en comórbidos o en cirugías previas (p=.209). Los pacientes con alteraciones tomográficas promediaron 16.7 minutos más que el grupo sin ellas (p=.000). El promedio de neumoperitoneo fue de 11.6±0.8 y 11.9±0.5 para el grupo sin y con alteraciones tomográficas pulmonares (p=.039).
Discusión
Debido a que al año se realizan más de 300 millones de cirugías en todo el mundo2 aunado a que actualmente con el advenimiento de nuevas y mejores tecnologías cada vez se realizan muchos de estos eventos quirúrgicos tanto programados como de urgencia mediante intervenciones de mínima invasión1 y tomando en cuenta que una de las complicaciones mas frecuentes son las CCP, presentándose hasta en un 80-90% de las cirugías realizadas con anestesia general1,5, en este estudio se buscó determinar la presencia de CPP en los pacientes sometidos a colecistectomía laparoscópica electiva, considerado como el evento quirúrgico de mínima invasión programado más frecuente a nivel mundial3, eliminándose en la medida posible todos los factores de riesgo que no sean relacionados con el evento quirúrgico, obteniéndose un universo de 139 pacientes de los cuales solo el 12.9% de los pacientes desarrollaron algún tipo de alteración pulmonar observada en estudio tomográfico en el postoperatorio inmediato, todas estas alteraciones en relación a cambios pulmonares compatibles con atelectasias lineales ya que se presentaron como una opacidad lineal bien demarcada en la imagen tomográfica ya sea horizontal, oblicua o perpendicular como consecuencia de colapso pulmonar segmentario que puede ocurrir por obstrucción en bronquio de un subsegmento pulmonar o por hipoventilación17,18, sin embargo, cabe destacar que ninguno de estos pacientes presento sintomatología respiratoria en el postoperatorio inmediato, lo cual en estricto apego a las definiciones aceptadas de manera internacional de atelectasia2,5 no cumplen con los criterios por lo que ninguno de los pacientes estudiados presentó CPP, lo cual difiere de lo estipulado en publicaciones previas donde se habla de hasta el 90% de complicaciones pulmonares en eventos quirúrgicos efectuados bajo anestesia general1.
En este estudio se obtuvo con una significancia estadística que los pacientes con más tiempo quirúrgico presentaron alteraciones pulmonares tomográficas en el postoperatorio inmediato que, aunque no desarrollaron por definición atelectasia como CPP, son resultados que concuerdan con lo publicado por la mayoría de los autores1,6,-9,16, que señalan que a mayor duración en el evento quirúrgico mas probabilidad de presentar esta complicación.
En relación con el IMC obtuvimos resultados con mínima significancia estadística, muy probable a la selección de los pacientes incluidos en el estudio y a la cirugía sin eventualidades, sin embargo, concuerdan con lo reportado en la literatura que entre mayor IMC más riesgo de presentar CCP1,6-9. EL neumoperitoneo como causante de alteración pulmonar tomográfica tuvo significancia estadística mínima a pesar de que el neumoperitoneo entre 11-13 mmHg causa aumento de riesgo de atelectasia como refiere Mara-Maceiras19, sin embargo, D´Antini et al20 menciona que aunque el neumoperitoneo eleva el hemidiafragma e induce atelectasias en tomografía se desarrollan como complicación en pacientes predispuestos, por otro lado, esta Gurusamy et al20 quien en su estudio no encontró diferencias significativas en colecistectomía laparoscópica utilizando neumoperitoneo estándar versus debajo de 12 mmHg.
En el grupo de pacientes de nuestro estudio la gran mayoría fueron pacientes del sexo femenino por lo que los pacientes que presentaron alteración tomográfica postoperatoria la mayoría correspondió a este género (88.9%), no encontrando en la literatura revisada relación de CPP en colecistectomía laparoscópica en cuanto al sexo como género, sino que el observado por ser el género femenino con más incidencia en colecistitis como lo señala Enríquez-Sánchez et al4 en nuestro país y Jatothu et22 al en otros países.
La edad no tuvo relevancia en los resultados de nuestro estudio ya que la edad máxima fue menor de 59 años concordante con estudio de Miskovic et al7 que menciona edad mayor de 60 años como factor de riesgo para desarrollar CPP, por su lado Fernández et al8 lo encuentra estadísticamente significativo entre edades de 51 a 80 años, pero con la asociación con hipertensión arterial, cáncer y enfermedad pulmonar obstructiva crónica, variables que en nuestro estudio solo un paciente presentaba hipertensión con buen control perioperatorio, por lo que este rubro no fue significativamente estadístico en los resultados.
En nuestro estudio tenemos la limitación que se realizó solamente en un grupo de pacientes seleccionados tratando de excluir los factores de riesgo ajenos al procedimiento quirúrgico por sí mismo, por lo que puede representar un sesgo en los resultados obtenidos, sin embargo, hay publicaciones como la de Miskovic et al7 quien menciona estudios con resultados similares al nuestro con menos de menos de 1 paciente con CPP.
Conclusiones
En este estudio la colecistectomía laparoscópica electiva sin eventualidades en pacientes seleccionados sin obesidad ni comorbilidades sin control no desarrolla complicaciones pulmonares postoperatorias, sin embargo, se presentan alteraciones tomográficas de atelectasias lineales en menos del 15% de los pacientes, por lo que en estudios posteriores se deberá incluir pacientes con factores de riegos y cirugías de urgencia, e identificar el riesgo real de esta intervención quirúrgica de mínima invasión para desarrollar complicaciones pulmonares en el postoperatorio inmediato e incluso llegar a replicarlo para otras intervenciones quirúrgicas de mínima invasión.
Referencias