Rev Med UAS
Vol. 10: No. 1. Enero-Marzo 2020
ISSN 2007-8013
Humberto Lelevier-De Doig Alvear, Fred Morgan-Ortiz*, Everardo Quevedo-Castro, Fred V. Morgan-Ruiz, Humberto B. Lelevier-Rico, Cristhel Cervin-Báez, Felipe de Jesús Peraza-Garay, Guadalupe-López Manjarrez
Departamento de Ginecología y Obstetricia, Hospital Civil de Culiacán, Centro de Investigación y Docencia en Ciencias de la Salud. Universidad Autónoma de Sinaloa.
*Correspondencia: Dr. Fred Morgan Ortiz
Eustaquio Buelna No. 91, Col. Gabriel Leyva, CP. 80030, Culiacán, Sinaloa, México
Tel: (667)7132606, Correo Electrónico: fmorganortiz@hotmail.com
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n1.002
Texto Completo PDFRecibido 04 de Septiembre 2019, aceptado 06 de Noviembre 2019
RESUMEN
Objetivo: Comparar los resultados obstétricos y perinatales entre dos puntos de corte de dilatación cervical (4 cm vs 6 cm) que determinan el inicio de la fase activa del trabajo de parto (TDP) en primíparas con embarazo termino. ---Material y métodos: De manera prospectiva pacientes primíparas con embarazo a término y TDP fueron asignadas a uno de dos grupos de acuerdo con la dilatación en cm que presentaba al momento de la evaluación inicial (Grupo 1: 4 cm y Grupo 2: 6 cm). Se vigiló la evolución del trabajo de parto cada hora desde el ingreso a la sala de trabajo de parto hasta el nacimiento. La variable de interés primario fue el resultado perinatal evaluado con la escala de Apgar y de manera secundaria la frecuencia de operación cesárea. ---Resultados: Se analizaron 215 pacientes primíparas en TDP: 95 correspondieron al grupo 1 y 120 se ingresaron al grupo 2. Las pacientes del grupo 1 presentaron una mayor frecuencia de: analgesia obstetrica (35.8 % vs 17.5 %; p= .007), operación cesárea (22% vs 3.3%; p<.05) cuando se compararon con el grupo 2. Solamente un recién nacido del grupo 1 ingresó a UCIN por presentar una puntuación de Apgar menor a 7 puntos sin diferencias entre los grupos (p >.05). ---Conclusiones: las pacientes que se manejan según las curvas de Zhang (inicio de fase activa a los 6cm) presentan menor riesgo de operación cesárea sin comprometer los resultados perinatales.
Palabras claves: Fase activa, operación cesárea, trabajo de parto, curva de Friedman, curva de Zhang.
ABSTRACT
Objective: to compare the obstetric and perinatal outcomes between two cervical dilation cut-offs (4 cm vs 6 cm) to determine the begin of the active phase of labor (APL) in primiparous with pregnancy at term. ---Material and Methods: Primiparous patients with full-term pregnancy and APL were assigned to one of two groups according to the dilation in cm presented at the time of the initial evaluation (Group 1: 4 cm and Group 2: 6 cm). The evolution of labor was monitored every hour from admission to the labor room until delivery. The primary outcome was the perinatal result evaluated with the Apgar scale and secondarily the frequency of cesarean section. ---Results: 215 primiparous patients in APL were analyzed: 95 corresponded to group 1 and 120 for the group 2. The patients in group 1 presented a higher frequency of: obstetric analgesia (35.8% vs 17.5%, p = .007), cesarean section (22% vs 3.3%; p <.05) when compared with group 2. Only one newborn from group 1 was admitted to the NICU due to an Apgar score lower than 7, without differences between the groups (p>. 05).---Conclusions: the patients who are managed according to the Zhang curves (start of the active phase at 6cm) present a lower risk of cesarean section without compromising the perinatal results.
Key words: Active phase of labor, cesarean section, labor, Zhang´s curves, Friedman´s curves.
INTRODUCCIÓN
El Trabajo de parto (TDP) se define como la presencia de contracciones uterinas regulares y dolorosas que van a un producir un progresivo borramiento y dilatación del cérvix hasta la expulsión del feto y la placenta.1 Para que este se lleve a cabo, a lo largo del embarazo suceden preparaciones extensas tanto en el útero como en el cuello uterino que pasan por una serie de cambios bioquímicos por medio de señales endocrinas y paracrinas que suceden en la madre como en el feto.2
El parto a término debe entenderse, desde el punto de vista fisiológico, como un evento iniciado por la desaparición de los efectos inhibitorios que el propio embarazo ocasiona sobre el miometrio, más que como un proceso activo controlado por estimulantes uterinos. 3
El parto se divide en cuatro fases que van a corresponder a las principales transiciones fisiológicas las cuales son el periodo de quiescencia, activacion, inicio contracciones dolorosas y la fase de involución uterina, respectivamente. La fase 3 es de las mas importante puesto que marca el inicio de las contracciones dolorosas que van a inducir la dilatación del cérvix progresivamente. La presión promedio de estas contracciones es de 40 mmHg con variaciones entre 20 mmHg y 60 mmhg, clínicamente esta fase se divide en tres etapas del trabajo de parto entre las cuales la primera etapa la subdividimos en fase latente y fase activa. 3,4
A mediados de 1950, Emanuel Friedman realizo estudios para conceptualizar el trabajo de parto evaluando a 500 primigestas que se admitieron en el Hospital Sloane en Nueva York, este trabajo de conoce como las “curvas de Friedman’’ que a lo largo de los años han sido aceptadas ampliamente como el estandar para el manejo de la progresion de un trabajo de parto normal y a partir de estas curvas es que se ha determinado el manejo de las intervenciones obstétricas. 5 Estas curvas del trabajo de parto que realizó este autor en 1955 son en las que se ha basado la obstetricia a lo largo de los ultimos años, aunque en la actualidad, debido al incremento de intervenciones obstetricas (uso oxitocina, analgesia obstetrica, induccion) y frecuencia de cesareas, es que se han revalorado las curvas realizando modificaciones a las curvas inicialmente descritas por Friedman.
Debido a la alta incidencia de cesáreas en la ultima decada, el 2010 Zhang y cols, decidieron crear sus propias curvas del trabajo de parto. Los percentiles 95 de la segunda etapa del trabajo de parto en las mujeres nulíparas con y sin analgesia epidural fueron de 3.6 y 2.8 horas,6 respectivamente. Estos autores refieren que el inicio de la fase activa de la primera etapa del trabajo de parto se da cuando la paciente alcanza los 6 cm de dilatacion. 7
El estudio de esta nueva curva de trabajo de parto, comparándola con la curva en que se ha basado la práctica obstétrica en los últimos 50 años, nos puede llevar a marcar la pauta para disminuir el riesgo materno–fetal, mediante la implementación de una curva modificada del trabajo, ya que ello se podría influir en la reducción en la frecuencia de la operación cesárea y a su vez tener un efecto en la morbilidad del recién nacido. Es por lo anterior que el propósito del presente estudio fue comparar la morbilidad materno-fetal entre las primiparas con embarazo de término que se encuentren con 6 centimetros de dilatacion contra primiparas con embarazo de termino con 4 centímetros de dilatación, que se ingresen al servicio de tococirugia del Hospital Civil de Culiacán.
MATERIAL Y METODOS
Se trata de un estudio de cohortes comparativas en las que se incluyeron pacientes primíparas sanas con embarazo a término y trabajo de parto que se ingresaron a sala de labor para vigilancia y seguimiento del TDP en el Hospital Civil de Culiacán de enero de 2015 a diciembre 2016, previa aprobación por el Comité de investigación y ética del hospital. Se dividieron en dos grupos: Pacientes que se ingresaron con 4 cm de dilatación (Grupo 1) y a los 6 cm de dilatación cervical (Grupo 2). En ambos grupos se evaluó la evolución del trabajo de parto desde su ingreso hasta la expulsión del feto. Se eliminaron 6 pacientes que no llegaron a la segunda etapa siendo intervenidas por cesárea debido a detención en el progreso de la dilatación.
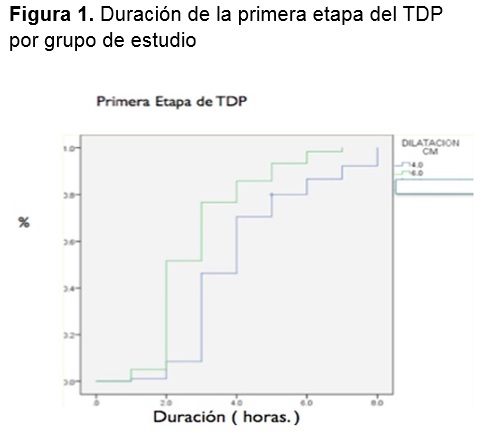
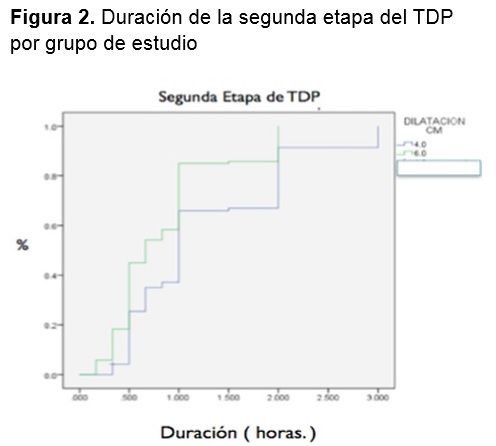
Una vez asignadas a cada grupo las pacientes fueron evaluadas cada hora a través de un partograma para evaluar la evolución del TDP (velocidad de dilatación en cm por hora, duración del primer y segundo período del TDP) y de acuerdo con ello normar la conducta obstétrica en cada paciente. Durante el seguimiento se evaluó la presencia de complicaciones maternas y fetales durante el TDP, parto y puerperio. Al nacimiento todos los recién nacidos fueron evaluados mediante la escala de Apgar.
Otras variables analizadas fueron las sociodemográficas: edad de la paciente, medio socioeconómico, presencia o ausencia de tabaquismo, alcoholismo (consumo de bebidas alcohólicas de al menos una vez por semana durante el embarazo); antecedentes obstétricos: embarazos, abortos, número de consultas durante el embarazo, antecedente de infecciones durante el embarazo, ruptura de membranas, evaluación del recién nacido mediante la escala de Apgar, ingreso a unidad de cuidados intensivo neonatal (UCIN).
El análisis de los datos se realizó con el programa estadístico SPSS v.20, mediante el cálculo de medias y proporciones como medidas de tendencia central para variables numéricas y categóricas, respectivamente y cálculo de desviación estándar y rango como medidas de dispersión. Para la comparación de variables numéricas se utilizó la prueba t de Student y para variables categóricas se utilizó la prueba Ji cuadrada y la prueba exacta de Fisher. Un valor p igual o menor a .05 fue considerado estadísticamente significativo.
RESULTADOS
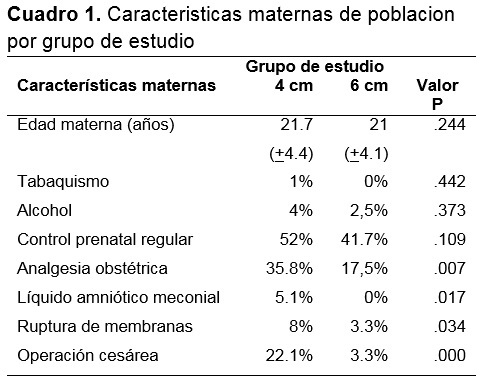
El total de pacientes que se analizaron fue de 215 pacientes, 95 en el grupo 1 (4 cm de dilatación) y 120 en el grupo 2 (6 cm de dilatación). La edad promedio de las pacientes fue de 21.7 años (DE: 4.4) para el grupo 1 y de 21.0 años (DE:4.1) para el grupo 2 sin diferencias entre los grupos (p=.244). El nivel socioeconómico fue similar entre los dos grupos de pacientes. No se observaron diferencias significativas entre los grupos en el consumo de tabaco ni en la ingesta de bebidas alcoholicas. El control prenatal fue regular el 52 % y 41.7% para el grupo 1 y 2 (p=.109) respectivamente (Cuadro 1).

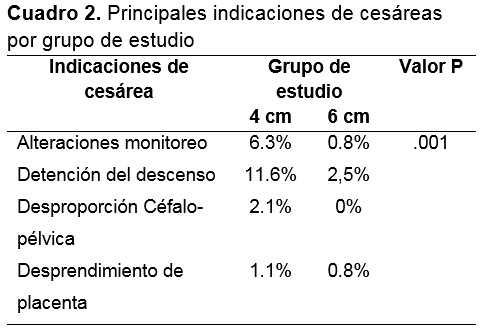
En lo que se refiere a las caracteristicas obstetricas de la población de estudio se observó que las pacientes del grupo 1 requirieron con mayor frecuencia de la aplicación de analgesia obstétrica en comparación con las del grupo 2 (35.8 % vs 17.5%; p .003) así como mayor frecuencia de líquido meconial (3.3 % vs 0 %; p= .85) (Cuadro 1). Las pacientes del grupo 1 en comparación a las del grupo 2, presentaron una mayor frecuencia de cesáreas (22.1% vs 3.3%; p= .000). La indicación más frecuente de cesárea fue la detención en el descenso y la dilatación (11.6 % vs 2.5 %; p < .05) (Cuadro 2).
Dentro de las complicaciones obstétricas, estas se presentaron con mayor frecuencia en el grupo 1 en comparación con el grupo 2 (24.1% vs 6.7%; p= .001) siendo más frecuente la atonía uterina (11% vs 0.8%; p= .000). El sangrado fue mayor en el grupo de 4 cm (398 cc vs 337 cc; p < 0.05).
DISCUSION
De acuerdo con Friedman, la transición de la fase latente a la fase activa del trabajo de parto ocurría cuando el cervix presentaba una dilatación de 4 cm, y durante la fase activa del trabajo de parto el cambio era de 1.2 cm/hr en nulíparas y 1.5 cm/hr en multíparas. Mientras que Zhang y cols, en un estudio multicéntrico retrospectivo observacional reportaron que el trabajo de parto en la primera etapa del trabajo de parto puede durar más de 6 horas para pasar de 4 a 5 cm y más de 3 horas para pasar de 5 a 6 cm de dilatación. Las mujeres nulíparas y multíparas parecían avanzar a un ritmo similar antes de los 6 cm por lo que a partir de aquí estos autores consideraron que comenzaba la fase activa del trabajo de parto. Los límites en la segunda etapa del trabajo de parto según Zhang, de las mujeres nulíparas con y sin analgesia epidural son de 4 y 3 horas respectivamente;6 en las curvas de Friedman en mujeres Nulíparas son de 3 y 2 horas respectivamente .
En el estudio de Zhang y cols,6 se encontró que la primera etapa del trabajo de parto puede durar más de 6 horas para pasar de 4 a 5 cm y más de 3 horas para pasar de 5 a 6 cm de dilatación refiriendo este autor que el inicio de la fase activa de la primera etapa del trabajo de parto debe ser considerado a partir de los 6 cm de dilatacion.6,7 Rouse y cols, definen el inicio de la fase activa del trabajo de parto cuando se alcanza una dilatación de 4 cm y 90% de borramiento o más de 5 cm de dilatación.8 Mientas que Peisner y Rosen refieren que el 89% de las pacientes entran en la fase activa del TDP a los 6 cm.9
Nelson y cols, en 2013 realizaron un estudio donde incluyeron a 12, 523 pacientes que cumplían con el requisito de estar en trabajo de parto y haber completado la primera etapa del trabajo de parto. Solo el 4% de estas pacientes requirió cesárea siendo la indicación en un 91% por distocia. También estos autores comentan sobre la existencia de 3 factores que pueden prolongar el trabajo de parto: un feto macrosómico, definido como aquel producto mayor a 4,000 gramos, analgesia epidural y un índice de masa corporal mayor a 30 kg/m2SC.10
Estos últimos autores recomiendan que, para disminuir la tasa de cesáreas, se debe evitar realizar una cesárea por detención de la dilatación, y solo establecer esta indicación hasta que la paciente haya alcanzado los 6 cm o más de dilatación, ya que antes de los 6 cm generalmente se presenta una falta de progresión continua de la dilatación y que esta progresión se restablece posteriormente.6,8,9,11 Debido a que mas de un 30% de los embarazos se finalizan por cesárea y al progresivo aumento en la morbilidad asociada a la repetición de esta cirugía, es por ello que se está teniendo un enfoque especial en este tema. En el presente estudio, un 12% de las pacientes que se incluyeron terminaron en cesárea por detención en el progreso de la dilatación.
Según Zhang y cols, las principales indicaciones para una cesárea en la actualidad son detención de la primera etapa del trabajo de parto (15-30%), detención de la segunda etapa (10-25%), presentación anómala (10-15%) e inducción fallida (10%).6 En un estudio realizado en el Instituto Nacional Eunice Keneddy Shriver, se determinó que el periodo expulsivo en las pacientes nulíparas podrían duran hasta 3 horas sin epidural y 4 horas con epidural mientras que en multíparas hasta 2 y 3 horas respectivamente.12 Dentro de las indicaciones más frecuentes de operación cesárea en este estudio fueron la detención en progresión de la segunda etapa (30%) y alteraciones en el monitoreo (20-25%). Se realizó un 20% de cesáreas por detención o falta de progresión en la primera etapa del trabajo de parto, pero estas pacientes se eliminaron del análisis al no llegar la paciente a la etapa de expulsivo que era la finalidad del estudio.
Después de determinar la progresión del trabajo de parto es importante saber cunado una paciente necesita admisión a un hospital. Según un estudio realizado en 6121 pacientes en fase activa del trabajo de parto (21% fueron nulíparas) comparado con 2697 pacientes en fase latente (51% fueron nulíparas) según la curva de Friedman, las pacientes que ingresaban en fase latente tenían mayor riesgo de detención o falta de progresión de la fase activa del TDP (RM: 2.2), mayor uso de oxitocina (RM: 2.3) amnioitis (RM 2.7), así como mayor incidencia en el numero de cesáreas.13-15
En el presente estudio se observó una similitud con los estudios previamente mencionados al presentarse mas casos de pacientes que terminaban su embarazo por cesárea en las que ingresaba con 4 cm de dilatación. Según los nuevos patrones de vigilancia del parto estas pacientes todavía se encuentran en fase latente, encontrando diferencia significativa en la frecuencia de cesárea entre el grupo que se ingresó a los 4 cm y el grupo que se ingresó a los de 6 cm de dilatación (22% vs 3.3%). En estas pacientes que se encuentran con 4 cm de dilatación, el clínico no debe apresurarse a tomar decisiones por falta en el progreso de la dilatación ya que el TDP todavía puede encontrarse en una fase latente como lo refieren Zhang y cols.13
Para el recién nacido, una segunda etapa prolongada del parto (mayor de 3 horas en nulíparas) se ha asociado con un mayor riesgo de ingreso a UCIN y un puntaje de Apgar a los cinco minutos <7, pero no un mayor riesgo de morbilidad grave o mortalidad.16 En el presente estudio el único recién nacido que ingresó a UCIN pertenecía al grupo 1 obteniendo un puntaje de Apgar de 3 puntos al minuto y de 7 puntos a los cinco minutos.
CONCLUSIONES
Con base en este se concluye que existe un mayor riesgo de operación cesárea, de complicaciones obstétricas, de intervención obstétrica (analgesia obstétrica, uso de oxitocina más temprano) y de sangrado en el grupo de pacientes que se ingresan con 4 cm en comparación con el grupo que se ingresa a los 6 cm; por lo que, basados en estos hallazgos se recomienda que una paciente con embarazo a término en trabajo de parto se ingrese a los 6 cm, considerando este punto de corte para dilatación cervical como el inicio de la fase activa del TDP (basados en las curvas de Zhang) y con ello disminuir el riesgo de intervenciones obstétricas y la morbilidad materna y del recién nacido.
REFERENCIAS