Rev Med UAS
Vol. 10: No. 1. Enero-Marzo 2020
ISSN 2007-8013
Aurora Berenice Moreno-Ahumada1, Andrea Barragán-Sánchez1*
*Correspondencia: Dra. Andrea Barragán-Sánchez
Domicilio: Calle Eustaquio Buelna No. 91, Colonia Gabriel Leyva C.P. 80030 Culiacán, Sinaloa
Tel. (333) 1273081 Correo:andreabs111@hotmail.com.
DOI http://dx.doi.org/10.28960/revmeduas.2007-8013.v10.n1.005
Texto Completo PDFRecibido 10 de Diciembre 2019, aceptado 13 de Enero 2020
RESUMEN
El liquen plano (LP) es una dermatosis crónica e inflamatoria, de etiología desconocida. La presentación clínica de liquen plano hipertrófico (LPH) se caracteriza por placas hiperqueratósicas intensamente pruriginosas que afecta principalmente las extremidades inferiores. El diagnóstico es clínico y se confirma con el estudio histopatológico y el tratamiento de primera línea son los corticoesteroides. Se presenta el caso clínico de una mujer de 42 años con diagnóstico de LPH diseminado con afección mucocutánea que tiene antecedente de síndrome metabólico.
Palabras clave: liquen plano, liquen plano hipertrófico diseminado, enfermedades sistémicas.
ABSTRACT
Lichen planus (LP) is a chronic and inflammatory dermatosis of unknown etiology. The clinical presentation of hypertrophic lichen planus (LPH) is characterized by intensely pruritic hyperkeratotic plaques that mainly affects the lower extremities. The diagnosis is clinical and it is confirmed with the histopathological study and the first line treatment is corticosteroids. We present the clinical case of a 42-year-old woman with a diagnosis of disseminated LPH with mucocutaneous involvement who has a history of metabolic syndrome.
Key words:Lichen planus, disseminated hypertrophic lichen planus, systemic diseases.
INTRODUCCIÓN
El liquen plano es una dermatosis crónica e inflamatoria descrita por primera vez en 1869 por Erasmus Wilson. En 1895 Wickham describió las estrías características que definen la lesión.1 Es de etiología desconocida, se han implicado agentes infecciosos principalmente el virus de la hepatitis C, bacterias, alérgenos metálicos y antígenos específicos de HLA, fármacos y factores emocionales. Se ha relacionado con numerosas enfermedades dermatológicas y sistémicas (alopecia areata, psoriasis dermatitis atópica, hipertensión, diabetes mellitus, enfermedad tiroidea, dislipidemia, cardiopatías, trastornos linfoproliferativos entre otras.)2-5
La prevalencia exacta del LP es desconocida, sin embargo, a nivel mundial se estima entre el 0,22% y el 5%.6 Es de distribución mundial, afecta ambos sexos, con mayor frecuencia a mujeres de mediana edad. 7
Afecta piel, mucosas, pelo y uñas, la lesión principal es una pápula poligonal plana pequeña, brillante, eritematosa y/o violácea que va de pocos milímetros a 1 cm y pueden agruparse formando placas.1
Existen múltiples variantes de LP descritas según la localización de las lesiones, su morfología y disposición de las mismas.8 Estas Incluyen la forma papular (clásico), hipertrófica, vesiculobullosa, actínica, anular, atrófica, lineal, folicular, pigmentosa y pigmentosa-inversa.6 El LPH es una variante clínica que se caracteriza por la presencia de placas hiperqueratósicas de aspecto verrugoso, gruesas con acentuación folicular muy pruriginosas localizadas principalmente en las extremidades inferiores generalmente en la cara anterior de las piernas y articulaciones interfalángicas siguiendo una distribución simétrica, las pápulas poligonales se observan rodeando la lesión principal. Es poco frecuente y generalmente afecta a pacientes inmunosuprimidos.2 Welsh et al. describió que las lesiones tienen un parecido con las formas extrusivas de roca ígnea como un signo útil para distinguir la presentación hipertrófica de otros diagnósticos diferenciales.9
Su diagnóstico es clínico en las formas clásicas, sin embargo; en presentaciones atípicas se confirma mediante el estudio histopatológico.6 Se debe realizar diagnóstico diferencial con otras dermatosis como prurigo nodular, psoriasis, liquen simple crónico, amiloidosis entre otras.10
Los corticosteroides tópicos se usan comúnmente como tratamiento de primera línea para el liquen plano cutáneo localizado. Para los pacientes con enfermedad diseminada los corticoesteroides tópicos como monoterapia son menos prácticos, sin embargo, resultan de utilidad como un complemento de la terapia sistémica o la fototerapia.11 Los corticosteroides sistémicos se consideran de segunda línea indicado para los casos graves o formas generalizadas.12 El uso de acitretina y fototerapia han demostrada efectividad en casos severos de adultos, así como otros inmunomoduladores.13
La variante de LPH a menudo es refractaria a la terapia tópica. El uso de isotretinoína y acitretina en dosis similares o ligeramente inferiores a los utilizados en psoriasis, se han utilizado eficazmente, así como corticosteroides sistémicos, fototerapia, ciclosporina oral y micofenolato mofetilo con respuesta variable.14
El LP clásico generalmente tiene una resolución de 6-12 meses, excepto la forma hipertrófica que puede extenderse por varios años, en especial si no recibe tratamiento.15
CASO CLÍNICO
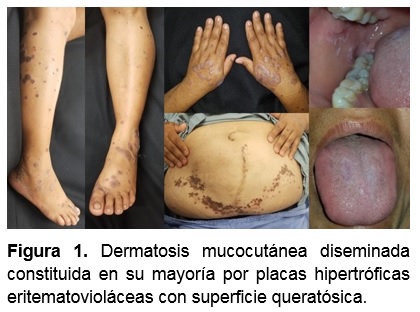
Se trata de mujer de 42 años originaria y residente de Culiacán, Sinaloa, ama de casa, Fototipo IV que cuenta con antecedente de hipertensión arterial, diabetes mellitus, dislipidemia (hipertrigliceridemia) y obesidad de larga evolución, con regular control, la cual acude por presentar lesiones violáceas en brazos y piernas acompañadas de prurito intenso desde hace 3 meses. A la exploración física presenta una dermatosis mucocutánea diseminada a tronco, extremidades superiores e inferiores y mucosa yugal, bilateral, simétrica constituida en su mayoría por placas hipertróficas eritematovioláceas con superficie queratósica, numerosas pápulas, violáceas, poligonales de 3 meses de evolución intensamente pruriginosa. (Figura 1)

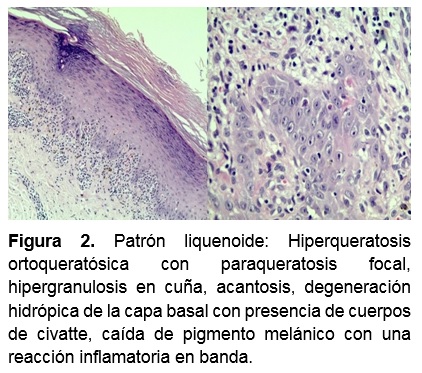
Ante la sospecha de LPH se realiza biopsia insicional y estudio histológico en el cual se observa una hiperqueratosis ortoqueratósica con paraqueratosis focal, hipergranulosis en cuña, acantosis, con procesos interpapilares en dientes de sierra, espongiosis, exocitosis y degeneración hidrópica de la capa basal con presencia de cuerpos de civatte, así como numerosos eritrocitos intraepidérmicos. En dermis superficial se observa caída de pigmento melánico, extravasación eritocitaria, así como una reacción inflamatoria en banda de predominio linfocítico y que tienden a rodear algunos vasos dilatados y congestivos; confirmando el diagnóstico. (Figura 2) Se realizaron exámenes hematológicos y bioquímicos de rutina, así como serología para VIH, VHB y C con resultados normales.
DISCUSIÓN
El LP presenta diversas variantes clínicas una de ellas el LPH el cual suele afectar principalmente extremidades inferiores, lo cual contrasta con el presente caso el cual tiene una distribución diseminada incluyendo afección oral, por lo cual se debe realizar la exploración física completa incluyendo mucosas en búsqueda de datos que orienten a más de una variedad clínica, como sucedió en ésta paciente.
La paciente era portadora de síndrome metabólico, similar a lo descrito por Giménez y colaboradores los cuales estudiaron la asociación de LP con enfermedades metabólicas como hipertensión arterial sistémica, diabetes mellitus, hipertrigliceridemia, enfermedad tiroidea y cardiopatías.3 Además Chainani y colaboradores realizaron una revisión de la relación entre LP y VHC, siendo ésta prueba negativa en la paciente.4
Es importante identificar las características clínicas de la variante hipertrófica para considerarla dentro de los diagnósticos diferenciales de éste tipo de lesiones, en los cuales se incluye el prurigo nodular y psoriasis principalmente, por lo que se debe realizar el estudio histológico para su confirmación.
El tratamiento de primera línea en las formas localizadas del liquen plano son los corticoesteroides tópicos, en las formas diseminadas o variantes de difícil control como el caso presentado, se cuenta con diversas opciones terapéuticas. Recientemente Theodosiou et al describieron una modalidad de tratamiento combinando esteroide tópico bajo oclusión con peeling de TCA.14 En casos resistentes también se ha reportado buena respuesta con el uso acitetrina 12,16 sin embargo, esta última no se encuentra disponible en México. Otros tratamientos incluyen el uso de talidomida, ciclosporina, dapsona, sulfasalazina, metronidazol, hidroxicloroquina, mofetil micofenolato con resultados variables.
Dada la evolución crónica que tiende presentar el LPH, se debe llevar una estrecha vigilancia debido al potencial de recidiva así como del riesgo potencial de malignización.17
El LPH es una de las variantes poco frecuentes del LP, por lo que es importante el conocimiento y la detección de esta entidad, así como su asociación con enfermedades metabólicas e infecciosas.
REFERENCIAS